

首先,陆菁菁教授为我们分享了典型临床病例。69岁女性患者,右利手,在接受华法林治疗TIA期间因左侧顶枕部出血入院。30个月前,突发言语困难,右面部麻木,此后10分钟内,麻木播散至右臂和右腿,并伴有右侧面部、右臂和右腿无力。半小时后症状逐渐缓解。此后2个月,上述症状发作6次,无创颈动脉检查、EEG和UCG 检查未见异常。MRI∶可疑的小血管疾病伴多发性白质梗死灶。
阿司匹林无效,噻氯匹定因肝损伤停用。给予肝素和华法林。发作停止1周,此后再次发作,每天1次共发作3次,而后发作停止,至入院前再无发作。入院前几周,患者感头部沉重,健忘。入院前1天5pm突然出现左侧头痛,言语困难。症状好转1h,后再次发作,持续未缓解。入院当日9pm 出现呕吐及意识水平下降。CT发现"脑叶出血"给予新鲜冷冻血浆、维生素K、硝普钠、甘露醇等治疗,患者病情逐渐恶化,次日3∶30pm死亡。
 1985年的一例病例报道中,淀粉样发作(Amyloid spells)最初被认为是TIA。住院前:近4周有7次发作,表现为∶左臂刺痛感,逐渐累及左躯干和腿,不累及面部;不伴有无力,头痛,恶心,呕吐或视觉障碍,每次持续15分钟到数小时。
1985年的一例病例报道中,淀粉样发作(Amyloid spells)最初被认为是TIA。住院前:近4周有7次发作,表现为∶左臂刺痛感,逐渐累及左躯干和腿,不累及面部;不伴有无力,头痛,恶心,呕吐或视觉障碍,每次持续15分钟到数小时。
第1次住院无神经系统阳性体征;超声心动图,脑电图,CT,颈髓造影,CSF,凝血检查,血管炎的检查,颈动脉超声检查颈动脉;600mg ASP治疗。第2次住院,右侧肢体麻木无力;CT∶左顶叶脑出血;DSA检查未见异常;因其出现癫痫大发作,给予苯妥英治疗。第3次住院,醒后发现左侧肢体无力;CT∶右额叶出血;意识水平下降,行血肿清除术,术中未见异常血管,术中出血不多;血肿及周围脑组织活检。
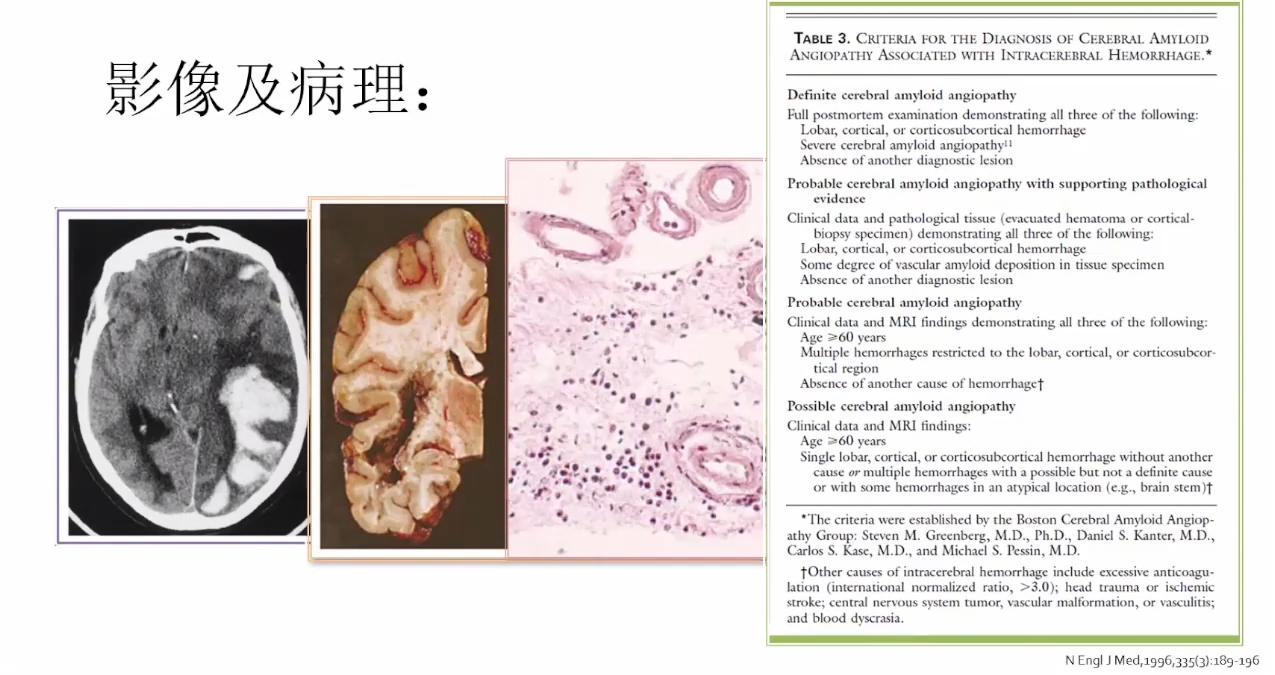
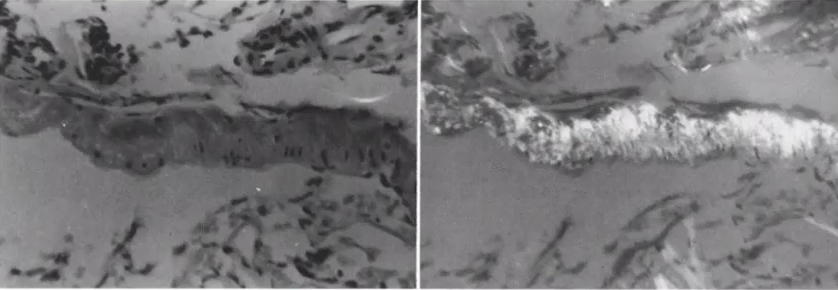
血肿周围脑和软脑膜的病理,小血管管壁含有均匀的透明物质,具有淀粉样蛋白的染色特征。
1993年由Greenberg等首次提出TFNE,报告了7例没有脑叶出血的CAA,随访3年。主要表现为两方面:1、发作性症状∶刻板、扩散性、短时间内完全恢复(30min以内)、扩散性的感觉异常(单肢和口唇),伴有运动症状、视觉症状、意识障碍;2、进展性痴呆(数天-1年)。
影像学发现
CAA相关TFNE的临床特点
多中心CAA队列,纳入172例CAA患者,并对以往文献进行系统综述。在172人CAA队列中25人(14.5%)发生TFNE 。阳性症状与阴性症状同样常见分别为52% 和48%。感觉异常∶8例占32%,其中5例逐渐扩散到相连的身体部位;感觉症状均累及口部或手部;4例同时累及两个区域。肢体抽搐发作∶4名患者(16%)。视觉障碍∶4名(16%);包括单眼视力模糊、闪光、短暂的"之字形"(teichopsia)或视力丧失。局灶性无力∶4名 (16%)。言语障碍∶7 名(28%)。
阳性症状:"先兆"样症状、播散的感觉异常、阳性视觉现象、肢体抽搐。阴性症状:"短暂性脑缺血发作'、突然发作的肢体无力、言语障碍、视力丧失。发作通常持续<10分钟,70%的患者持续<30分钟。
CAA相关TFNE的影像学特点
多中心CAA队列,纳入172例CAA患者;所有患者均在TFNE 后进行了脑部 MRI,从发作到MRI的中位时间为7天。最常见的神经影像学特征包括∶脑白质疏松(84%)、脑叶ICH(76%)、多发性CMB(58%)和CSS/cSAH(54%)。脑叶出血∶ 19 名患者(76%),9名患者(36%)为急性脑叶ICH;10名患者(40%)为陈旧脑叶ICH。皮层梗死∶7名(41%)在TFNE发作后2周内完成了DWI序列,只有1例发现急性缺血。多发脑叶CMB∶14例(58%)。CSS或cSAH∶14例((58%)有TFNE的CAA患者CSS/cSAH更常见(50%对19%;P<0.001)。
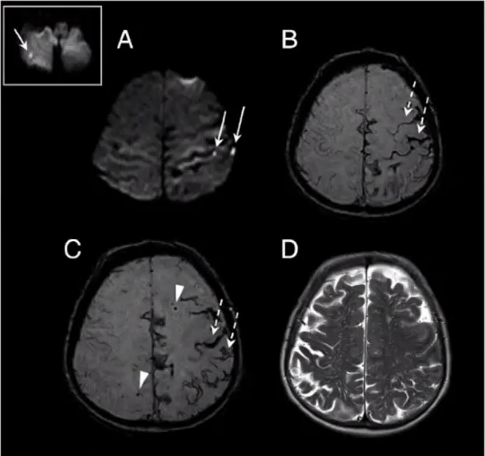
TFNE在CAA中很常见,包括阳性和阴性神经系统症状,可能由CSS/cSAH引起。本队列患者中23(92%)名患者中,TFNE的临床特征在解剖学上可能与出血性皮质或皮质-皮质下影像学相关。A,患者7∶从左手的手指开始反复出现播散性的刺痛感T2*加权梯度回声(T2*-GRE)磁共振成像(MRI)显示右半球广泛的CSS和脑叶微出血(CMB)。B,患者2∶反复发作右手拇指、食指和中指刺痛。T2*-GRE 显示CSS和脑叶 CMB。C和 D,患者12∶在右侧偏侧视觉障碍T2*-GRE 显示顶叶和枕叶的CSS。
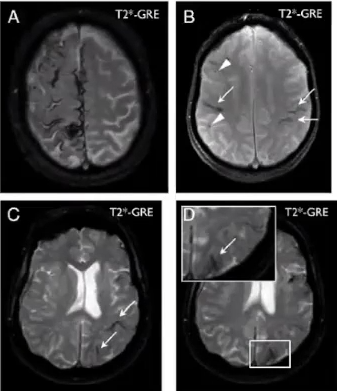
患者20∶发生了2次语言障碍和头晕。A,第一次发作后1周的弥散加权成像显示左顶叶有2个小的缺血灶,右小脑半球有1个缺血灶。B,磁敏感加权成像CSS非常接近缺血性病变。C,CSS延伸到许多脑沟,伴有脑叶微出血D,T2加权磁共振成像未见CSS及cMB。
CAA相关TFNE的出血风险
24例CAA相关TFNE患者完成随访,12例(50%)发生有症状性自发脑叶ICH,3例有多发脑叶ICH。7例TFNE后ICH患者(58%),随后的ICH部位与TFNE的临床表现存在对应关系。在TFNE的2个月内,37.5%(95%Cl,21.6%-59.7%)的患者出现症状性ICH。
TFNE的发病机制
CSD是发生在神经元和胶质细胞、血管周围神经和血管上的一种缓慢传播的去极化,速率约为2~5mm/min,持续约1min左右,随后导致数分钟的神经元膜电位持续丧失和神经化学环境的变化使突触传递和动作电位在几分钟内无法发挥作用。
CAA患者的CSD
化学因子触发∶cSAH和cSS可通过释放影响脑组织或软脑膜血管系统的化学因子触发CSD。急性皮质CMB也可以触发CSD,破裂动脉区域的缺血,微出血扩大引起的脑组织机械变形·通过血浆渗漏或血肿溶解释放去极化因子。局部新发缺血,可见DWI。
CAA相关TFNE的诊断
诊断标准1
明确的短暂(≤24小时)、完全缓解、局灶性神经系统发作的病史。有根据波士顿标准很可能的、病理支持很可能的或确定的CAA 的证据。没有已知的CAA以外的其他病因(例如,结构性脑损伤、心房颤动、颅外或颅内狭窄)。
诊断标准2
短暂的局灶性神经系统症状的临床发作,包括麻木,刺痛、无力、构音障碍或失语。持续数分钟至1小时完全缓解。
TFNE=临床表现+影像学+鉴别诊断+CAA=改良波士顿诊断标准。
CAA的诊断∶改良BOSTON标准
1)确诊CAA∶全面尸检示脑叶,皮质或皮质下出血;存在严重CAA伴有血管病变;无提示其他诊断的病变。
2)有病理支持的很可能CAA:临床资料和病理组织(清除的血肿或皮质活检)示脑叶,皮质或皮质下出血;存在一定程度CAA;无提示其他诊断的病变。
3)很可能CAA∶临床资料和MRI/CT示局限于脑叶,皮质或皮质下的多发出血(ICH、CMBs、包括小脑出血)或单个脑叶、皮质或皮质下出血和CSS(局灶或播散性);年龄≥55岁;排除其他原因引起的出血。
4)可能CAA∶临床资料和MRI/CT示单个脑叶,皮质或皮质下ICH、CMB 或CSS(局灶性或播散性);年龄≥55岁;排除其他原因引起的脑出血。
CAA相关TFNE的出血风险
一项欧洲多中心研究,同时进行的系统回顾和meta分析,50%的CAA相关TFNE患者在中位数为14个月的时间内发生了症状性脑叶出血。CAA相关TFNE后8周发生症状性脑出血的风险分别为24.5%和37.5%。一项西班牙研究对42项研究和222例CAA相关TFNE病例以及26例患者的医院队列进行分析。1年随访期间,76例(39.4%)患者出现症状性脑出血。基线时的运动症状和随访期间使用抗血栓药物增加脑叶出血的风险,优势比分别为(2.08【95%CI,1.16-3.70】)和(3.61【95%Cl,1.67-7.84】)。随访期间的脑出血和CSS是死亡的主要危险因素。
磁敏感序列上大脑半球凸面皮质脑沟内低信号。cSS是CAA患者的重要影像学标志物,为淀粉样病变的重要标志,通常认为是软膜动脉破裂、含铁血黄素沉积所致。CAA患者中约40%-60%,健康成人中约0.1%-0.7%,不仅由CAA导致,其他∶外伤、可逆性脑血管收缩综合征、血管炎、高灌注综合征、硬脑膜动静脉瘘、皮层静脉血栓、皮层微梗死的出血转化等也可能。
CSS增加CAA患者的ICH血风险。236例无脑出血的很可能CAA队列,平均随访3.26年,有CSS与无CSS2组间脑叶微出血中位数均为5个,cSS发生率34%,是首发脑出血时间的预测因子,有cSS组在s年随访期间脑叶出血发生率19%,对照组6%。cSS是症状性脑叶出血的独立危险因素,增加4倍出血风险(HR 4.04,95% CI1.73-9.44)。cSS位置与脑叶出血位置不一定一致。
单中心前瞻性队列,纳入313例CAA患者,平均随访2.6年。多灶性cSS患病率为21.1%。每个cSS评分(0-4)的ICH年复发率分别为5%、6.5%、13.5%、16.2%和26.9%。cSS多灶性是症状性ICH风险增加的唯一独立预测因子(风险比3.19;95%置信区间1.77-5.75;p,0.0001)。多灶较局灶复发风险更高。
CAA相关TFNE的管理
血压管理∶急性cSAH相关TFNE∶前24h,SBP<140mmHg,控制在130/80mmHg以下。抗栓药物管理∶正在服用抗栓药物者停用24-48h ,根据需要适时重新启动抗栓治疗,在7-8周内避免使用抗凝药物。控制症状∶抗惊厥药物(如左乙拉西坦),对偏头痛有效的药物(如托吡酯)。
总结
CAA相关短暂性局灶神经发作是CAA一种非ICH表现形式,包括刻板、反复、短暂的局灶性神经功能障碍(通常持续10-30分钟),包括阳性和阴性症状,有或无明确的播散式发作,部分可以持续数小时。神经影像表现包括白质病变、缺血样病灶(WDI)、CMBs、CSAH、CSS;其中CSAH及CSS的位置与发作性症状之间存在精确的解剖学关系。CSD等是TFNE的可能发病机制。TFNE后8周发生症状性脑出血的风险为37.5%,基线的运动症状和随访期间应用抗栓药物有关随访期间的脑出血和CSS是死亡的主要危险因素。精确地诊断、适当的血压控制、合理使用抗栓药物、控制临床症状是管理的主要手段。