
1、卒中后抑郁(PSD)
抑郁障碍/焦虑障碍定义
抑郁障碍:各种原因引起的以显著而持久的心境低落为主要特征的一类心境或情感障碍;焦虑障碍:一种内心紧张不安、预感到似乎将要发生某种不利情况而又难于应付的不愉快情绪。抑郁障碍和焦虑障碍指抑郁和焦虑状态,即严重程度达中等或以上,超出患者所能承受或自我调整能力,并且对其生活和社会功能造成影响,但并不一定达到或符合精神科中的具体疾病诊断标准。
PSD定义
卒中后抑郁(post-stroke depression,PSD)是抑郁的一种特殊类型,发生于卒中后,表现为一系列抑郁症状(以情绪低落、兴趣缺失为主要特征的情感障碍综合征)和相应躯体症状的综合征;是卒中后常见且可治疗的并发症之一。
PSD的核心症状符合抑郁表现
PSD的核心症状∶大部分时间内总是感到不开心、闷闷不乐,甚至痛苦;兴趣及愉快感减退或丧失,对平时所爱好、有兴趣的活动或事情不能像以往一样愿意去做并从中获得愉悦;易疲劳或精力减退,每天大部分时间都感到生活枯燥无意义,感到度日如年;经常想到活在世上没有什么意义、甚至生不如死;严重者有自杀的倾向。
PSD的非核心症状∶生理症状:体重减轻、入睡困难、眠浅多梦、易惊醒和早醒、不明原因疼痛、食欲减退或亢进、性欲减退等;紧张不安、焦虑和运动性激越等;其他症状∶犹豫不决、自我评价降低,自责,自罪,无价值感,自杀和自伤,注意力下降,等。
PSD的不同症状特点
除了抑郁普遍的症状之外卒中伴抑郁还具有如下临床特点∶(1)患者一般并不主动叙述或掩饰自己情绪的不良体验,而多以失眠、疼痛、消化道症状、流泪、遗忘等躯体症状为主诉;(2)有些表现为依从性差,导致卒中症状加重或经久不愈;(3)由于PSD患者常伴随一定的认知功能损害,可表现为执行功能减退、记忆力下降、注意力不集中等;(4)PSD患者的抑郁症状多为轻中度抑郁,常伴发焦虑或者躯体化症状。
PSD可能机制或学说:(1)遗传机制、(2)生物学机制、(3)社会心理学机制。
卒中后抑郁的危害
卒中后抑郁与高死亡率有关,社会功能恢复困难,机体功能恢复差,认知损害,生活质量低,卒中复发风险高。患者表现出悲观、缺乏积极性、对康复无信心、自卑、自责、自杀倾向等表现,平均住院时间也会延长、康复效果不理想,病死率增加3-4倍。
抑郁症亦是卒中的风险因素之一。Lancet杂志2010年发表的22个国家大规模病例对照研究(INTERSTROKE研究)显示,抑郁症是卒中众多风险因素之一。引发卒中的主要风险因素(人群归因危险度PAR占比88.1%)。病例对照研究,比较首发卒中患者与同性别同年龄无卒中者的特征。抑郁定义:既往一年里连续≥2 周感到悲伤、沮丧或抑郁。PAR=人群归因危险度
PSD风险因素:经历过卒中的患者均应被认为有发生抑郁的风险因素,PSD可出现于康复的任何阶段。PSD高危人群需重点筛查,包括:高龄、女性;社会、家庭支持少;左侧额叶和基底结节病变,接近额极;神经功能缺损严重;既往有抑郁史群体。
筛查诊断
2017年,美国AHA及ASA首次对PSD发表联合科学声明,体现了其对卒中预后的重要意义。2018年AHA/ASA急性缺血性卒中患者早期管理指南推荐∶应常规筛查卒中后抑郁,诊断后都应接受抗抑郁药物治疗。2017年,加拿大卒中二级预防指南指出∶抑郁筛查治疗应作为卒中患者二级预防的一部分。
筛查时机
加拿大卒中最佳实践推荐(卒中后情感、认知、疲乏临床指南,2015)。卒中治疗全程的任何阶段都可筛查PSD,特别是转换期(C级证据)。急性期住院的抑郁高风险患者应考虑筛查抑郁症状,特别是已注意到有抑郁或心境改变的证据。确定有风险的卒中患者在急性期出院时应筛查抑郁。(C级证据)。转换期患者应考虑筛查抑郁症状,例如从急性期住院到康复医院或回到社区。(C级证据)。从出院到社区时、在卒中预防门诊评估时、随访就诊时、定期健康评估时都应考虑筛查抑郁症状。(C级证据)
90秒四问题提问法

PSD筛查、诊断
“极简”抑郁和焦虑筛查量表∶PHQ-4
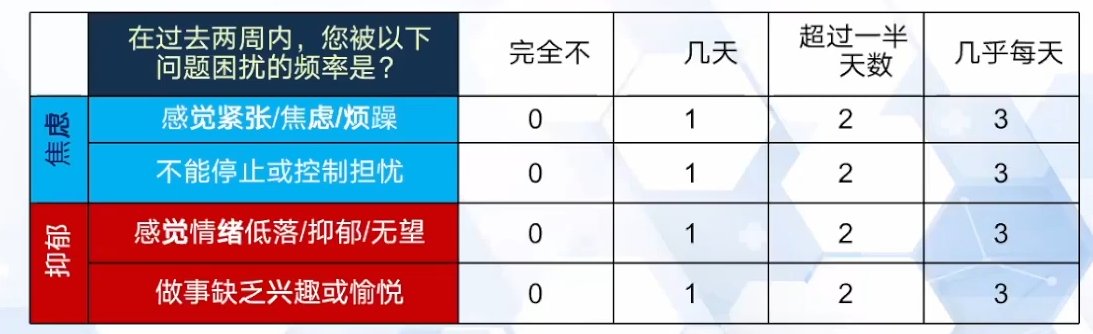
GAD-2焦虑筛查量表和PHQ-2抑郁筛查量表的组合,焦虑/抑郁子表得分23表示存在焦虑和/或抑郁。
卒中后抑郁的筛查工具—PHQ-9 (病人健康问卷抑郁量表),一种抑郁症状自评量表,用于抑郁症状的快速筛查和症状评估。简单易行,适用于各种临床环境且具有较好的信度和效度。
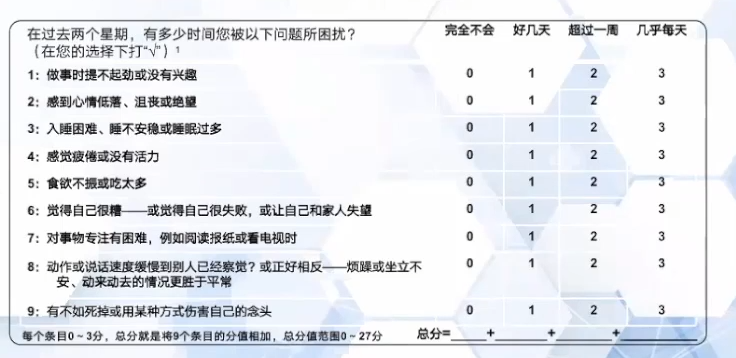
PHQ-9量表的评分规则及治疗建议
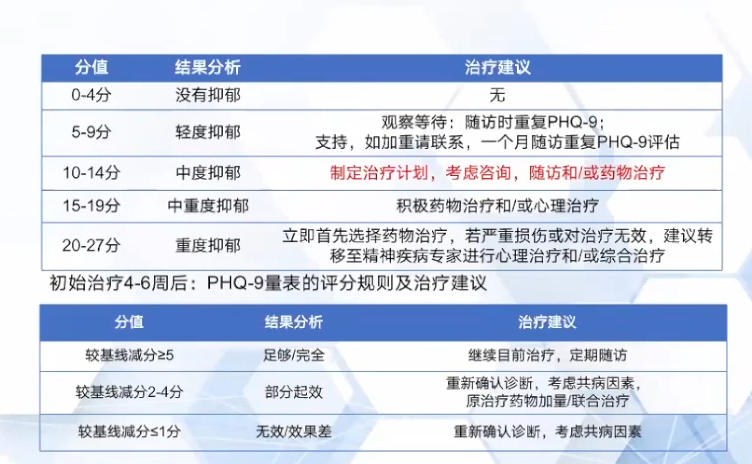
中国PSD规范化诊疗指南推荐量表-PSDS
卒中后抑郁量表 PSDS针对中国汉族人群,是基于11个常用抑郁量表症状的归纳总结和65位中国副高级以上医师的建议选择出PSD的常见症状
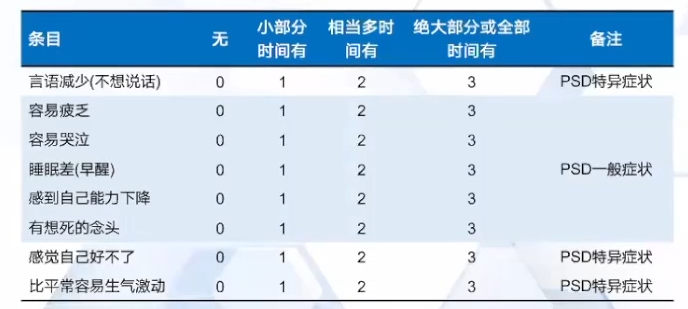
2016年中国专家关于PSD的共识/规范化诊疗指南均将卒中后抑郁的诊断标准时长定义为一周。
卒中后抑郁临床实践的中国专家共识(2016)PSD的诊断标准
同时满足以下条件∶
A.至少出现以下3项症状(同时必须符合第1项或第2项症状中的一项),且持续1周以上。(1)经常发生的情绪低落(自我表达或者被观察到);(2)对日常活动丧失兴趣,无愉快感;(3)精力明显减退,无原因的持续疲乏感;(4)精神运动性迟滞或激越;(5)自我评价过低,或自责,或有内疚感,可达妄想程度;(6)缺乏决断力,联想困难,或自觉思考能力显著下降;(7)反复出现想死的念头,或有自杀企图/行为;(8)失眠,或早醒,或睡眠过多;(9)食欲不振,或体重明显减轻。
B.症状引起有临床意义的痛苦,或导致社交、职业或者其他重要功能方面的损害。
C.既往有卒中病史,且多数发生在卒中后1年内。
D.排除某种物质(如服药、吸毒、酗酒)或其他躯体疾病引起的精神障碍(例如适应障碍伴抑郁心境,其应激源是一种严重的躯体疾病)。
E.排除其他重大生活事件引起精神障碍(例如离丧)。
备注∶如果A项中,患者出现了5个以上的症状,且持续时间超过2周,可考虑为重度PSD。
2、卒中后焦虑(PSA)
PSA是卒中后出现的以焦虑症状群为表现的一种情绪障碍性疾病,临床表现包括过度担心、恐惧不安、急躁易怒,伴或不伴自主神经系统功能亢进症状。由于焦虑的心理物理学特征和临床亚型表现形式的多样性,目前尚无统一的定义。焦虑障碍包括∶ 广泛性焦虑症、惊恐障碍、广场恐怖症、特异性恐惧症、社交恐惧症、分离焦虑、选择性缄默。焦虑是所有亚型的中心特征,但每种亚型都伴随着一系列其他症状,这些症状对患者的健康和日常功能以及生活质量都会产生严重影响。焦虑作为一种常见的心理活动具有生物进化意义,是人类得以生存和发展的适应性情绪,过度焦虑则成为一种疾病。
卒中后焦虑症状的隐匿性
焦虑症状通常分为∶情绪症状(担心,恐惧)、躯体症状(交感神经过度兴奋,累及全身各系统,多种多样)、行为症状(与焦虑情绪对应出现的行为表现,如易惊吓,静坐不能)。卒中后焦虑患者往往以躯体症状为主要表现。
卒中后焦虑(PSA)诊断筛查量表
PSA的诊断和严重程度多通过量表进行评定,但目前尚缺乏诊断的金标准。现有的PSA评估量表包括:汉密尔顿焦虑量表(HAMA)、医院焦虑和抑郁量表(HADS)、广泛性焦虑症-7(GAD-7)、焦虑自评量表(SAS)、贝克焦虑量表(BAl)。目前在临床实践中常采用HAMA和HADS进行PSA筛查及严重程度评估。PSA的评估量表虽然较多,各有优劣,建议组合使用,从而全面评估患者的焦虑症状。
卒中后焦虑和卒中后抑郁的交互影响
焦虑和抑郁在遗传、生化、免疫学、内分泌、电生理和影像学等方面高度相关。脑卒中人群中,卒中后抑郁常常与卒中后焦虑共病。在大部分研究中,焦虑会作为抑郁诊断中的一组症状进行分析。
有研究提示左侧大脑半球卒中会同时增加抑郁和焦虑的发生率,且与认知损害的程度有关。
患者的焦虑程度越重,其伴随的抑郁程度也越严重。因此,焦虑可能是抑郁的预测因素之一。
焦虑的有效管理有助于卒中后抑郁的预防。反之,如果患者伴随抑郁,焦虑症状的持续时间会延长。
抑郁的卒中患者往往缺乏康复的驱动力,而焦虑患者却因为害怕跌倒而拒绝没有辅助措施的康复计划。两者并存的最大危害是患者生活质量的严重低下。
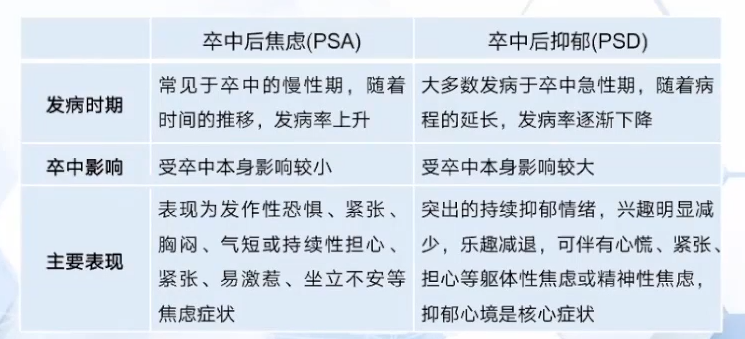
卒中后焦虑与PSD的鉴别诊断
卒中后患者的焦虑症状出现频率与抑郁相似,很多时候患者会同时存在焦虑和抑郁症状,两者在以下几个方面存在差异∶
PSD整体的治疗
主要包括心理治疗、药物治疗、物理治疗、其他治疗等。
PSD的治疗一中国专家共识
治疗原则
应综合运用心理治疗、药物治疗和康复训练等多种治疗手段,以期达到最佳的治疗效果;个体化原则并考虑风险因素及患者(家属)意愿选择治疗手段及药物;应注意监控和评估治疗的依从性、疗效、不良反应及症状复发可能性。药物治疗以缓解症状、提高生活质量和预防复发为目标。足量足疗程,缓解后至少维持治疗4-6个月以上。
药物治疗
药物治疗以缓解症状、提高生活质量和预防复发为目标。足量足疗程,缓解后至少维持治疗4-6个月以上。SSRI药物为一线抗抑郁药物,对PSD有效。综合考虑风险因素(如癫痫、跌倒和谵妄)及药物的不良反应选择抗抑郁药物。使用抗抑郁药物需要注意跌倒风险。
心理治疗
所有卒中患者都应获得个体化的心理支持、健康教育等。研究表明,缺乏社会支持可能预示着PSD的持续时间延长。
转诊
重度PSD;伴有自杀风险、自杀想法和(或)自杀行为;治疗效果不明显,如复发性抑郁、难治性抑郁或抑郁症状迁延难治等;伴有精神病性症状;治疗4-6周无改善者。
卒中后抑郁伴发其他精神疾病的治疗
伴有严重焦虑的PSD患者,通常可联用NaSSA类抗抑郁药(如米氮平)或抗焦虑药物(如坦度螺酮);伴有睡眠障碍的PSD患者,可适当增加镇静安眠药(如苯二氮类或佐匹克隆等非苯二氮类镇静安眠药)治疗;伴有严重精神病性症状的患者,可联用非典型抗精神病药物(如奥氮平、阿立哌唑、喹硫平等);伴有躯体化症状的患者,可酌情考虑对症治疗。但临床医师应注意药物与药物间的相互作用。
卒中后焦虑治疗
PSD与PSA症状之间存在明显重叠。卒中后焦虑的药物治疗可选择∶具有抗焦虑作用的SSRIs,五羟色胺和去甲肾上腺素再摄取抑制剂(SNRIs)或5-HT1A 受体部分激动剂(如螺酮)、苯二氮䓬类药物(BZDs),老年人群要遵循小剂量起始,缓慢增量,充分考虑合并用药和个体化原则。
SSRIs作用于突触前神经末梢,通过抑制5-TH摄取提高脑内5-TH水平,进而发挥抗焦虑作用。SSRIs主要包括帕罗西汀、西酞普兰、舍曲林、氟西汀等,其中帕罗西汀临床应用最广。帕罗西汀是一类传统的精神用品,有疗效明显、副作用小的特点,针对作用于5-HT和去甲肾上腺素,发挥抗焦虑效果。
BZDs主要包括阿普唑仑、地西泮以及氯硝西泮等,通过提高脑内抑制性递质y-氨基丁酸水平来减轻焦虑症状,但长期使用可产生依赖性。丁螺环酮为高选择性抗焦虑药,FDA批准用于焦虑症或短期减轻焦虑症状,其最大优点为不产生依赖,无滥用危险,而且不具催眠、肌肉松弛和抗惊厥作用。
3、卒中后淡漠(PSA)
淡漠综合征概述
情感淡漠作为一种独立的精神症状,情感的减退是其主要的临床表现,动机的缺乏或丧失对外界刺激无动于衷、对使人快乐或悲伤的事情缺少相应情感以及缺乏自发的内心活动是其核心特征。出现情感淡漠的患者的日常生活能力会严重受损。会更依赖于照料者,因此会给患者的家庭和社会带来沉重的经济负担。
淡漠综合征的主要表现为目标导向行为的减少、目标导向认知的减少、目标导向情绪的减少。
卒中后淡漠综合征的发病率
在卒中的不同阶段,卒中后淡漠综合征的发病率不同。急性卒中发病率为15.2%~42.0%。卒中相关淡漠具有高发病率,且发病率与年龄呈正相关。
常用诊断量表
其中淡漠综合征主要评定量表包括淡漠评定量表(AES)、修订情感淡漠评定量表(MAES)、里尔淡漠评定量表(LARS)等。虽然淡漠综合征评价量表较多,但目前仍缺乏脑梗死后淡漠综合征的特异性量表。
脑卒中后淡漠综合征相关危险因素
PSA相关危险因素:年龄与性别(年龄 女性)、病变部位(脑干、双侧纹状体)、认知及抑郁障碍
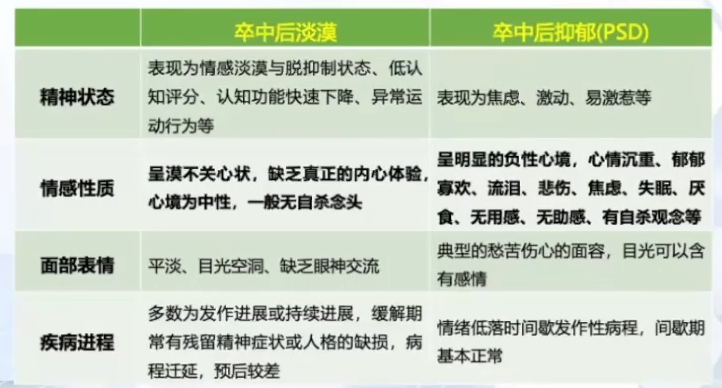
卒中后淡漠与PSD的鉴别诊断
卒中后淡漠与PSD的鉴别诊断主要从以下几个方面区分∶
卒中后情感淡漠治疗。
卒中后淡漠综合征的治疗:药物治疗、神经调节、非药物治疗
4、卒中后疲劳(PSF)
卒中后疲劳(PSF)是脑卒中后自觉疲劳、乏力或能量缺乏而影响自主活动的一种主观感受。是一种感知、情感和认知体验多维度不佳症状,其主要特点为患者在体力或精神活动期间会出现早期疲惫、厌倦,能量缺乏以及患者不愿意进行主动活动等,通常不能通过休息得到改善,是卒中常见的并发症之一。PSF目前研究不够深入,是一个临床中常常被忽视的问题。
卒中后疲劳的发生率
不同的文献应用的疲劳的定义不同,其发病率和患病率不同。各国的发生率数据不一致,从23%到80%不等。上述差别可能与采用的疲劳量表、人种、样本量及病情严重程度不同有。国内的数据为23%,相对来说较低。
卒中后疲劳是卒中患者常见的并发症,可能出现在卒中后康复过程的任何阶段。卒中后疲劳的发生有以下三个特点(1)脑卒中患者疲劳发生率比TIA患者高;(2)青年脑卒中患者疲劳发生率低;(3)卒中后疲劳发生率随时间发生变化,6、12、36个月疲劳发生率分别为68%、74%和58%。
卒中后疲劳的发病因素:多维病因
精神情感:焦虑抑郁/认知障碍、机体因素、人口学因素
卒中后疲劳(PSF)的特点
疲劳问题从卒中后情感障碍中区分出来独立于抑郁、焦虑等,是卒中患者身体健康和生活质量差的独立危险因素。40%以上卒中患者认为疲劳是最难适应症状之一。
卒中后疲劳的评估
常用的评估工具包括∶(1)疲劳严重程度量表(FatigueSeverity Scale,FSS),侧重于评价卒中患者疲劳状况,最为常用;(2)疲劳影响量表(Fatiguelmpact Scale,FIS),反应疲劳对患者社会功能的影响;(3)疲劳评价量表(Fatigue AssessmentScale,FAS)。
卒中后疲劳PSF与PSD的鉴别诊断
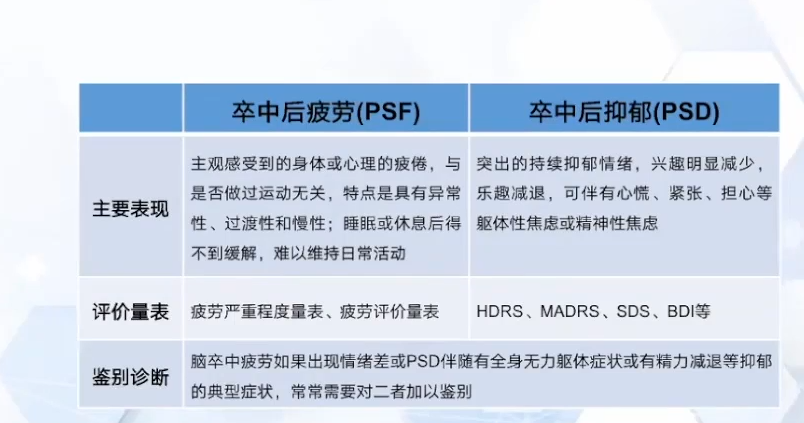
PSF与PSA的鉴别诊断
PSF患者会出现心理疲乏、不想做事和自感能力缺乏,要与卒中后淡漠的动力减退区分。PSA主要呈现出一种漠不关心的状态,缺乏真正的内心体验,其心境为中性,面貌表情常平淡,目光空洞,缺乏眼神交流,情感平淡是其主要特点。相比之下,PSF患者虽感到疲惫、乏力,但通常不缺少内心的体验。
PSF对生活质量的影响
PSF影响患者的日常活动,减少参与体育活动和康复。PSF患者的神经系统恢复不佳,死亡率增加。PSF患者在恢复社会、家庭和专业活动方面存在困难,生活质量评分很低。PSF和日常活动之间的联系部分是由相关的抑郁或神经功能缺损介导的,但即使在控制了抑郁后,疲劳也是与健康相关的生活质量降低的一个重要因素。
卒中后疲劳的治疗
非药物治疗:疲劳评估、心理干预、认知行为疗法、健康宣教;药物治疗:伴有卒中后抑郁(SSRI)、不伴有卒中后抑郁、中医。
小结
1.卒中后情感障碍较常见,约占三分之一。
2.发病机制复杂、危害性大。
3.早期筛查、全程关注及干预非常重要。