

一、卒中相关前庭症状的概念提出
2009年Barnay协会前庭疾病相关4类症状:1、眩晕(vertigo),旋转感∶多与半规管受损有关;非旋转感∶摇摆、倾倒、浮动、弹跳或滑动感;亦包括线样动感、倾倒感。2、头晕(dizziness),非眩晕性头晕;强调空间定向受损但未有虚假或扭曲的感觉。3、前庭-视觉症状(vestibulo-visual),前庭病变或视觉与前庭系统相互作用所引起的视觉症状;包括运动的虚假感觉、视景的倾斜及因前庭功能(而非视力)丧失相关的视觉变形(模糊)。4、姿势症状(postural),与维持姿势稳定有关的平衡症状,仅见于直立位(坐位、站位或行走)。
对头晕/眩晕新定义的理解
·头晕的定义不包括眩晕性感觉,眩晕和头晕术语是明确区分的;
·在患者描述的前庭症状中,一些症状可以共存或依次出现,如眩晕合并头晕。一个前庭症状的存在并不排斥同时合并存在其他的前庭症状(如患者存在眩晕,不排斥患者还可并存非眩晕性头晕);
·任何"晕"的症状都不完全具有特异性定位诊断或病因分类的作用,临床上应避免仅根据"晕"的类型孤立片面地进行病因学诊断。
卒中与前庭症状
卒中是引起前庭症状的原因之一,流行病学数据显示,脑血管疾病所致眩晕/头晕的发生率为3%-7%。前庭症状的持续存在可能延缓卒中患者其他功能的恢复。患者既往长期存在的或卒中前新发的前庭症状可能对卒中后患者的功能恢复有影响或存在预警作用。
"卒中相关前庭症状"概念的提出
卒中相关前庭症状(stroke-related vestibular symptom,SVS)是指与卒中事件相关的一组前庭症状。考虑到卒中与前庭症状实际出现的可能时间顺序,SVS包括以下两种类型∶1. 卒中伴随前庭症状,即卒中前即已存在,且在卒中后持续存在或加重的前庭症状;2. 卒中后前庭症状,即卒中前患者无前庭症状,而在卒中后首次出现,并可能持续存在的前庭症状。
二、分析卒中相关前庭症状对卒中诊断与治疗的意义和价值

三、不同维度下的卒中相关前庭症状
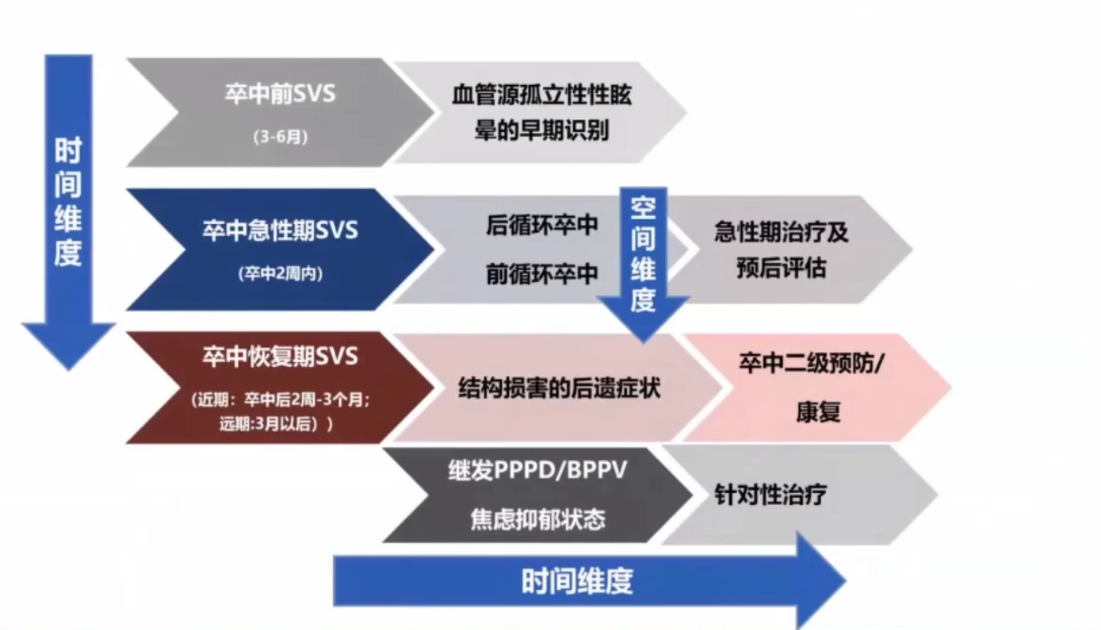
空间维度下的卒中相关前庭症状
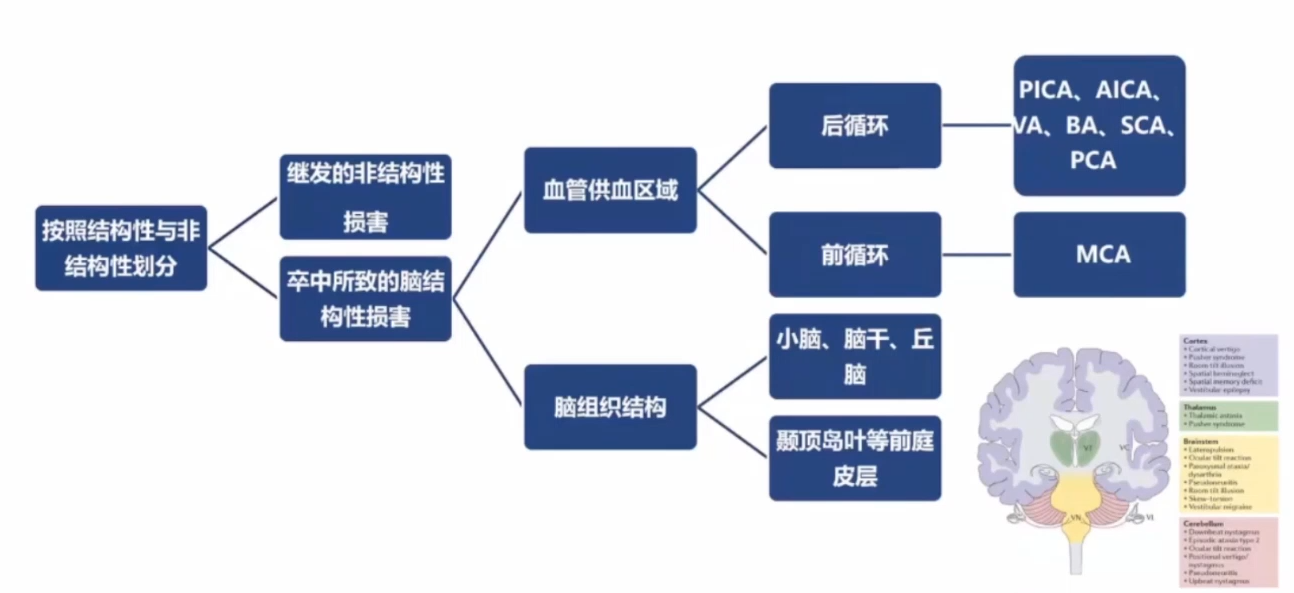
前循环解剖的特征
岛叶皮质和颞上沟或颞中沟——前庭皮质,接受来自半规管和耳石的传入纤维。前庭和听觉皮质主要由大脑中动脉供血。该区域梗死或出血等急性病变引起主观视觉垂直线向对侧倾斜、身体侧倾、步态不稳、罕见恶心、旋转性眩晕不伴眼震以及其他脑干和小脑表现。
应用fMRI和PET/CT进行的前庭皮层研究
前庭皮层由数个独立的皮层区组成∶颞顶交界区、岛叶后区、颞上回后部、顶下小叶、额中回(相当于Broadman 6区的皮层,受刺激能出现眩晕)。
表现为急性眩晕的前循环缺血(MCA区域梗死)病例报道
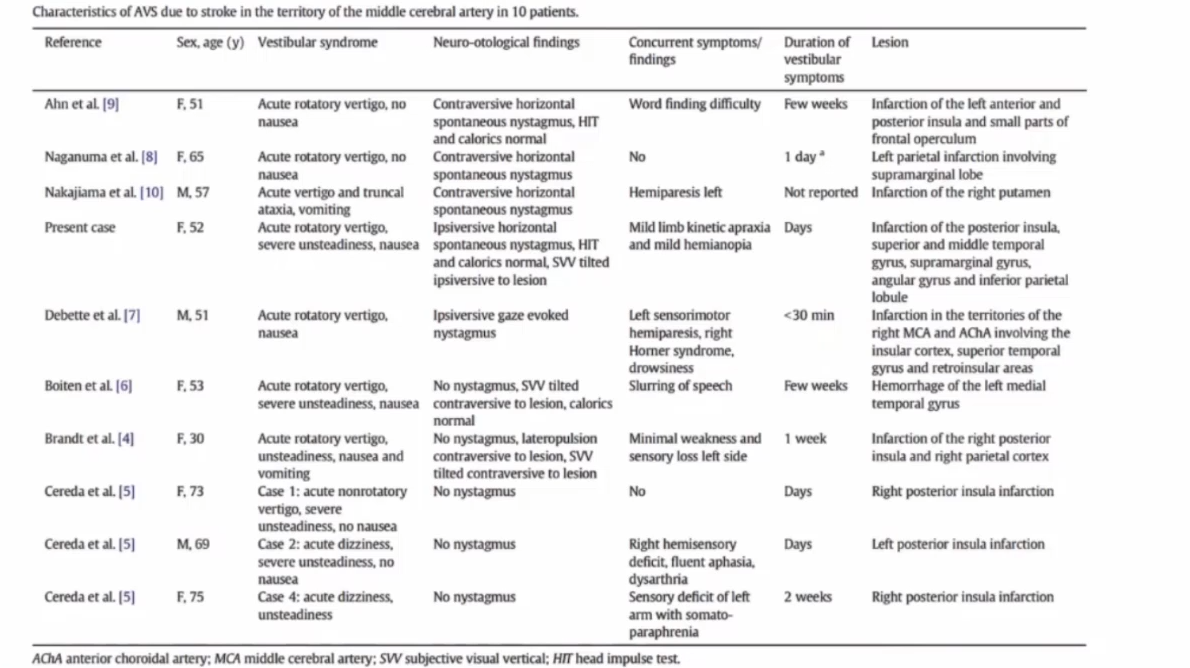
中国颅内动脉粥样硬化的队列研究
孤立性中枢性前庭症状可能累及的解剖结构
第8对颅神经根部(脑内穿行区)、前庭神经核、延髓背外侧、小脑蚓部、绒球小结叶(前庭小脑)、颞顶岛叶皮质。
时间维度下的卒中相关前庭症状
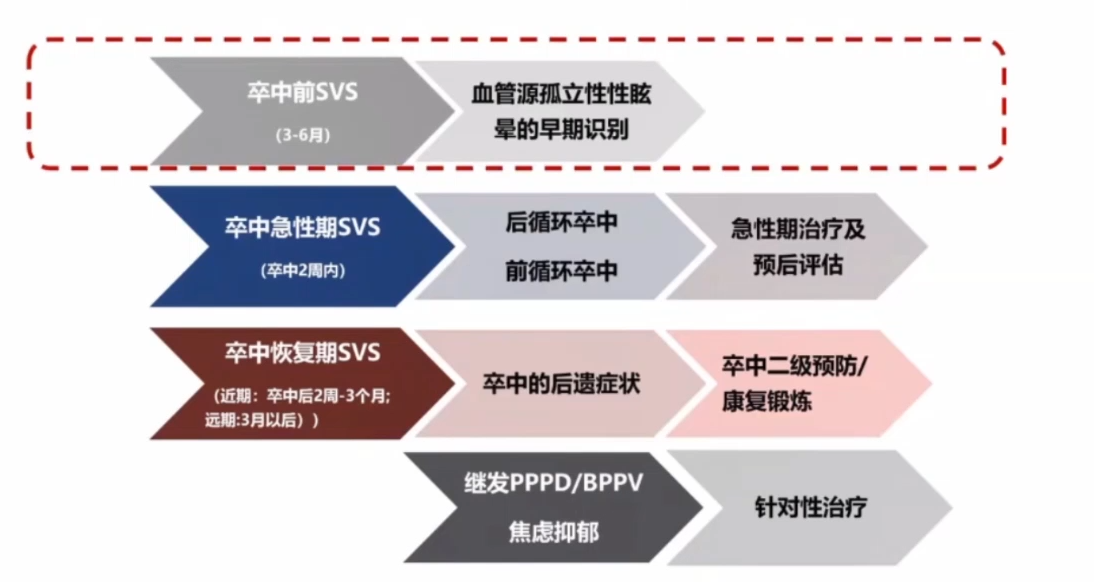
发作性孤立性前庭症状可能是未来卒中的先兆
后循环卒中发生前,虽然NINDS标准并未将发作性孤立性前庭症状定义为涉及椎-基底动脉系统的TIA,但目前认为是后循环卒中前最常见的先兆症状之一。约12%的后循环卒中患者发病前3个月内曾出现发作性前庭症状,其中89%为孤立性。
前循环卒中发生前,约15.1%的前循环卒中患者发病前2个月曾出现低频率的眩晕发作(≤2次),11.2%出现高频率发作(≥3次)。
加强对卒中相关孤立性前庭症状的认识
卒中相关孤立性前庭症状∶强调卒中导致的前庭中枢通路损害,患者仅表现为眩晕和/或头晕等前庭症状而无中枢神经系统损害的症状或体征,早期影像学检查不能显示病灶,往往抗凝存在潜在的严重颅内外血管狭窄,需要进一步血管评估。
时间维度下的卒中相关前庭症状
急诊室卒中相关前庭症状的研究
急诊室中以前庭症状就诊的患者约占总患者的11%,其中64.6%以前庭症状为主诉,以头晕(43.5%)最常见,其次为眩晕(33.9%)。卒中约占前庭症状病因的12.5%,占孤立性前庭症状病因的11%,初次就诊时约有10%被漏诊。与对照组相比,疑诊为良性疾病的急性头晕/眩晕患者第一周因卒中再次入院的风险增加了50倍,30天后的卒中风险比对照组高9.3倍。
后循环卒中所致前庭症状
不同后循环卒中部位所致前庭症状类型、程度和持续时间之间存在显著差异。眩量通常见于内侧PICA区域或脑桥-延髓卒中,特点为程度强、持续时间长,伴随的自主神经症状(恶心/呕吐)较明显。非特异性头晕常见于外侧PICA区域、SCA区域、脑桥-中脑被盖或丘脑卒中,伴随的自主神经症状较轻。
卒中后前庭症状的转归
与其他局部神经功能缺损症状相同,急性卒中事件所致前庭症状常在发病后持续一段时间,造成卒中后患者功能障碍,并对生活质量造成影响。在NIHSS评分无显著差异的后循环卒中患者中,眩晕的存在将导致出院时mRS或Barthel指数更差。卒中相关前庭症状恢复较好;急性单侧脑干梗死患者发病后6月眩晕症状完全缓解,而行走不稳、倾倒趋势仅存在于8.3%的患者中。
卒中后前庭症状的演化
少数患者在卒中后3个月或以上持续存在慢性头晕和/或行走不稳,这可能是卒中本身的后遗症状,但如果上述症状持续存在,且常在直立姿势、主动或被动运动,以及暴露于复杂或移动的视觉刺激时加重,需考虑是否并合并持续性姿势-知觉性头晕(persistent postural-perceptual dizziness,PPPD)。PPPD为一种功能性疾病,常继发于急性前庭损伤(又称继发性PPPD),可单独存在或与其他疾病共存,常合并情绪情感障碍。
持续性姿势-知觉性头晕的诊断标准
A.大多数时间出现一种或多种以下症状∶头晕、不稳定或非旋转眩晕,≥3个月。1.症状是持续的,但起伏不定。2.在一天中症状会逐渐增加,但不会一整天都很活跃。3.可能会自发或在突然运动时出现短暂的暴发。
B.症状出现时无特异性诱发因素,但是可以在以下几种情况下加剧∶1.直立姿势。2.主动或被动运动,不考虑方向和位置。3.暴露于移动的视觉刺激或复杂的视觉模式。
C.该病通常于导致急性前庭症状或平衡障碍的事件不久后出现,尽管较少,其发展缓慢。诱发事件包括急性、发作性或慢性前庭综合征,其他神经或内科疾病和心理疾病。a.当被急性或发作事件诱发时,在诱发事件恢复时,症状通常会落入标准A模式,最初可能会间断发生,之后会固定为一个持续的过程。b. 当由慢性事件触发时,症状会缓慢发展,并逐渐恶化。
D.症状造成很大的痛苦或功能障碍。E.症状不能归因于另一种疾病或不适。
卒中与PPPD
一项针对162例继发性PPPD患者的研究显示,4.6%的患者继发于卒中事件,分别有9.9%和9.3%的患者同时存在焦虑和抑郁,影响患者生活质量和功能恢复。对卒中后PPPD的早期识别和治疗对延缓其进展和提高患者生活质量至关重要。
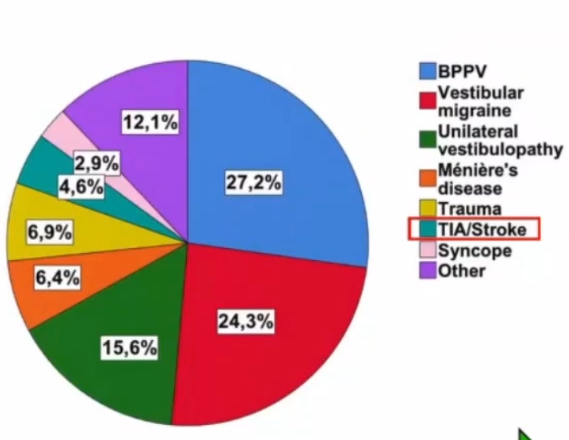
慢性脑缺血与前庭症状
颅内外大血管狭窄可能导致慢性脑灌注下降,引起一系列脑功能障碍综合征,临床上称为慢性脑缺血,其机制之一为脑白质病变,而后者被认为与较高的头晕或眩晕风险相关。少数后循环梗死患者由于存在大血管狭窄或闭塞,侧枝代偿不良,可能在发病初期有过类似眩晕/头晕发作,或孤立性眩晕发作;很少有反复或持续孤立性眩晕发作持续时间超过6周,而无典型后循环症状体征的情况。
脑小血管病与前庭症状
约17%的CSVD患者存在眩晕症状,27.8%存在步态异常,其中,额叶和基底节区脑白质病变/腔隙性脑梗死与眩晕和步态异常密切相关。
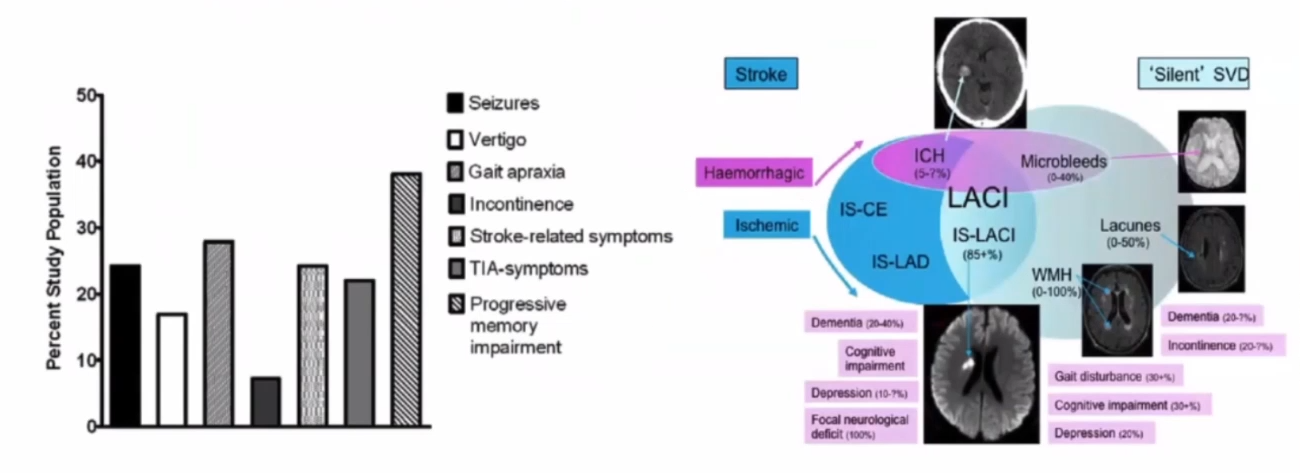
脑小血管病与前庭症状
对姿势平衡的影响:额题顶叶、基底节等部位病变与运动功能的直接解剖联系和间接解剖环路联系(前庭皮层及前庭皮层下环路)。慢性脑缺血的进展可损害额叶与小脑的连接纤维并使患者出现步态不稳和头晕症状。相关的认知障碍、抑郁等情绪异常加重跌倒风险,加重不稳感及头晕/眩晕主观感受。
对眼动的影响:脑组织结构异常可能引起眼动障碍。脑白质病变与扫视异常相关,异常眼动可产生头晕眩晕或不稳感。
Cerchiai等对头晕的CSVD患者的临床特点进行总结,初步提出CSVD相关头晕的诊断标准∶①高负荷脑白质病变(Fazekas2或3级)、②缺乏前庭疾病的临床/实验室证据、③存在轻度姿势和步态异常。除CSVD本身可能与头晕相关外,CSVD的存在也可能对卒中相关前庭症状恢复造成影响。研究显示,合并中-重度幕上脑白质病变与直径>2cm小脑梗死患者3个月头晕症状恢复相关,提示幕上神经网络的完整性可能影响小脑梗死患者功能恢复。
四、卒中后前庭症状的评估与管理
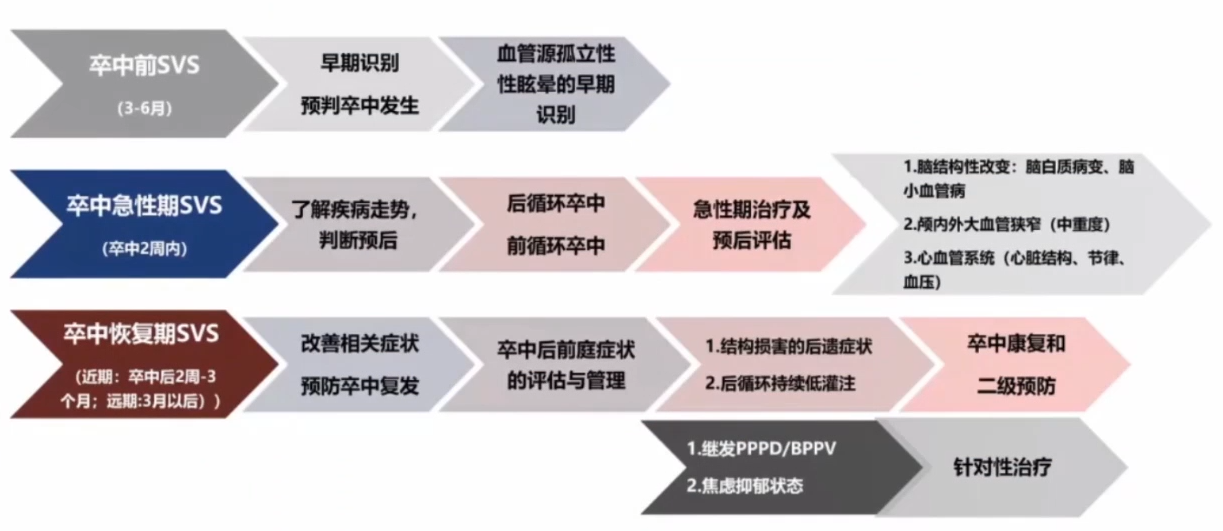
辅助检查:一般检查、前庭功能检查、脑部结构影像学、听力学评估、血管病变、精神心理评估、心脏评估。
总结
卒中相关前庭症状可以在卒中不同时期出现,其特点、演变形式与卒中发生、 发展及卒中预后相关。认识和理解卒中相关前庭症状将有助于判断卒中事件的风险、辅助卒中治疗和促进卒中后康复。