卒中为经导管主动脉瓣置换术(TAVR)的严重并发症之一,在将TAVR扩大到年轻低风险患者的同时,预防围手术期卒中变得更加重要。由于TAVR患者发生卒中具有多因素诱发病因,卒中预防应关注整个围手术期策略。近年来,多种脑栓塞保护装置(CEP)被用以减少TAVR相关卒中的发生率,以改善患者预后情况。虽然进行了大量的研究分析,但始终没有一个权威性的证据证明脑栓塞保护装置能够带来显著的临床益处。目前部分器械已被批准用于临床,但其安全性与有效性仍然尚存诸多争议。来自空军军医大学西京医院的陶凌教授以“预防TAVR患者卒中的围手术期策略”为题,重点和我们分享近年来开展的CEP研究结果,并提出当前临床的应对策略。

1.TAVI患者卒中发生率
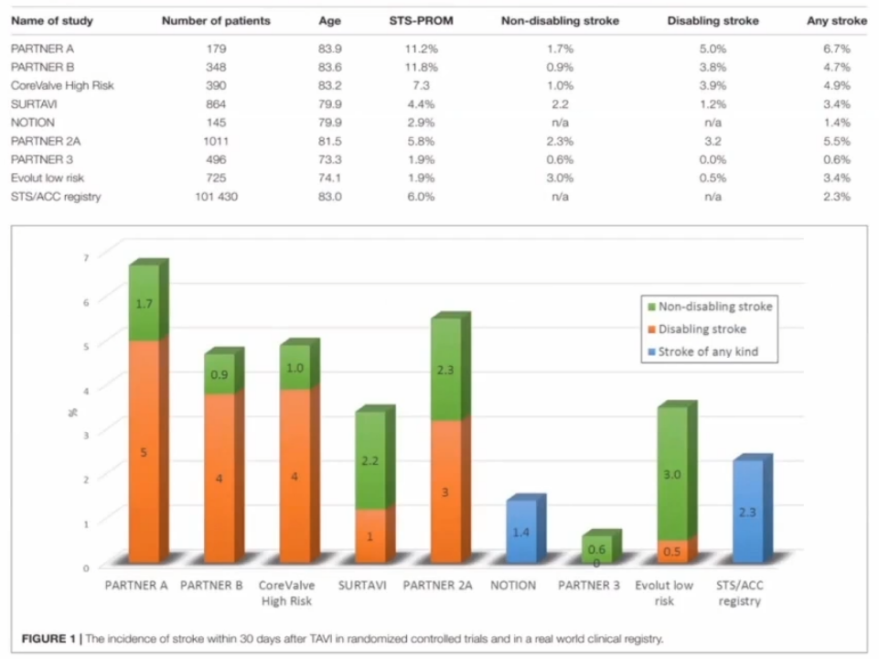
随机对照试验和临床记录的TAVI术后30天内卒中的发生率,在PARTNER A中达到了6.7%,PARTNER B中达到了4.7%,低危组PARTNER 3为0.6%,总体来看,TAVI患者30内卒中发生率还是比较高的。
2.接受TAVI的患者卒中的潜在危险因素

(1)病人相关因素:卒中史;女性;超声下血栓云雾影;严重的主动脉狭窄;左心室功能受损;高CHA2DS2-VASC评分;二叶式主动脉瓣;周围性血管疾病;慢性肾脏疾病。
(2)手术相关因素:球囊后扩张;非股动脉入路;器械的原因;手术操作时间长。
(3)术后预测:新发房颤;抗血小板策略。
3.TAVI术后脑卒中的时间
无论是在随机对照研究中还是临床分析都提示,0-2天的卒中发生率较高,因此,围术期卒中的预防应该得到更多的关注。
1.脑栓塞保护装置设计理念
脑保护装置的有效性取决于:对主动脉弓3个主要分支的保护能力,装置在手术过程中的稳定性以及过滤能力。
目前主要的设计类型有Embrella、Sentinel、Triguard。Embrella是放置在主动脉大弯侧的双膜系统,覆盖主动脉弓的头两个主要分支。关于Sentinel脑保护装置的研究较为广泛,Sentinel脑保护装置包括两个滤网,分别放置在头臂干及左颈总动脉。Triguard是栓子的分流装置,能同时覆盖主动脉弓的三个主要分支,理论上保护了所有脑循环的区域。

发表在JACC上的一篇文章报道了TAVR手术经脑保护过滤下来的脑血管栓塞物质的结果:共有81名患者接受了TAVR,在其头臂干和左颈总动脉中部署了双过滤器的栓塞保护装置,在TAVR术后取回脑保护装置并进行组织病理学分析。结果显示,86%的患者捕获了碎片,捕获的材料大小从0.1-9.0mm不等。在63%的患者中发现了组织来源的碎片,包括瓣叶组织、心肌组织等,并且在使用球囊可扩张系统和更大尺寸的情况下更常见。

2.脑保护装置应用现状
德国数据:2015-2017年期间,统计了41654例经股动脉TAVR手术患者,其中使用了脑保护装置的比率为3.8%。
美国TVT数据:使用脑保护装置的比率随着时间的推移而增加。调查显示行TAVR手术的机构有28%的治疗中心在使用了脑保护装置,其中13%的患者采取了脑保护装置。
1.2017年发表在JACC上的一项荟萃分析显示,TAVR中使用脑保护装置与减少死亡或卒中没有显著相关性。
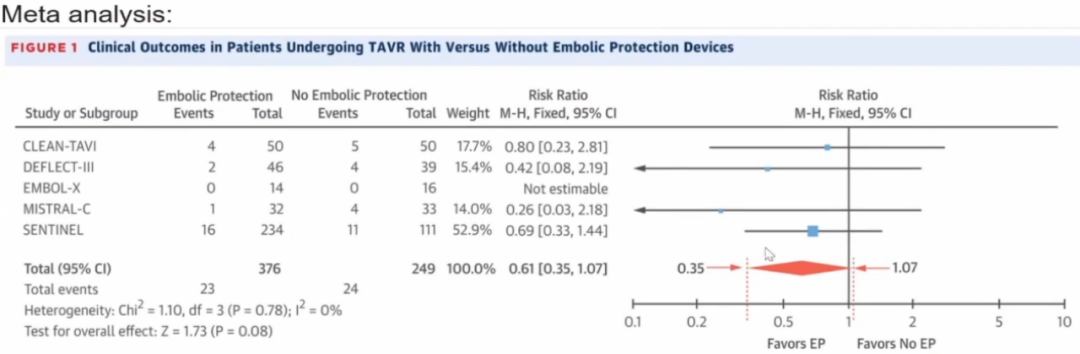
2.同样是在2017年,JACC另一篇研究得出了不同的结论:与无保护的TAVR相比,脑栓塞保护装置显著降低了死亡率、致残性和非致残性卒中。然而这项分析并不是一项RCT研究,所以权威性并不高。

3.2021年来自美国的一项研究显示,TAVR术中使用脑保护装置与较低的住院死亡率、卒中、神经系统和临床并发症相关。
4.2021年来自德国的一项研究显示,在使用脑栓塞保护装置,与死亡率或卒中的减少没有显著相关性。
另外,还有其他一些非严格的RCT研究,在脑保护装置的推荐上始终是一个争论问题。总之,不同的研究得出的结论不同,不同的器械得出的结论也不相同,无论哪一种观点,证据都不具有权威性。
5.2021年,TriGuard™HDH进行了两个REFLECT研究,由于是首次进行的RCT研究试验,因此影响力较大。REFLECT试验表明,TAVR期间行脑保护是安全的,但未达到其预先指定的主要疗效终点。同时提到使用了脑保护装置虽然统计学数据没有支持脑梗的显著下降,但是影像学证据支持脑梗减少。
6.最新发表在新英格兰杂志上的一项PROTECTED TAVR研究
PROTECTED TAVR研究是一项前瞻性、多中心、随机对照,共纳入来自北美、欧洲和澳大利亚的51个中心的3,000例计划接受经股TAVR的患者,按1:1随机分为CEP组(n=1,501例)、对照组(n=1,499例,不应用CEP)。主要终点是TAVR术后72小时内或出院前卒中发生;该研究亦评估了致残性卒中、死亡、短暂性脑缺血发作、谵妄、与CEP通路相关的主要或次要血管并发症和急性肾损伤。

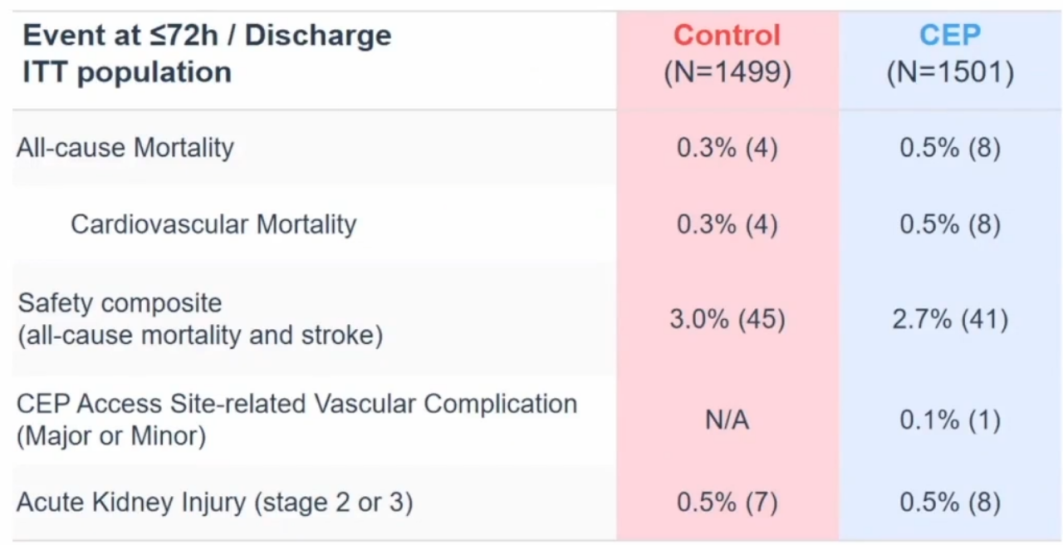
在主要终点方面,CEP组与对照组的TAVR术后72小时内或出院前卒中发生率无显著差异(2.3%,[1,501/34例] vs.2.9%[1,499/43例];95%CI,-1.7至0.5;P=0.30)。术后被诊断为卒中的患者均接受了神经影像学检查,大多数卒中事件发生于TAVR术后24小时内。根据NeuroARC定义的卒中严重程度和亚型,CEP组及对照组分别有0.5%(1,501/8例)、1.3%(1,499/20例)的患者出现致残性卒中,两组差异存在统计学意义(95% CI,-1.5至-0.1;P=0.02)。

从术后72小时内或出院前的临床结局来看,无论全因死亡(0.5% vs.0.3%)、“中风、短暂性脑缺血发作或谵妄”(3.1% vs.3.7%)抑或急性肾损伤(0.5% vs.0.5%),CEP组及对照组两组间的发生率均无显著差异。
研究结果表明:对于接受经股TAVR治疗的主动脉瓣狭窄患者,使用CEP并不能降低围手术期总体卒中的发生率;CEP组可观察到致残性卒中发生率降低,尤其在缺血性卒中方面,但并未发现有力支持使用CEP可减少卒中发生的特定解剖学因素。
总之,我们在行TAVR时要不要使用脑保护装置,陶凌教授指出,在我国从临床经验上来看,真正发生脑梗的病人并不多,尤其是有症状的脑梗。虽然不同的研究发现使用了脑保护装置在磁共振的水平显示缺血性的损伤是减少的,但是并没有转化成有症状的临床事件。关于磁共振的临床表现,也是业界一直在讨论的话题,也就是说常规使用脑保护还没有足够的循证医学证据所支持。目前的观点是在做TAVR手术时不需要常规使用脑保护,但是对于高危病人,使用脑保护装置的获益是肯定的,如已经看到了血栓、赘生物或者其他杂质,还是应该积极采用脑保护装置。未来也期待开展更多的临床研究,进一步证明脑保护装置在介入术中的应用价值。