导读:脑静脉系统疾病包括脑静脉系统血栓形成、静脉窦狭窄、颈内动脉海绵窦痿和颅内动-静脉畸形等。与脑动脉系统疾病比较,脑静脉系统疾病临床并不是很多见,因此缺乏关于该病的大型随机对照研究,相关文献资料多以病例报道为主。来自首都医科大学附属北京天坛医院的杨中华教授以“脑静脉系统疾病的诊断和治疗新思路”为题,结合大量病例报道,探讨脑静脉疾病诊疗的进展与策略,以期能为该领域的临床医生提供一个新思路。


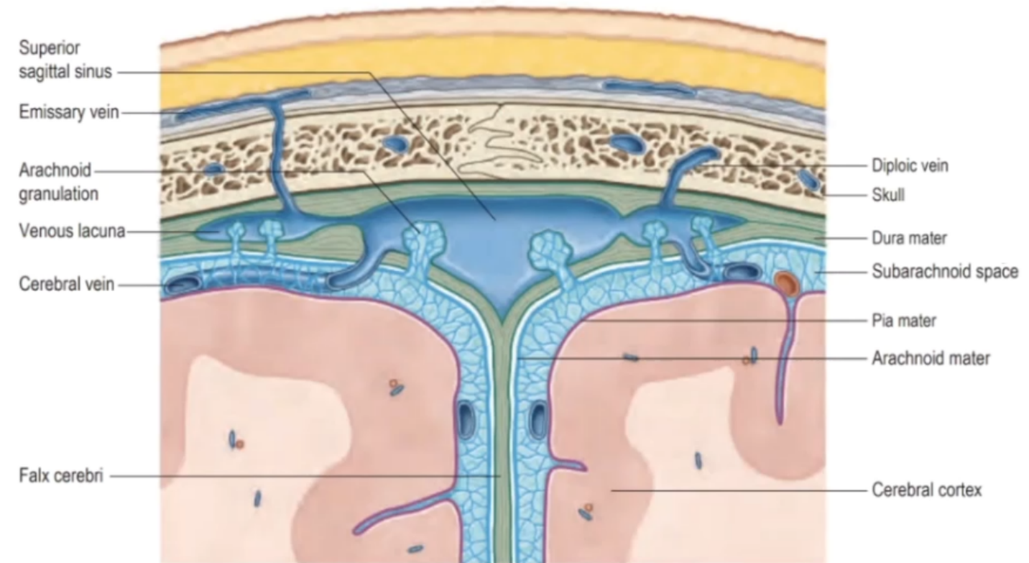
对“蛛网膜颗粒”的认识
脑蛛网膜在硬脑膜构成的上矢状窦附近形成许多绒毛状突起,突入硬脑膜窦内,称蛛网膜颗粒(arachnoid granulations)。目前认为蛛网膜颗粒的功能主要是重吸收脑脊液,当颅内压高于静脉压3-6cmH₂O脑脊液即开始自蛛网膜下腔进入硬脑膜窦 。
静脉窦扩张的原因之一——低颅压
病例1
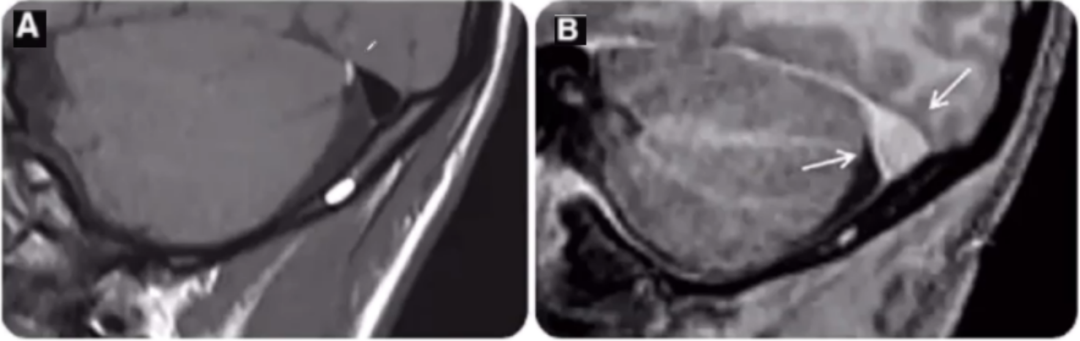
18岁,男性,既往Marfan综合征病史。患者因为脊柱侧弯进行脊柱外科手术,术后出现直立性头痛。手术后头MRI显示横窦和矢状窦扩张,与手术前(图A)相比手术后横窦扩张(图B,箭头),提示低颅压。
临床中有时会遇到低颅压导致的静脉窦血栓形成,其机制认为是由于低颅压导致静脉窦扩张,静脉窦扩张导致静脉窦内皮损伤进而形成血栓。如果低颅压出现脑积液瘘,即使有脑静脉血栓形成,行腰椎穿刺压力也可能不高,甚至压力显示较低。
病例2
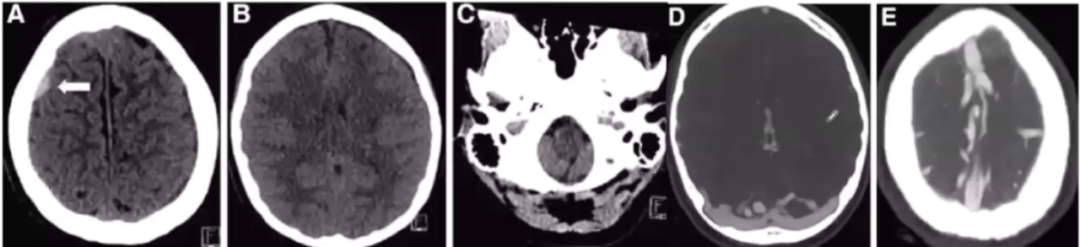
19岁,女性,采用硬膜外麻醉进行剖宫产手术。术后,出现低颅压的症状和影像学特征。头CT显示右侧额顶硬膜下血肿(图A,箭头),低颅压样表现比如脑室变小,小脑扁桃体疝,裂隙样(slit-like)脑室(图B),小脑扁桃体下疝(图C),颅内静脉窦和皮层静脉扩张(图D、图E)。
Eagle综合征与颈静脉血栓形成
病例3
65岁,女性。头痛,搏动性耳鸣和视物模糊。眼底照片显示双侧视盘水肿。易栓症相关筛查发现血栓前JAK2 V617F突变。头部冠状位增强CT显示茎突过长压迫左颈内静脉(图A,黑色箭头);MRV冠状位显示右横窦远端、乙状窦和颈内静脉未显影(图B,白色箭头),左颈内静脉内血栓导致充盈缺损(图B,白色箭头);矢状位MRV图像几乎看不见的右颈内静脉(图C,白色箭头)(作者认为血栓形成,译者觉得不除外发育的问题);矢状位MRV图像显示左颈内静脉内有薄的非闭塞性血栓形成(图D,白色箭头)。
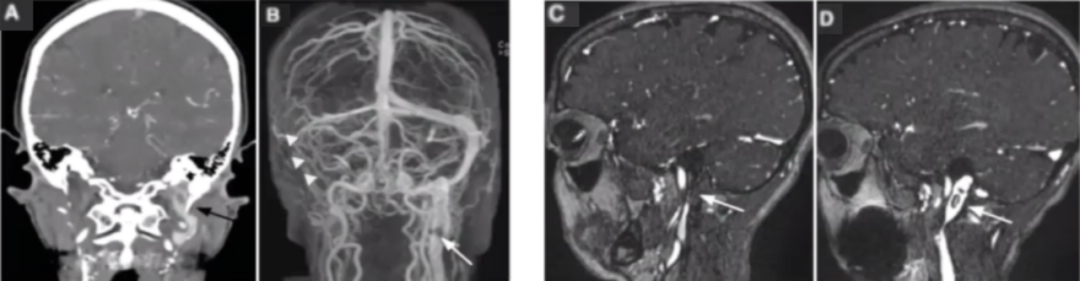
临床上如果对于静脉窦血栓患者找不到原因时,检查到患者长茎突,考虑茎突过长压迫左颈内静脉导致,对这类患者把长茎突切除,通常静脉窦血栓则随之解除。
静脉畸形内血栓形成
病例4
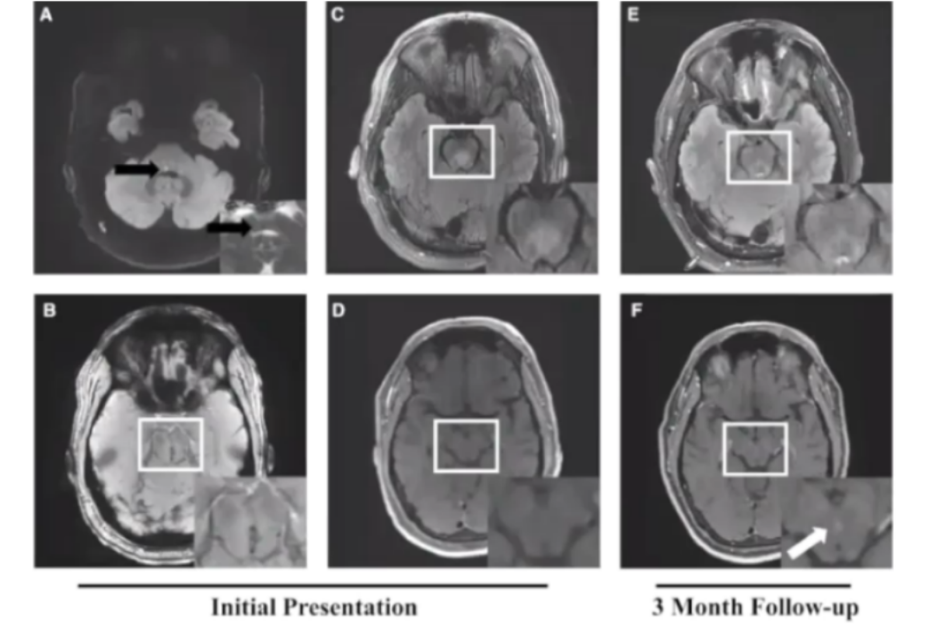
62岁,男性,突发核间性眼肌麻痹。MRI下图所示:右脑桥背侧急性梗死(黑色箭头指示),DWI(A)和ADC(A,插图),正中线磁敏感阳性(B),这些符合血栓形成的静脉畸形。发病时T2/Flair显示高信号,与血管源性水肿(C)一致,3个月复查时血管源性水肿消失(E)。与发病时T1增强序列(D)相比,3个月复查(F)时T1钆增强后可见更明显的线性增强(白色箭头)。高凝状态检查为阴性,开始服用阿哌沙班,患者症状慢慢消失。
病例5
35岁,男性,有1周的发热,左半瘫和癫痫发作。新冠阳性。
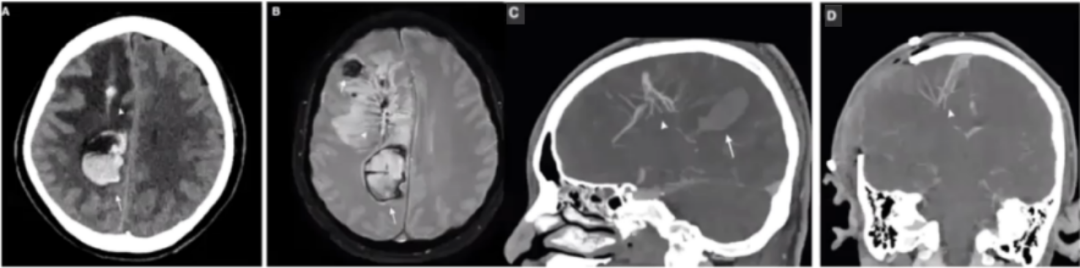
平扫CT显示静脉畸形内血栓形成(短箭头),右侧脑内血肿(长箭头),中线移位(图A);磁敏感加权血管造影显示2处局灶性内出血,以及发育性静脉畸形(图B)。
CTV显示扩张的水母头样静脉干内有血栓形成(图C);肝素治疗,血肿扩大,紧急去骨瓣减压术,重启抗凝,静脉畸形再通(图D)。旁正中矢状位CTV可见水母头样发育性静脉畸形(短箭头),引流至上矢状窦,以及血肿(长箭头)。去骨瓣减压术后,CTV显示血栓部分再通(短箭头),向上矢状窦引流。
颈静脉血栓形成致颈静脉孔综合征
病例6
64岁,男性。2个月前用力向左侧转头后开始出现头痛,向左耳后放射。逐渐出现声音嘶哑,吞咽困难,左侧肩膀不能活动。
核磁T2 3D-FRFSE序列显示左侧颈内静脉高信号充盈(图A,箭头),MRV显示左侧颈内静脉充盈缺损(图B,箭头)。
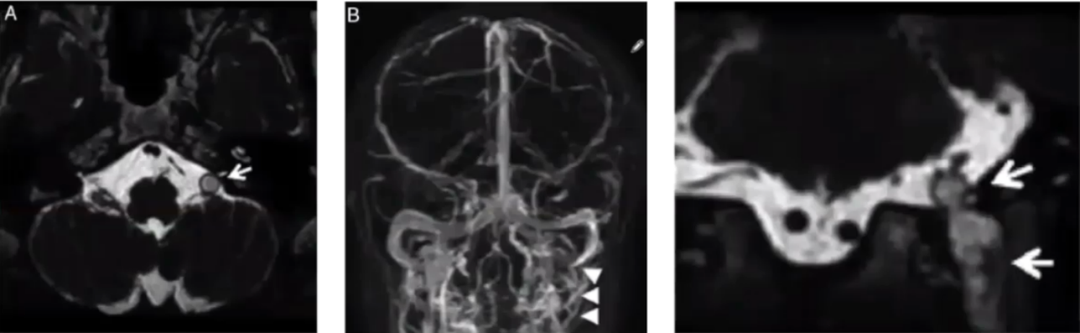
冠状位T2 3D-FRFSE序列和矢状位3D Flair序列显示从upper juvenile foramen到颈内静脉血栓充盈。CT显示左侧斜方肌和胸锁乳突肌萎缩。
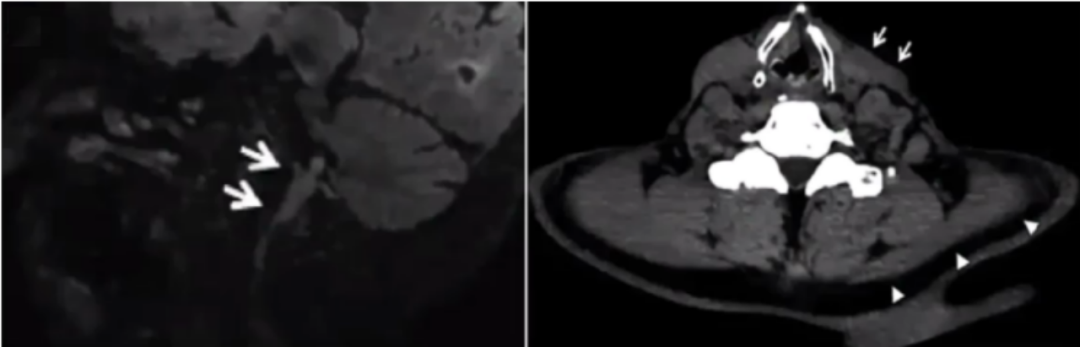
作者推测该患者的发病机制为:用力转头引起静脉(或窦)壁内膜损伤或形成壁间血肿。
颅内静脉窦血栓形成的诊断陷阱
病例7
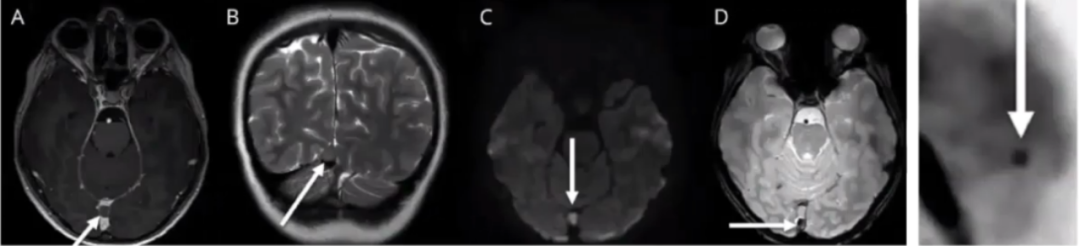
9岁男孩,新诊断弥散型Burkitt淋巴瘤,化疗前为了排除CNS转移进行了神经影像学检查。增强MRV显示直窦管腔内充盈缺损,部分阻断血流,因此怀疑脑静脉窦血栓形成。
T1和T2加权相上腔内充盈缺损呈现等信号(图A、图B,箭头),并且GRE加权相病灶内无明确的图像浮散(blooming)(图D,箭头)。DWI可见直窦内充盈缺损呈现轻度弥散信号(图C,箭头)。全身PET-CT扫描,显示相应区域氟脱氧葡萄糖摄取增加。最终,直窦内的充盈缺损诊断为淋巴瘤转移,而不是静脉窦血栓形成。
病例8
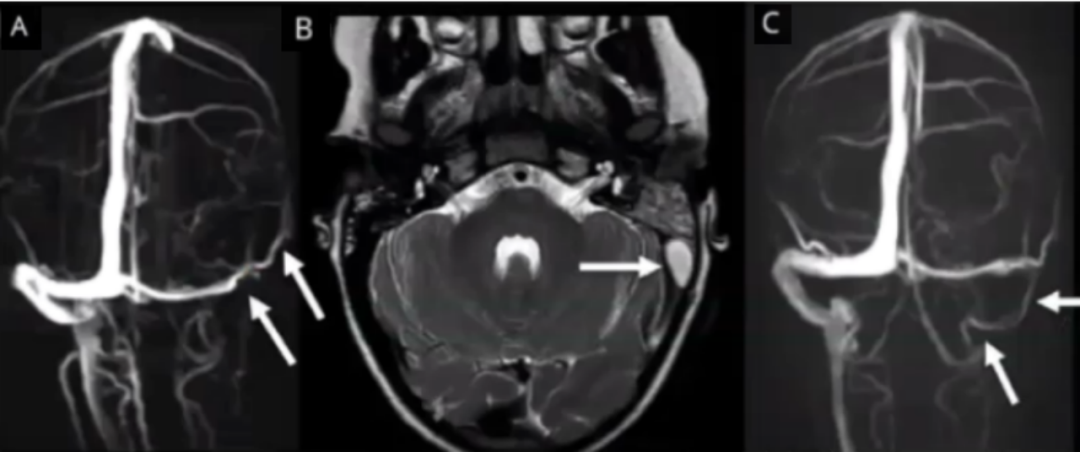
5岁,女孩,诊断为左侧中耳炎和乳突炎,在外院接受输液和抗生素治疗。最初的平扫MRI显示左侧乳突炎,左侧乙状窦非闭塞性充盈缺损。诊断为乙状窦血栓形成。
随后到天坛医院就诊。分析以前的TOF MRV,左侧横窦突然中断(下图A,箭头)。可见左侧优势的Labbe静脉,引流到了横窦(下图A,箭头)。左侧横窦异常可能为发育不全,而不是血栓形成。随后增强MRV显示左侧发育不全的横窦和乙状窦内血流正常,左侧颈静脉较细(箭头),乳头后缘可见一个小的硬膜外脓肿,压迫了左侧横窦(图B、图C)。
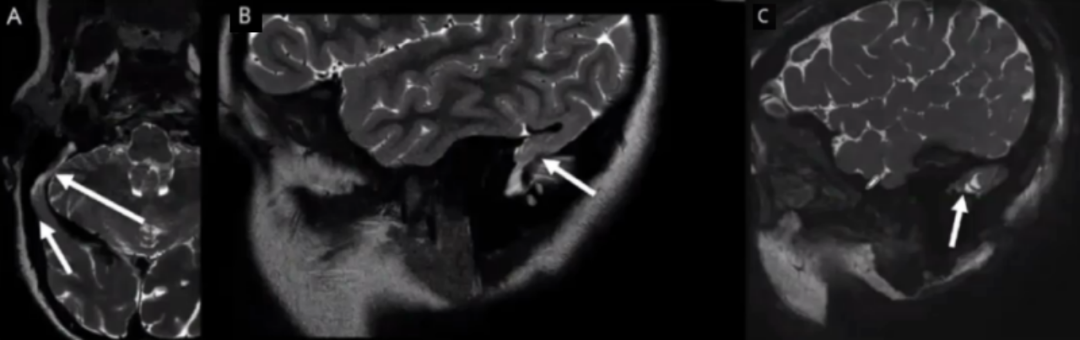
病例9
17岁,女性,Li-Fraumeni综合征(一种遗传易感肿瘤综合征)。本次表现为慢性头疼,逐渐加重。图A为斜位T2加权相,图B为矢状位T2加权相,图C为fast field echo sagittal sequences显示右侧横窦和乙状窦连接处短节段硬膜缺损(箭头),伴右侧颞-枕叶通过硬膜缺损疝入到右侧横窦和乙状窦近端。
脑组织疝入蛛网膜颗粒
病例10
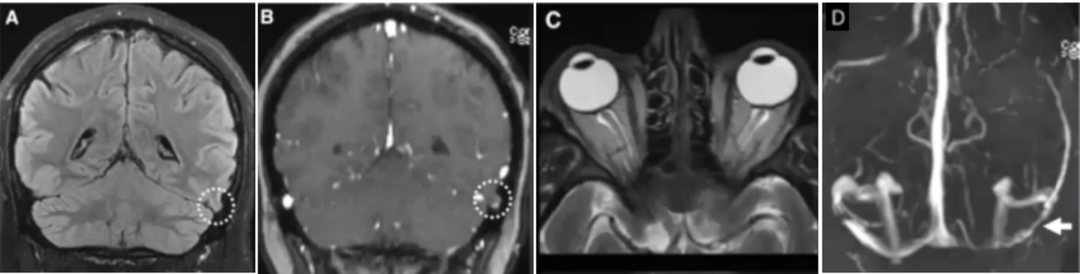
42岁,男性,右侧搏动性耳鸣,脑组织疝入静脉窦的蛛网膜颗粒(Brain herniation into arachnoid granulations,BHAG)。
冠状位T2 Flair和T1增强MRI显示左侧颞叶后部BHAG,疝入横窦(图A、图B,环形圈)。轴位T2 MRI显示眼球后部变平,视神经头突出(protrusion of the optic nerve heads),视神经鞘蛛网膜下腔明显,提示颅内压升高(图C)。MR静脉造影显示双侧横窦狭窄,最明显的是左侧BHAG部位(图D,白色箭头)。
病例11
BHAG与“简单”蛛网膜颗粒的MR比较:
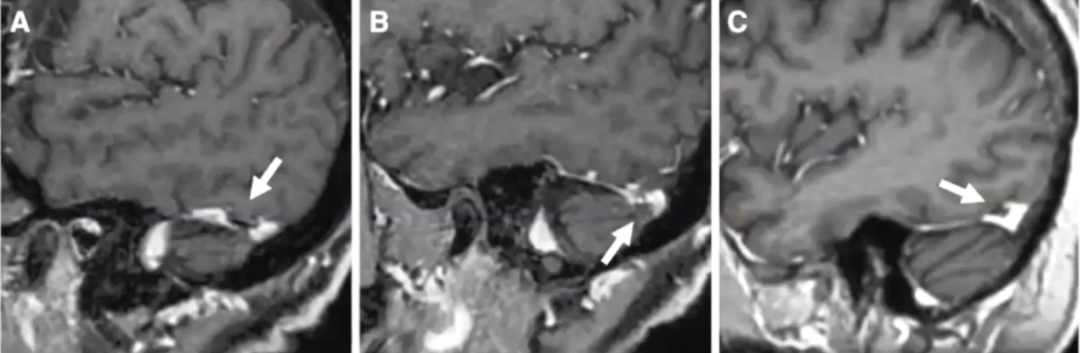
79岁,男性,右侧搏动性耳鸣,无特发性颅内高压。A图,矢状位T1增强MR图像显示左侧枕部BHAG进入横窦(图A);右侧小脑BHAG进入横窦(B图)。图C显示的是另一位患者的矢状位T1增强MR图像,在类似位置可见蛛网膜颗粒,而无BHAG。
极易误诊为静脉窦血栓形成
病例12
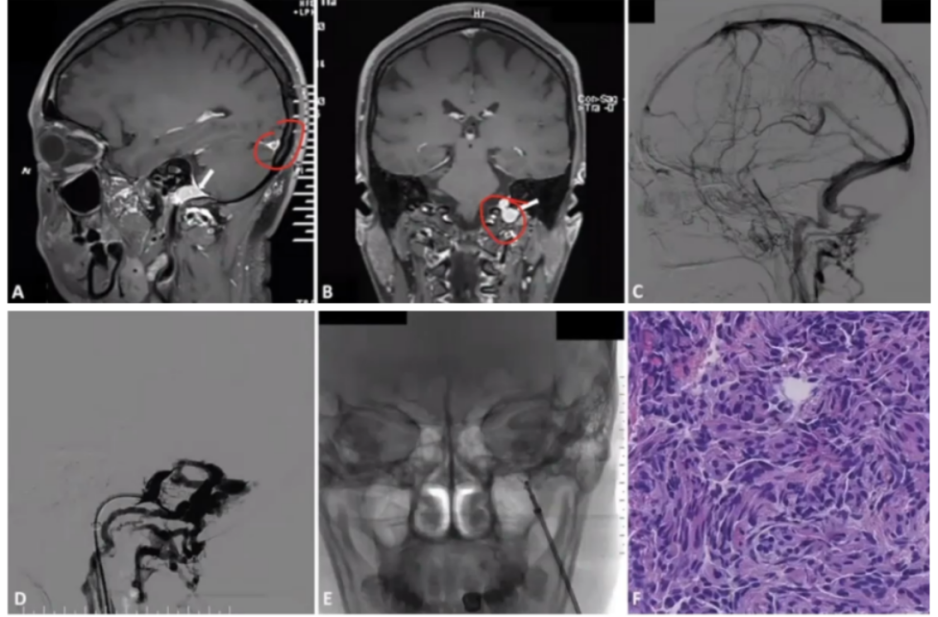
37岁,女性。进展性视力下降3个月。查体可见视乳头水肿。腰穿测压340-360mmH₂O。
增强MRI显示左侧颈静脉孔病变(图A、图B)。DSA显示左侧乙状窦闭塞(图C、图D),PROGREAT微导管在窦汇合处测压354mmH₂O,血管内病理活检提示为血栓。抗凝治疗8个月后,患者症状无改善。复查增强MRI显示病灶没有变化。随后第二次血管内病理活检(图E),提示为脑膜瘤(图F)。
拔除锁骨下静脉导管后皮层静脉空气栓塞致脑回样梗死
病例13
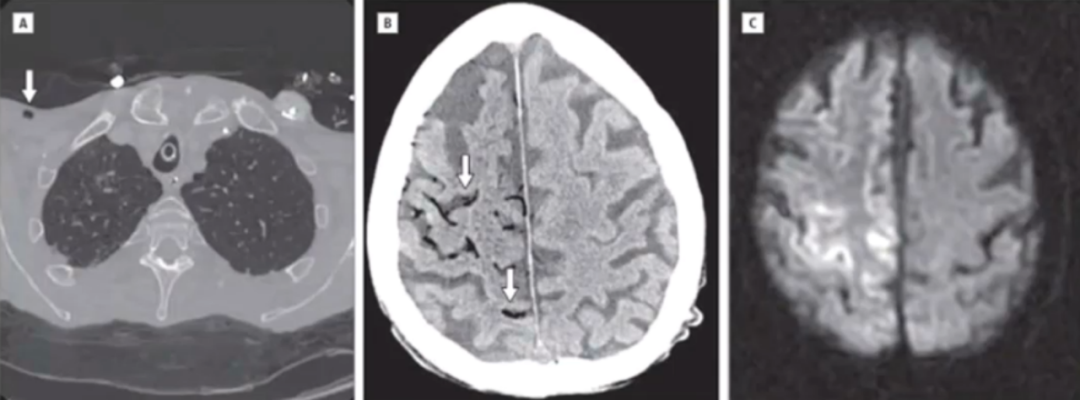
67岁,男性,Ⅲ期肺癌合并肺脓肿,通过左侧锁骨下通路补液治疗。输液过程中突发意识模糊和左侧肢体无力。
患者意识水平持续下降,头CT显示大脑静脉空气影(图B)。胸部CT发现右侧锁骨下静脉空气影(图A)。头MRI提示脑回样梗死,符合空气栓塞的征象。
拔除右侧颈静脉静脉导管后皮层动脉和静脉空气栓塞
病例14
95岁女性,拔除右侧颈静脉中心静脉导管(当时床头抬高30°)几分钟后患者突发严重呼吸窘迫,意识不清。脑MR-DWI显示双侧小脑、颞叶、额叶、左侧枕叶、丘脑急性梗死,Flair不仅发现多发脑栓塞同时发现梗死周围水肿。因为没有找到其他病因,故诊断为空气栓塞。DWI高信号为动脉栓塞,Flair显示白质水肿提示静脉栓塞。
MRA上静脉窦高信号到底是什么
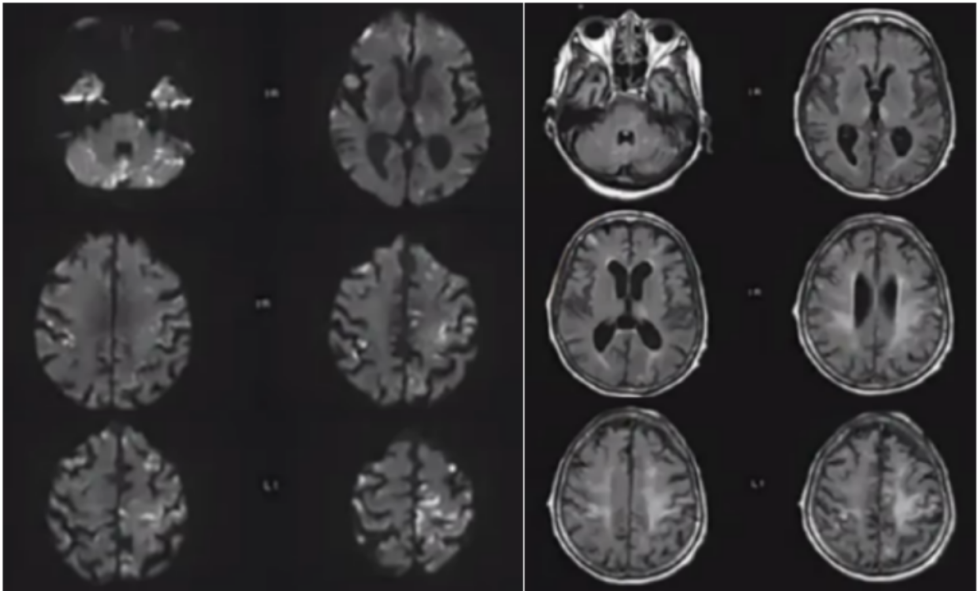
病例15
TOF-MRA上可检测到颈静脉反流(JVR)并伴有静脉高信号,JVR是由于头臂静脉狭窄或压迫引起血流反流所致。
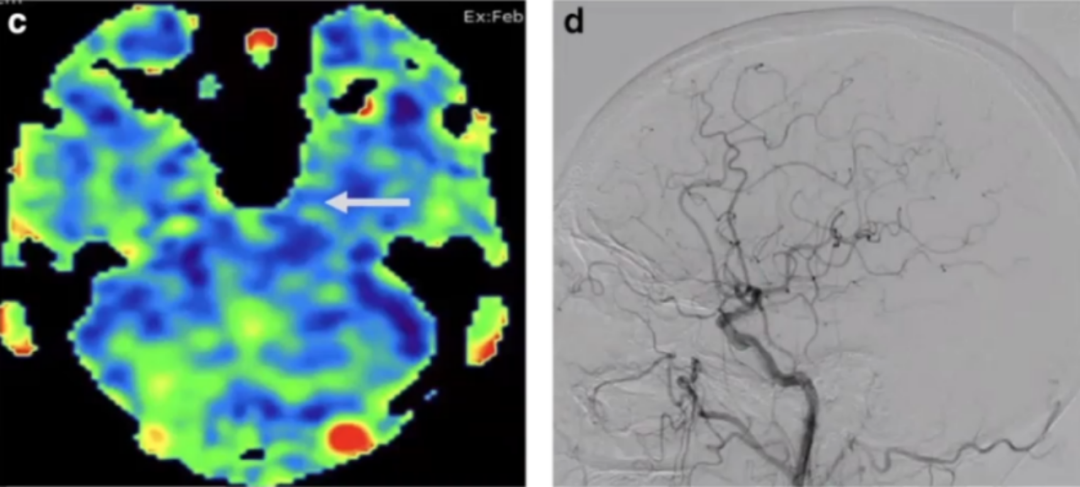
65岁,女性,颈静脉反流的MR影像。在MIP TOF-MRA上可以看到左侧乙状窦和横窦高信号(图a,箭头)。在 ASL 影像上可以见到左侧横窦高信号(图b,箭头),这提示很可能为 DAVF。4D对比剂-强化MRA可以见到左侧颈静脉在颈动脉充盈以及纵向硬膜窦(longitudinal dural sinus)充盈以前提前充盈,未见动静脉分流(图c、图d)。
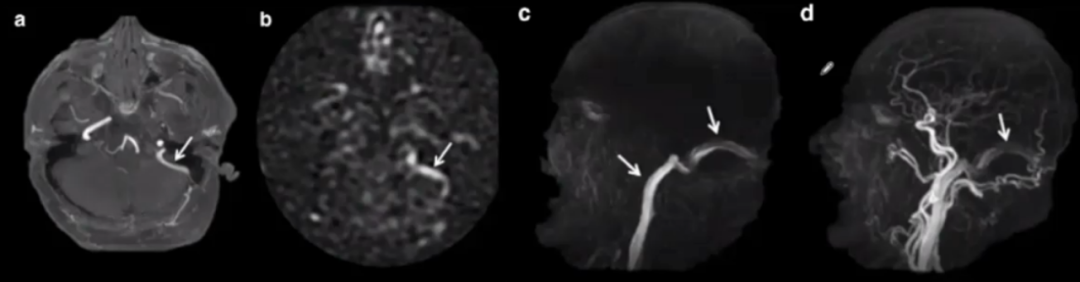
病例16
58岁,女性,耳鸣,1型DAVF。MIP TOF-MRA在毗邻高信号的右侧横窦可见匐行高信号(图a、图b,箭头),与动脉供血符合。ASL成像可见右侧横窦和乙状窦高信号(图c,箭头)。4D对比剂-强化MRA动脉期可见右侧横窦早显影,临近动脉供血,供血动脉和右侧横窦直接沟通(图d)。
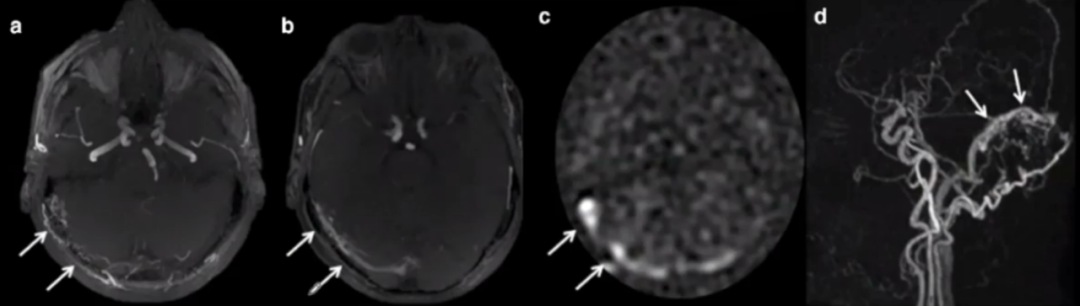
病例17
72岁,男性,PP/EV分级为IV级。
MRA原始图像(图a)和MIP(图b)显示左侧PP/EV和海绵窦高信号(箭头)。
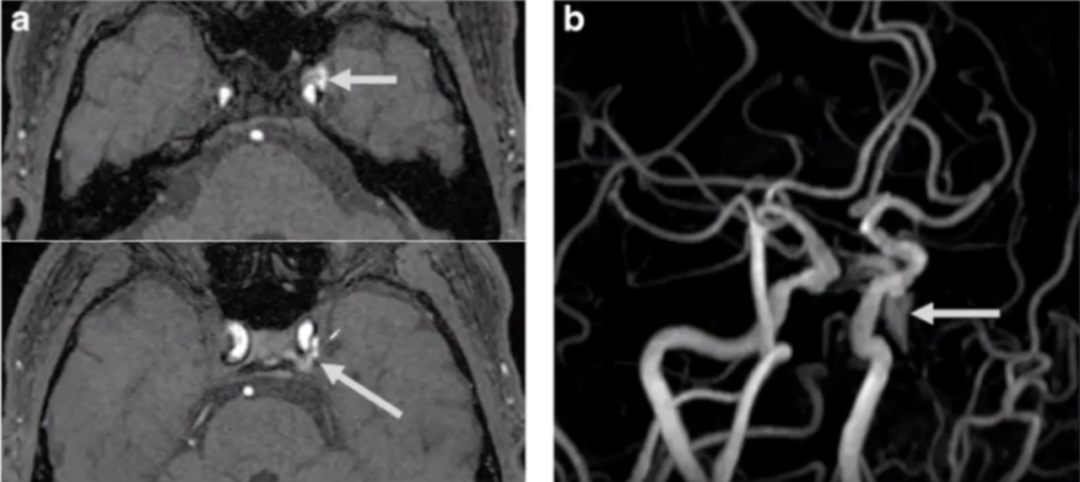
ASL(图c)未见PP/EV和海绵窦高信号(箭头)。DSA未见海绵窦DAVF(图d)。
病例18
67岁,男性,右侧海绵窦DAVF(Cognard Ⅰ)。
MRA原始图像显示右侧海绵窦轻微升高的信号(图a箭头);ASL显示右侧海绵窦高信号(图b箭头);DSA显示右侧海绵窦DAVF(图c)。
MRA静脉窦高信号可能是反向血流也可能是DAVF。
2021年6月来自日本的Shingo Kakeda等在Neuroradiology上报道了364例(728侧)无动静脉分流患者的MRA,在MRA上发现99侧(13.6%)可见海绵窦反向血流高信号,而没有一例的ASL表现高信号。在这些病例中,3侧乙状窦、3侧横窦和8侧颈内静脉高信号。所有这些MRA上静脉窦的高信号都是因为反向血流。
最终作者认为,对于鉴别反向静脉血流和海绵窦DAVF,ASL是一种简便易行和有用的MRI序列。对于乙状窦和横窦,由于来自于颈静脉的反向血流,ASL会产生假阳性的结果,这是ASL的局限性,影像学专家应该警惕这种ASL的局限性。
该文章提示,MRA上海绵窦高信号不少见,大部分都是因为反向静脉血流所致。如果ASL阴性(绝大部分都是ASL阴性),提示反向血流;如果ASL阳性可能是由于反向血流所致,也可能是DAVF。
颈静脉反流的病因
病例19
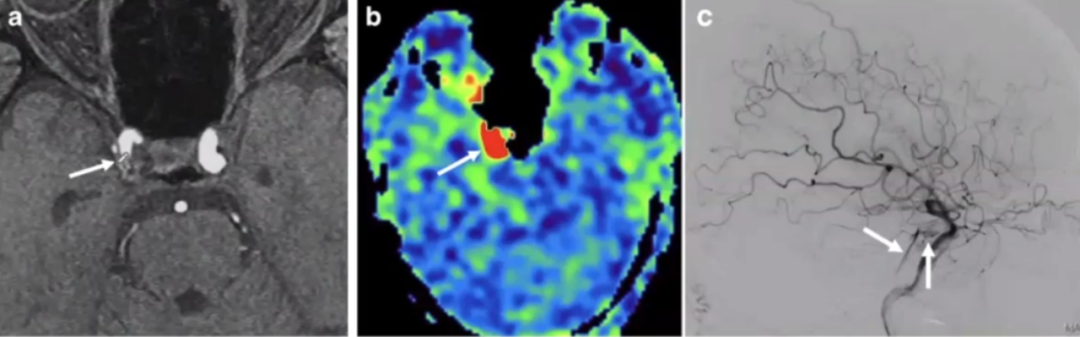
69岁,男性。平扫3D TOF MRA(图a、图c)和3D伪连续ASL(图b、图d)均显示左乙状窦(曲箭头)、岩下窦(虚线箭头)和颈静脉球(双线箭头)高信号。ASL(图b)在左侧横窦(直实心箭头)和双侧海绵窦及海绵间窦(开放箭头)也显示高信号。
静脉窦狭窄的MR成像
1.外源性静脉窦狭窄的MR成像
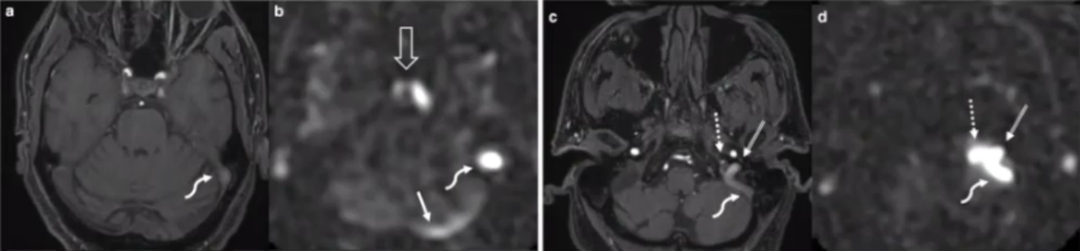
右侧横窦外源性狭窄的MR成像。短箭头指向右侧小脑实质位置,长箭头指向枕颅骨(occipital calvaria)位置。轴位增强MRV图像(图A),三维重建图像(图B),右侧横窦-to-近乙状窦的轴位增强原始图像的直线血管重建影像。
2.内源性静脉窦狭窄的MR成像
右侧横窦内源性狭窄的MR成像。短箭头指向窦内凸出的蛛网膜颗粒。轴位增强MRV成像(图A);三维重建图像(图B);右侧横窦-to-近乙状窦的轴位增强原始图像的直线血管重建影像。
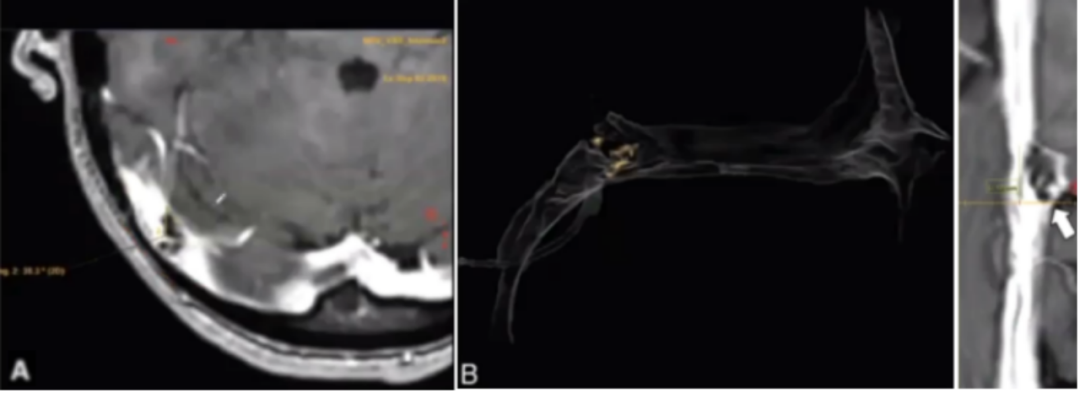
2021年2月来自美国Athos Patsalides等在AJNR上公布了一项研究结果显示,大部分特发性高颅压存在外源性静脉窦狭窄,大部分搏动性耳鸣存在内源性狭窄。
静脉窦支架治疗自发性脑脊液鼻漏
病例20
72岁,女性,自发性高流量鼻漏。低脑脊液容量的表现,包括硬脑膜增厚和强化,直窦扩张(图a);空蝶鞍(图b、图c),双侧动眼神经鞘扩张(图c);动态CT显示右侧鼻腔内脑脊液漏(图d)。
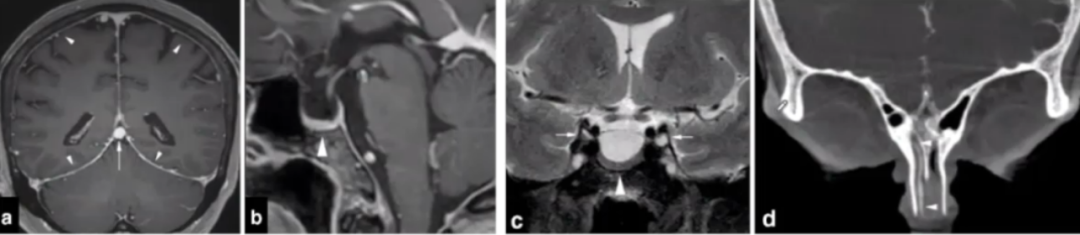
腰穿测压6cmH₂O,鼻漏自行消失。4个月后,自发性脑脊液漏的症状复发。经过4周保守治疗,失败。静脉窦支架手术,狭窄部位压力梯度2-3mmHg,术者认为这个压力差较小和脑脊液容量少有关。手术后3天鼻漏和鼻后滴液消失,4周时耳胀缓解。9个月时,一过性轻微可疑鼻漏,几天后缓解。随访39个月,患者症状无复发。
造影显示显示双侧横窦和右侧乙状窦狭窄(图e、图f、图g),并置入支架;h图为支架术后6个月复查MRI显示硬脑膜恢复正常,Galen静脉大小正常。
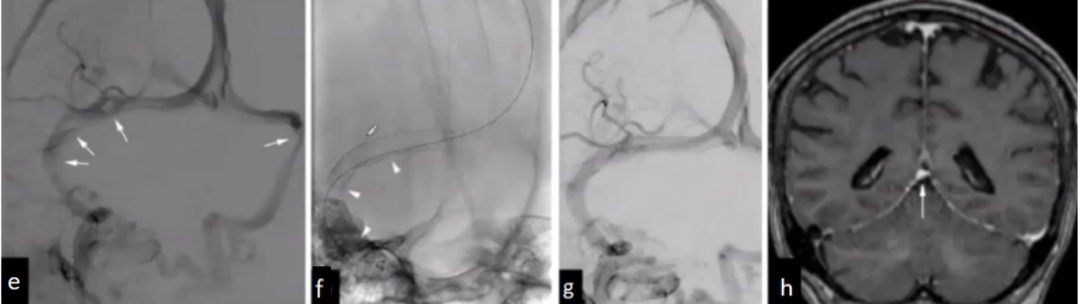
静脉窦支架不仅能够治疗高颅压还能治疗自发性脑脊液鼻漏。临床中对于自发性鼻漏且治疗效果不好的患者,建议行脑血管造影,如有静脉窦狭窄,则采取支架手术,鼻漏即可消失。
静脉搏动性耳鸣
静脉性搏动性耳鸣可能的发病机制包括:①管腔狭窄或异常扩张导致的湍流;②颞骨缺损导致的内部声音放大;③临近听觉骨结构静脉窦结构的位置异常。基于这些理论,可以应用不同的介入治疗方式来治疗。
常受累及的部位包括横窦、乙状窦和颈静脉球,因此常称为T-S-J系统(图E.a)。与搏动性耳鸣相关的T-S-J系统畸形包括三型:Ⅰ型,狭窄(图E.b);Ⅱ型,扩张(囊状凸起/瘤样或高骑跨颈静脉球)(图E.c);Ⅲ型,狭窄和扩张混合型。
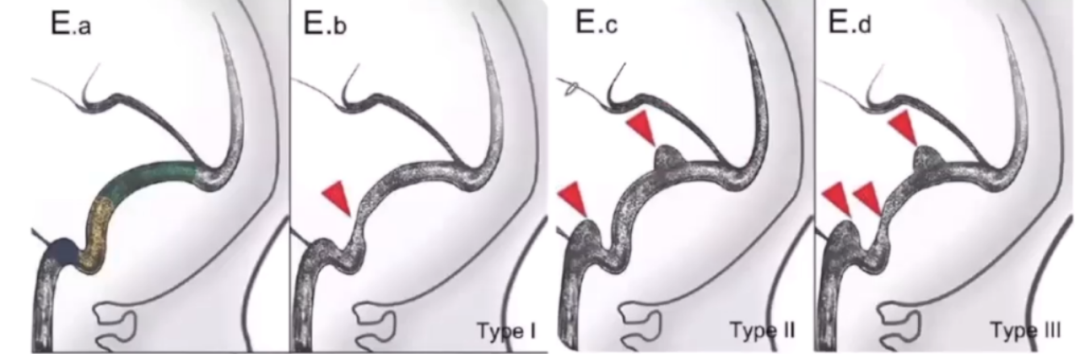
病例21
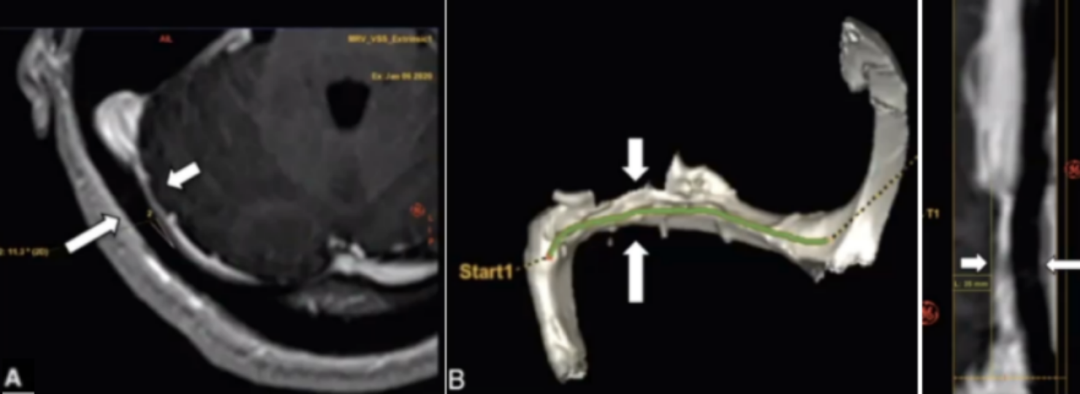
58岁,6个月的右耳搏动性耳鸣病史,轻度压迫颈部症状缓解。CTV显示右乙状窦远端局灶性狭窄(图A);轴位CTV显示局灶性充盈缺损,可能是蛛网膜颗粒或慢性血栓(图B)。脑静脉造影显示右乙状窦远端严重狭窄(图C),狭窄处的压力梯度为14mmHg。放置支架后,重复静脉造影显示狭窄减轻(图D),压力梯度消失。患者在3个月随访时症状消失。
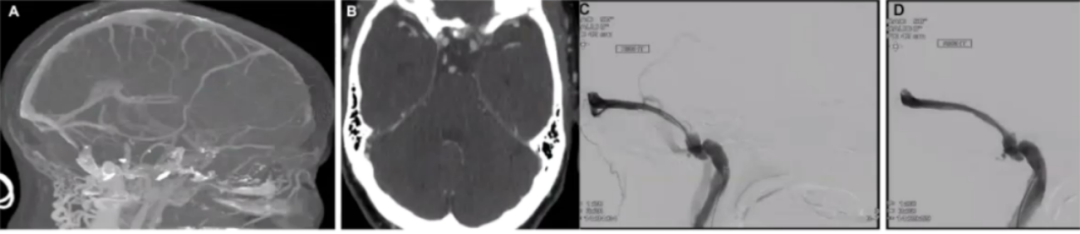
病例22
50岁,女性。右侧搏动性耳鸣2年。查体发现,压迫右侧颈内静脉或颈内动脉后耳鸣消失。
颞骨CT扫描提示前静脉窝骨层薄(图A);DSA提示高骑式(high-riding)颈静脉球,右侧横窦狭窄(图B)。
solitaire支架经静脉介入治疗搏动性耳鸣,于横窦狭窄处释放可回收Solitaire AB支架(图C),患者搏动性耳鸣症状改善,随访16个月未复发。
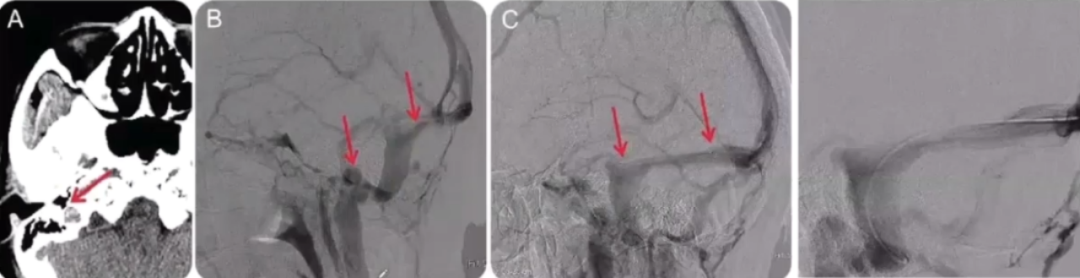
颈静脉球异常与头痛
病例23
68岁,女性。因胸痛舌下含服一片硝酸甘油后,从左耳后出现急性严重搏动性剧烈头痛,伴左侧耳鸣和眩晕。既往否认偏头痛或其他头痛病史,以前从未舌下含服硝酸甘油。头CT和MRI未发现引起头痛的原因。
颞骨高分辨CT扫描。图AMRV显示左侧颈静脉球扩张,左侧横窦和颈内静脉优势。图B颞骨CT显示左侧颈静脉球(白色星星)扩张,靠近耳蜗(黑色箭头),裂入左侧中耳(白色箭头)。作者认为,本次剧烈头痛是由于硝酸甘油导致左侧高位颈静脉球急性扩张所致。
虽然对于该病例还有一些疑问,但是给临床医生的一点重要提示就是,如果遇到剧烈头痛患者,要考虑可能是由静脉扩张引起。
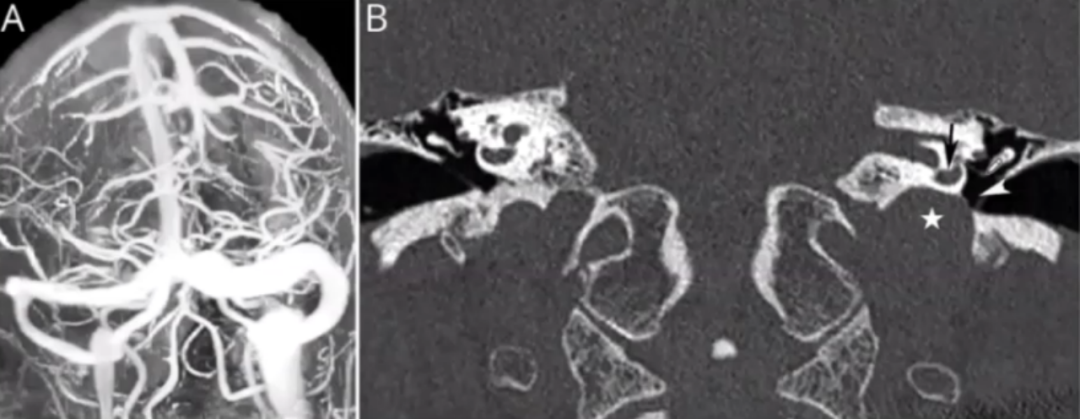
颈内静脉支架治疗Chiari畸形相关咳嗽性头痛
病例24
39岁,男性。3年中反复头痛,咳嗽、打喷嚏和弯腰时逐渐出现头痛。休息时腰穿压力为200mmH₂O,但Valsalva手法(VM)后压力超过350mmH₂O。
MRI显示Chiari畸形Ⅰ型伴小脑扁桃体疝,诊断为咳嗽性头痛。彩色多普勒超声显示正常呼吸时双侧颈内静脉血流正常,VM时可见双侧逆向静脉血流。矢状位T1加权MRI显示小脑扁桃体疝(图A);DSA显示双侧颈内静脉严重狭窄,椎静脉丛明显(图B);静脉血管造影显示右侧IJV严重狭窄(图C)。
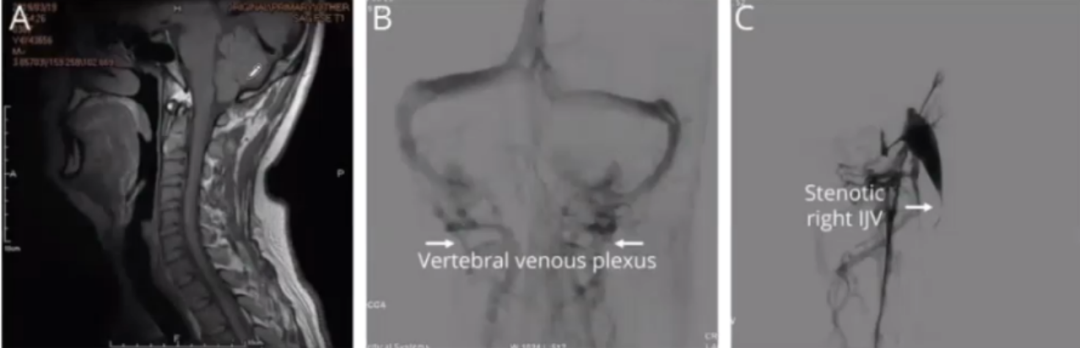
随后双侧IJV支架植入术,左IJV狭窄和扩大的椎静脉丛(图D);术后残留轻度狭窄和支架置入后椎静脉丛消失(图E);血管CT扫描显示支架置入后的形态(图F)。
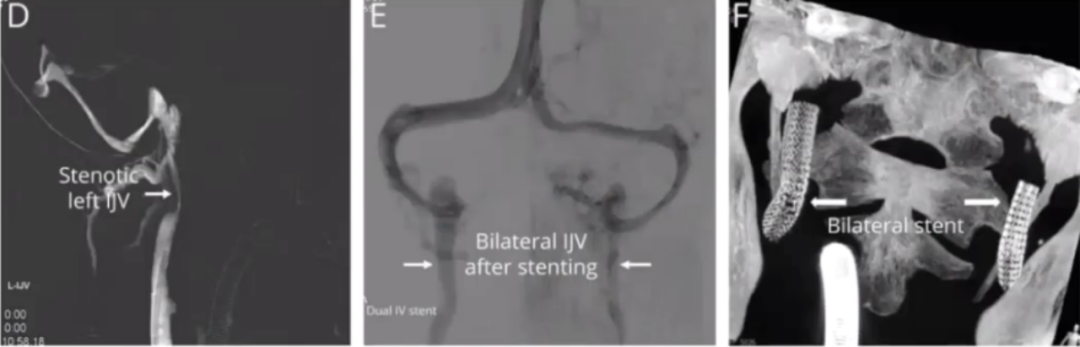
在12个月的随访中,患者咳嗽、打喷嚏和弯腰时头痛几乎完全缓解,但低头时会出现头痛。
该病例提示,临床中遇到Chiari畸形并有咳嗽性头痛,除了考虑Chiari畸形的原因,还要想到患者是否同时合并静脉系统的问题,如有则静脉系统问题解决后,咳嗽性头痛可能就会消失。
咳嗽诱发持续性高颅压 Valsalva动作-触发假脑瘤综合征
病例25
13岁,女性,体重稳定(BMI 23.6 kg/㎡)。上呼吸道感染,长时间“吠鸣”样咳嗽后头痛,短暂视物发黑,视物模糊,搏动性耳鸣。咳嗽缓解1周后以及症状发作2周后神经系统查体发现中度-重度双侧视乳头水肿(2个月前无异常),其他无异常。
MRV显示双侧静脉窦狭窄(图A)。CSF压力30cm H₂O 腰穿后,患者症状迅速好转;服用10天乙酰唑氨(250mg bid)后,仅引流轻度头痛。三个月后复查眼底镜、Humphrey视野和MRV显示假脑瘤综合征样改变缓解(图B)。
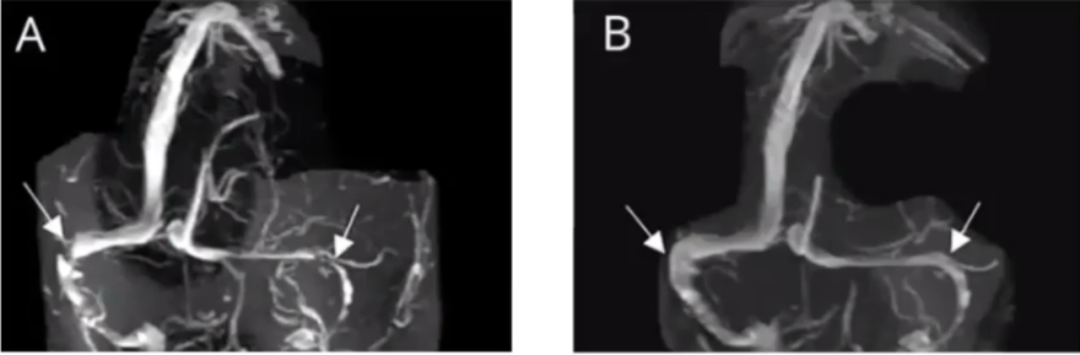
为什么长时间的咳嗽会引起高颅压,根据该患者推测其机制:长期的咳嗽会引起胸腔的压力增高,引起颈静脉回流受阻→颅内压升高→蛛网膜颗粒进一步散入到静脉窦里→静脉窦狭窄→颅内压持续升高,当进行腰穿放液后,颅内压降低,蛛网膜颗粒就会弹回正常位置,静脉窦狭窄就会随之消失。
病例26
21岁,女性。既往哮喘病史,米诺环素相关假脑瘤综合征,急性支气管炎和严重咳嗽,患者新发严重头痛、搏动性耳鸣和短暂视物发黑。查体发现双侧视乳头轻度水肿。CSF压力>55cm H₂O。
上一次发病时双侧静脉窦狭窄(图A);上一次腰穿、停用米诺环素以及服用乙酰唑氨3个月后MRV,显示双侧静脉窦狭窄消失(图B);本次腰穿3天后MRV,未见静脉窦狭窄(图C)。腰穿后患者症状迅速和明显改善。4个月后,视乳头水肿消失。
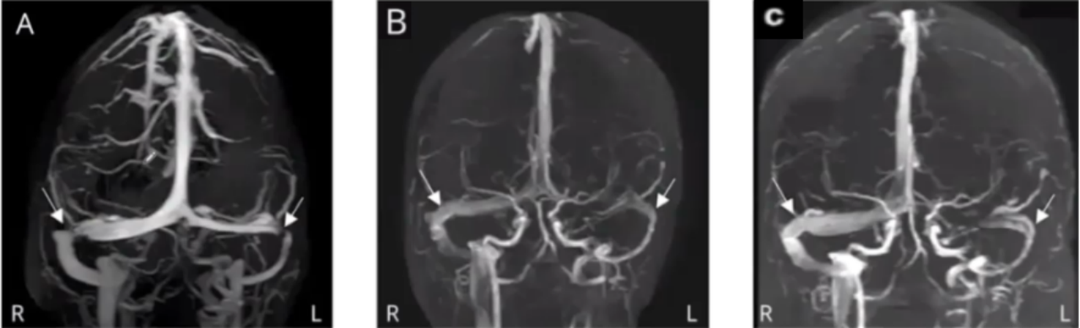
临床中遇到静脉窦狭窄、高颅压患者,多数医生会采取放支架的策略,综合临床病例报道,行腰椎穿刺放脑脊液的方法也会起到同样的效果,但并不是每一个患者都适用,临床医生可根据患者个体差异性进行策略的选择。