

如今,由于人口不断增长和老龄化,心力衰竭患者的总数仍在持续上升。老年心力衰竭患者越来越引起心内科医生的关注。关于老年心衰与营养方面,复旦大学附属华东医院曲新凯教授在“老年心力衰竭与营养”报告中强调,心血管内科医生精力大都投入在药物治疗和技术研发方面,缺乏对营养的关注;但实际上营养和疾病有辅助作用,我们应该提倡对心血管疾病患者的营养支持。

老年心衰的流行病学现状
大多数心血管疾病发展到一定程度,都会进入心力衰竭阶段。全球心力衰竭患者有超过6400万;无论HFrEF(射血分数下降的心力衰竭)还是HFpEF(射血分数保留的心力衰竭),其患病率随年龄增加。
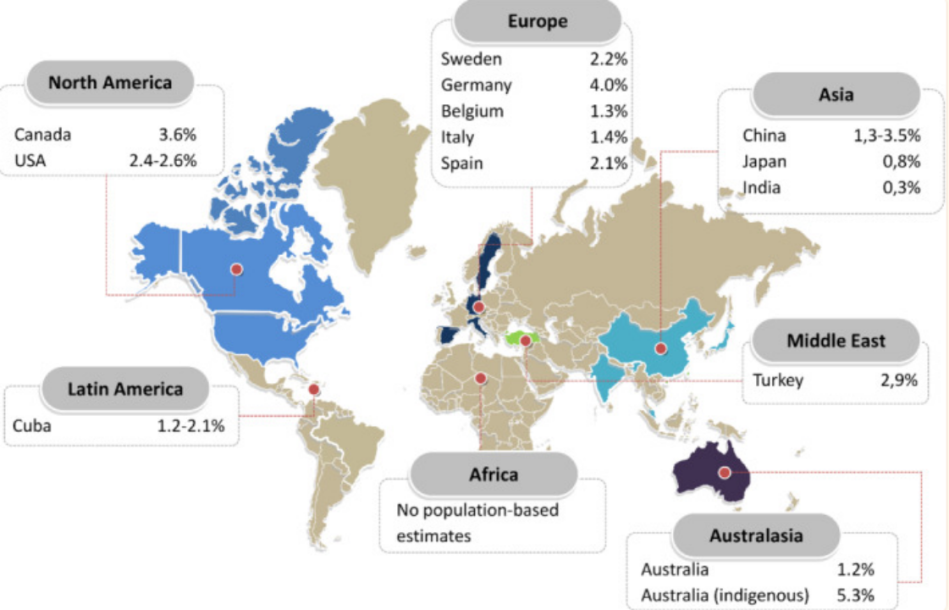
老年患者一旦发生心衰,由于全身合并症较多,治疗效果不佳,所以发生心力衰竭后的住院率和再住院率比例较高。很多老年患者发生心衰,有突发的因素,也有多种疾病的终末期所致,所以整体死亡率高、生存率低。
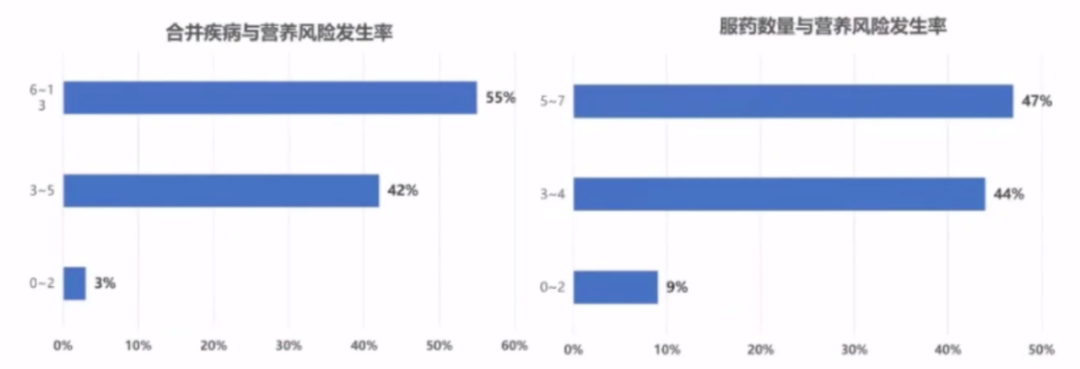
老年心力衰竭患者有一个特殊的问题,约有50%存在营养风险,其发生率随年龄增加而增加。老年心力衰竭住院患者合并疾病越多、服药数量越多,营养风险越高。
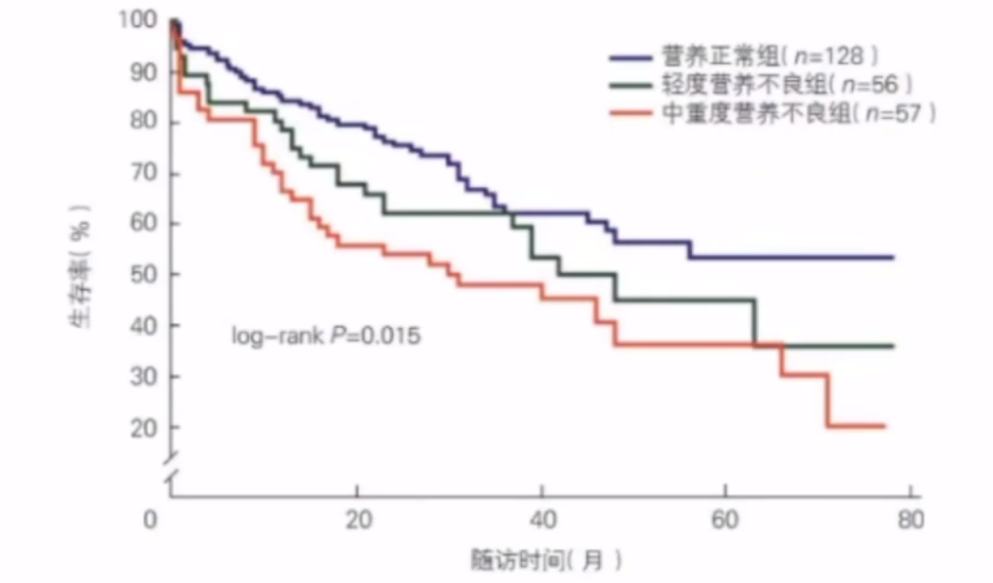
老年心力衰竭患者住院期间营养越差,随访期生存率越低。
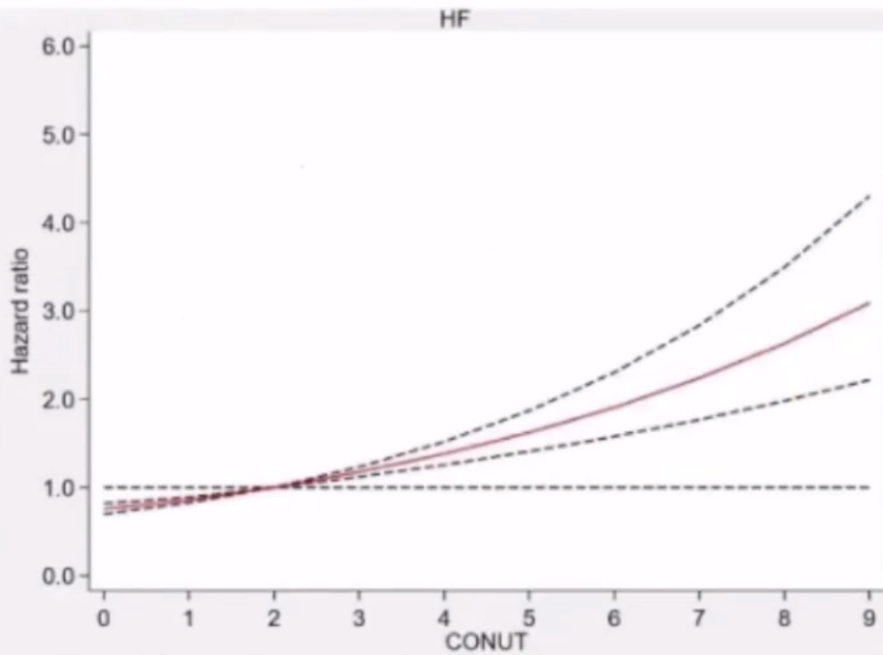
营养不良状态增加社区老年人心衰发生风险。379759例来自UK Biobank研究的社区人员,采用CONUT评分评估受试者营养状态。经过8.1年的中位随访时间,共有5520例受试者(1.5%)诊断为心衰。CONUT评分每增加1分,心衰风险增加16%。
对于老年心衰患者出现营养不良时,临床医生应该加以重视。如果患者存在严重营养不良,未来其生活质量和生存寿命都会明显受影响。
老年心衰营养风险筛查(NRS2002)
-
疾病严重程度评分
1分-慢性疾病患者因出现并发症而住院治疗。患者不需卧床,蛋白质需要量略有增加,但可经口服补充。
2分-患者需卧床,如腹部大手术后,蛋白质需要量相应增加,但大多数人仍可以通过人工营养得到恢复。
3分-患者在加强病房靠机械通气支持,蛋白质需要量增加且不能被人工营养支持所弥补,但是通过人工营养可以使蛋白质分解和氮丢失明显减少。
-
营养状态评分标准
正常(0分) 正常营养状态
轻度(1分) 3月内体重丢失5%或食物摄入为正常需要量的50-75%
中度(2分) 2月内体重丢失5%或前一周食物摄入为正常需要量的25-50%
重度(3分) 1月内体重丢失5%(3月内体重下降15%)或BMI<18.5 或者前一周食物摄入为正常需要量的0-25%
-
年龄评分 (若70岁以上加1分)
总分≥3提示营养不足/营养风险
主观综合评价(SGA)
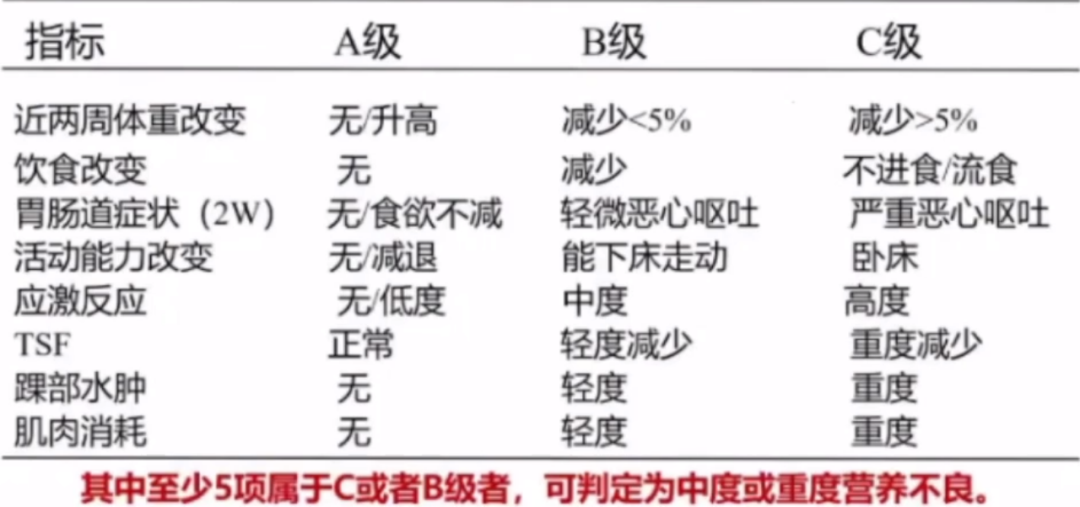
袖珍营养评价简表MNA-SF

12-14分 正常营养状况
8-11分 有营养不良的风险
0- 7分 营养不良
控制营养状态评分CONUT
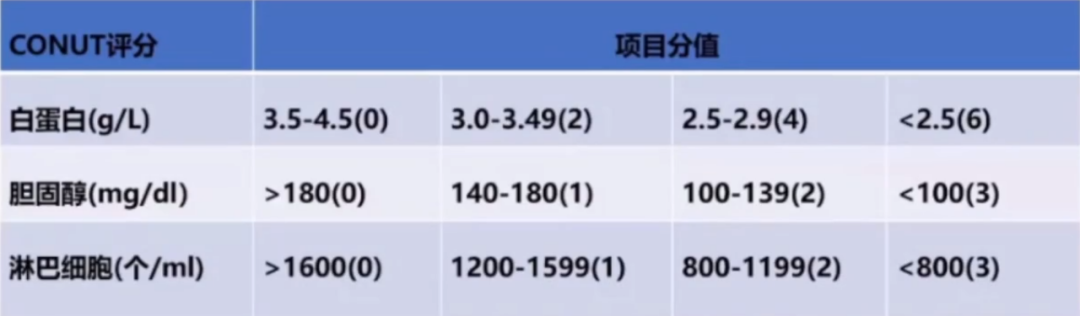
0-1分 正常营养状态 2-4分 轻度营养不良
5-8分 中度营养不良 9-12分 重度营养不良
其他客观营养状态评估
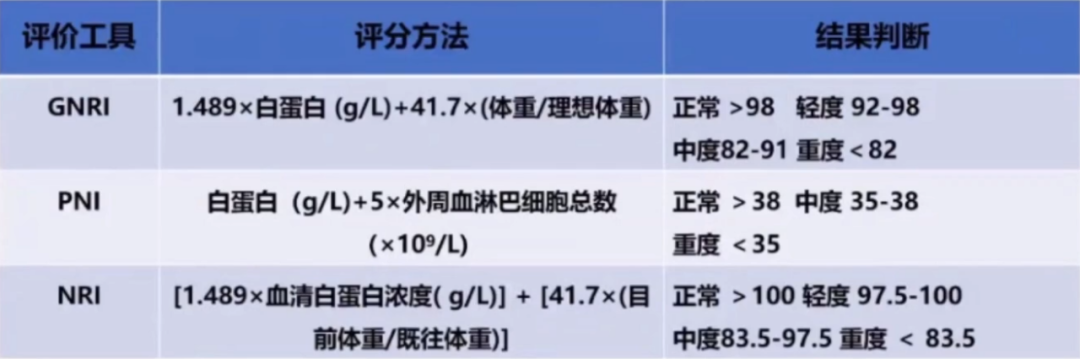
*GNRI老年营养风险指数;PNI预后营养指数;NRI营养危险指数
*理想体重计算公式:男性:身高厘米-100-[(身高厘米-150)/4];女性:身高厘米-100-[(身高厘米-150)/2.5]
临床工作中,我们可以多种营养评估方法联合使用,从而清晰完整显示老年心衰患者营养状态,进一步辅助心内科医生进行很好的临床干预。
营养管理的作用与意义:降低死亡率,减轻心衰症状和体征,改善患者生活质量,缩短住院时间,降低再住院率,长久维持患者营养状态。
老年心衰营养管理总则:医学营养治疗,能量,蛋白质,钠和液体量,身体活动和膳食补充剂。
老年心力衰竭患者的RDN评估与咨询建议一
门诊HF患者
由RDN(或其他有营养知识的专业人员)提供至少一次的饮食评估/咨询
RDN咨询标准:
-
BMl<20或≥30kg/m2或在6-12月内非故意的、干体重减轻>7.5%。
-
患者营养摄入量<先前50%或评估工具(如SNAQ)有“营养不良风险”。
-
糖尿病或慢性肾脏病。
-
吸收不良或减肥手术史。
-
考虑进行心脏移植或机械循环支持。
住院HF患者
RDN咨询标标准:
-
BMI<20或≥30kg/m2或在6-12月内非故意的、干体重减轻>7.5%。
-
患者报告营养摄入量<先前50%或评估工具(如SNAQ)有“营养不良风险”。
-
糖尿病或慢性肾脏病,吸收不良或减肥手术史。
-
考虑进行心脏移植或机械循环支持。
-
接受/考虑管饲或全胃肠外营养(TPN)。
-
住院≥7天。
老年心力衰竭患者的RDN评估与咨询建议二
RDN 的初始评估应包括:内科/外科、饮食、体重和个人史,至少24h食物和补充品的摄入量记录。RDN 的初始咨询应包括:限钠,健康饮食成分,针对特定问题的干预措施。
HF +恶病质或营养不良
-
RDN与患者、护理人员、临床医生一起制定个体化营养方案;包括蛋白质和热量补充,至少摄入1.1g/kg/天和特定的体重增加目标。
-
每4-12周RDN按计划重新评估一次。
-
如果饮食/体重增加不达标,RDN与 HF临床医师可考虑食欲刺澈剂和/或管饲/TPN。
-
如果符合肌肉减少症标准且体力允许,考虑推荐进行分级运动。
常规HF 监测
-
RDN或其他有营养知识的健康专业人员仍然是提供优化饮食成分的资源。
-
理想情况,每年重新营养评估。
HF +肥胖
-
RDN与患者、护理人员、临床医生一起制定个体化营养方案;包括替换低热量餐、特定的饮食/减肥目标。
-
如体力允许,考虑推荐进行分级运动。
-
每4-12周RDN按计划重新评估一次。
-
如果饮食/减肥不达标,RDN考虑启动有经验的内科和/或外科专家团队的减肥会诊。
评估能量需要

心衰及其高危患者中推荐Dash饮食或地中海饮食,可以给患者一个补充。
老年心衰患者蛋白质、钠盐和液体摄入量
1.心衰患者的蛋白质摄入量应至少为0.8 g/kg/d。
2.伴有恶病质和营养不良的患者,至少摄入1.1 g/kg/d蛋白质。
3.老年心力衰竭患者钠的摄入量为2000-3000mg,过度限制会降低食欲,导致营养状况恶化。建议评估营养状况和饮食摄入量,在可耐受范围内减少钠摄入量。
4.老年心力衰竭患者一般液体摄入量为1.0-2.0L,考虑到口渴中枢功能的年龄相关性下降,适当增加液体摄入是必要的。
5.严重心力衰竭患者出现稀释性低钠血症,则有必要限制液体。
我们在为老年心衰患者制定个性化营养策略时,需要考虑其他指标,例如基础BMI值和基础代谢值等。
老年心衰合并营养不良的营养干预
1.口服营养补充应每天至少提供400千卡,包括至少30克蛋白质。
2.ONS应持续至少一个月,每月评估一次ONS的功效和预期效益。
3.能量摄入的指导性值为30kcal/kg/d,蛋白质摄入量应至少为1g/kg/d。
4.如果口服营养补充在3天内无法实施或仅能满足日需要量一半以下且超过一周时需要EN。
5.如果可以EN,则应立即启动。对于进行EN的老年人,应该使用含有纤维的产品。
6.EN(肠内营养)和PN(肠外营养)治疗的前三天,应特别注意血液中磷酸盐、镁、钾和硫胺素的水平,即使轻度缺乏症也应补充。
7.年龄较大的患者如果需要至少4周的EN,应该接受鼻胃管。年龄较大的患者需要接受EN超过4 周的治疗,或者不想或不能忍受鼻胃管的患者应该接受经皮胃造口/PEG治疗。
8.三天内EN或口服无法实施或仅提供日需要量一半以下超过一周的情况下需要PN。
1.蛋白质每日摄入量应维持在1.0~1.5 g/kg。提倡在必要情况下采用口服营养补充剂进行蛋白质补充。
2.必需氨基酸可促进肌肉蛋白合成,推荐在老年人中补充β-羟基-β-甲基丁酸(HMB)。
3.对血清25(OH)D浓度<25 nmolL的老年人,建议补充维生素D。
4.n-3多不饱和脂肪酸(n-3 PUFA)具有抗炎抗氧化促进肌肉蛋白合成作用,建议在进行抗阻训练时每日补充n-3 PUFA 2g。
提倡合理膳食,满足能量、蛋白质、n-3 PUFA和钙的摄入。
1.蛋白质每日摄入量应至少维持在1.2g/kg,应激状态时需要1.3g/kg。
2.当血清25-羟维生素D水平<100 nmol /L时可考虑给予补充维生素D(常联合钙剂):推荐每天补充800 U 维生素D,以改善下肢力量和功能。
1.大多数心血管疾病发展到一定程度,都会进入心力衰竭阶段。
2.老年患者一旦发生心衰,由于全身合并症较多,治疗效果不佳,所以发生心力衰竭后的住院率和再住院率比例较高。
3.老年心力衰竭患者有一个特殊的问题,约有50%存在营养风险,其发生率随年龄增加而增加。
4.临床工作中,我们可以多种营养评估方法联合使用,从而清晰完整显示老年心衰患者营养状态,进一步辅助心内科医生进行很好的临床干预。
5.把握老年心衰患者蛋白质、钠盐和液体摄入量。
6.为老年心衰患者制定个体化营养策略。
