

刚刚结束的美国心脏病学会年会(ACC 2023)上公布了多项新的临床研究结果,其中就包括STREAM-2研究。“十年磨一剑”,2013年STREAM-1研究第一次证明了药物(TNK)溶栓联合PCI与直接PCI疗效和安全性相当。十年后的今天,STREAM-2研究又带来什么样的结果?目前的药物介入策略到底在STEMI中有何作用和地位?我们荣幸地邀请上海市胸科医院何奔教授结合大量文献资料及临床实践为我们解答这些问题。

STREAM研究的开展是为了评估院前或早期纤溶治疗联合PCI在早期症状出现的STEMI患者中是否有类似于直接经皮冠状动脉介入(PPCI)的临床结果。
2013年发表在《N Engl J Med》上的STREAM-1研究结果表明,对于症状发作3h内无法在1h内接受直接PCI的ST段抬高型心肌梗死(STEMI)患者,溶栓后早期PCI疗效优于直接PCI,尽管在主要终点方面没有显著的统计学差异,但它却是第一个RCT研究证明了溶栓后再进行PCI不亚于直接PCI。十年后的今天,STREAM2研究结果发布,回答了60岁以上人群,半量TNK溶栓后与直接PCI比较的结果。
STREAM-2研究简介
● 试验目的:评估药物介入治疗策略对老年患者的潜在获益。
● 试验设计:开放标签、前瞻性、随机、平行、比较、国际多中心。
● 入组人群:症状发作≤3h,年龄≥60岁,FMC后60min不能做PCI的STEMI患者。

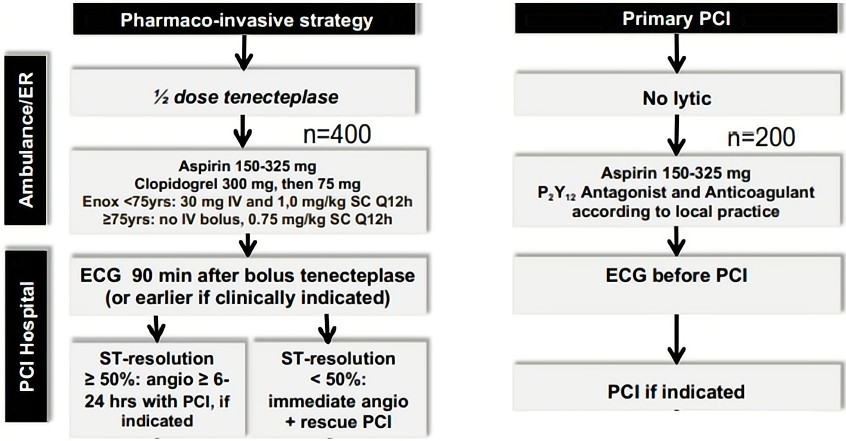
● 疗效终点:TNK后和PCI前后ST段回落≥50%的比例,补救PCI比例,TIMI血流分级;
● 临床终点:30天死亡,心力衰竭、心源性休克,再梗死;
● 关键安全性终点:30天CIH和主要非ICH。
研究共纳入604例患者,药物介入组PI组401例,PPCI组203例。
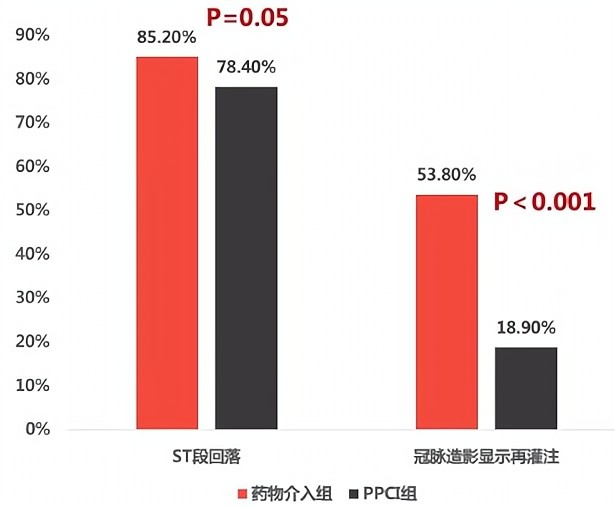
● ST段回落比例药物介入组更高(85.2% vs 78.4%,P=0.05);
● 血管造影显示的完全再灌注药物介入组更高(53.8% vs 18.9%,P<0.001);
● 30天内复合临床疗效终点药物介入组风险更低,(RR 0.96,95%CI 0.62-1.48);
● 30天内ICH和主要非ICH出血方面,药物介入组的风险更高(RR 6.61,95%CI 0.81-53.89;RR 1.27,95%CI 0.25-6.48),但该数据可能与部分纳入患者出现方案偏离相关。
结果表明,在该老年STEMI人群中使用半剂量TNK的药物介入策略,可提供有效的再灌注,降低30天复合临床终点。
1.溶栓不如PCI的主要证据的解读
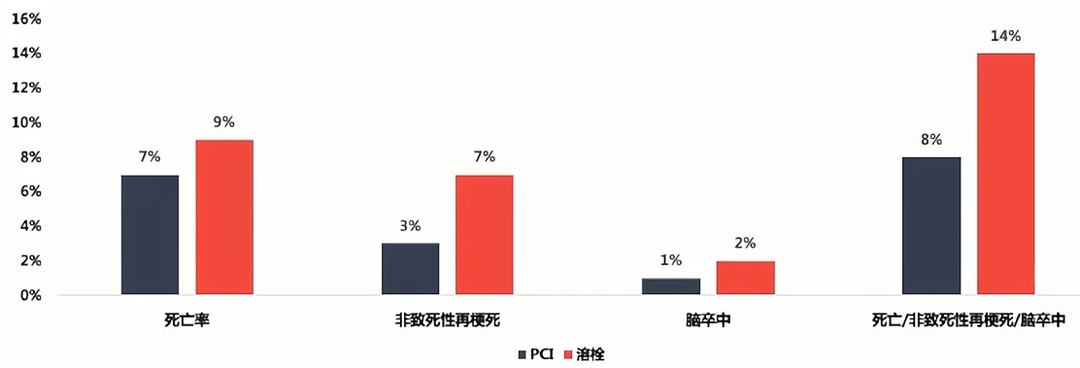
2003年《柳叶刀》发表的一篇荟萃分析纳入23项临床研究,7739例STEMI患者,比较PCI与溶栓的疗效,确定哪种再灌注策略更有效。结果显示介入治疗比溶栓有更大临床获益。
● PCI在降低短期总死亡率方面优于溶栓治疗(7% vs 9%);
● 降低非致死性再梗死(3% vs 7%);
● 降低脑卒中(1% vs 2%),降低复合终点(8% vs 14%)。
但是:
● 荟萃分析比较的是溶栓后不再PCI与直接PCI ;
● 溶栓药物五花八门;
● 纳入患者的发病时间小于12h;
● 假设溶栓药物不作为治疗的终点,结果还会一样吗?
2.对于发病时间短的患者,溶栓未必不如直接PCI
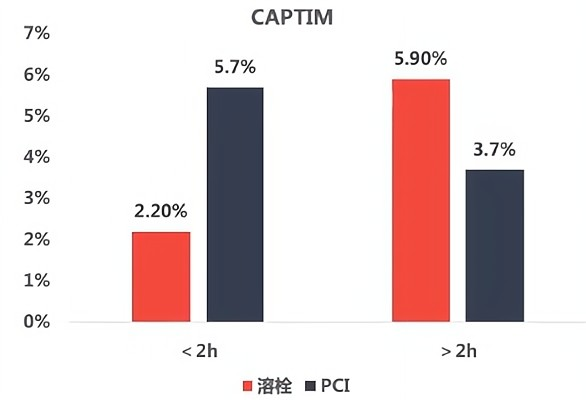
2009年《Eur Heart J》报道的CAPTIM研究发现,如果患者于发病2h内就医,溶栓治疗死亡率低于PCI。
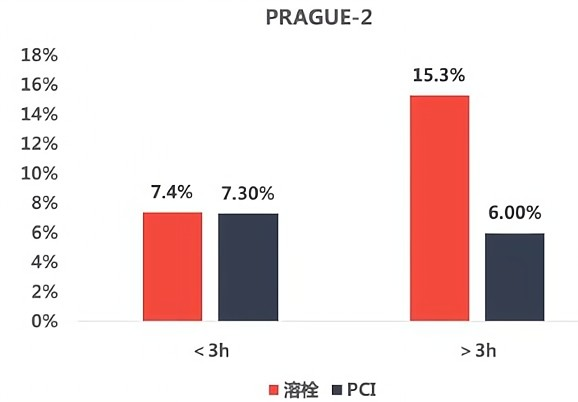
2003年《Eur Heart J》PRAGUE研究发现,如果患者于发病3h内送至医院,则溶栓治疗死亡率与PCI相当。
3.PCI相关延迟时间
由于PCI一定会比溶栓更慢,而STEMI抢救的理念是“时间就是心肌,时间就是生命”;直接PCI与溶栓比较,就有一个最长可延长时间问题(就是时间切点,PCI与溶栓疗效相当)。目前指南推荐的PCI延迟120min是否适合所有患者?
(1)入院至球囊扩张时间-入院至溶栓时间(DB-DN):可拖延时间=114min
全美一项近20万人的注册研究提示,STEMI死亡率随DB-DN时间的延长而增加;DB-DN时间每增加30min,住院死亡风险增加10%;当PCI相关延迟为114min,PCI与溶栓死亡率相同。
2006年《Circulation》发表文章提示,在相对年轻(<65岁)、前壁心肌梗死患者中,延迟时间<1h,如果是老年(>65岁)起病、非前壁心肌梗死患者,延迟时间可达3h。因此,DB-DN可延迟时间,与患者年龄,是否存在前壁心肌梗死,院前延迟时间等有关系。

(2)发病<3h,DB-DN=62min
《Am J Cardiol》一篇研究显示,对于发病3小时以内的患者,PCI相关时间延迟(DB-DN)62分钟后,两种再灌注策略在死亡率方面似乎是相同的。
(3)STREAM研究:PCI相关延迟=55分钟
PCI相关时间延迟也被STREAM研究后分析进一步证明:随着PCI相关延迟增加,PPCI的获益在逐渐减少;当PCI相关延迟=55min时,PPCI与溶栓后介入治疗的获益相当,再次说明当发病时间3小时以内,PCI可延长时间也就1小时左右。
4.溶栓与PCI“剪不断理还乱”的关系
溶栓与PCI的研究未曾断过。
溶栓后早期PCI
①立即PCI:并无获益,不能做。
②补救PCI:“不得不做”,此时的PCI获益显然小于直接PCI。
③易化PCI:无获益,相较于直接PCI,其会带来更多的出血和临床事件。
④转运PCI:早期主动转运至PCI中心较被动,等待获益更大。
为什么早期的结果不好?
溶栓药物在降解纤维蛋白的同时激活了凝血酶,而后者是最强的血小板聚集刺激因子;血小板活性越高,PCI疗效越差,因此,此类患者PCI并发症发生率高,疗效差。
为何指南推荐3-24h?(循证支持)
5.溶栓后PCI从不行到可行
A pilot study:药物介入治疗ST段抬高型心肌梗死
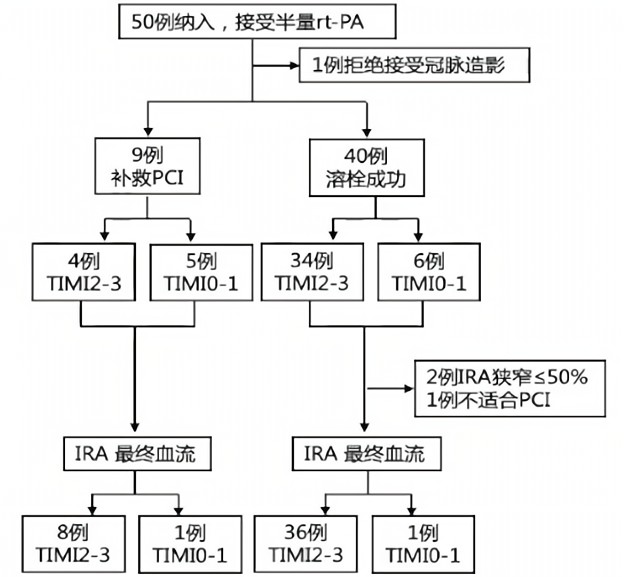
住院期间事件率
● 49例患者中,2例死亡:其中1例在3h内行抢救性PCI,左冠状动脉前降支血流达到TIMI 2级,但10天后因心力衰竭和严重肺部感染死亡。另1例患者溶栓成功,溶栓后7h TIMI血流3级,但于PCI术后12h猝死,原因不明。
● 4例患者发生TIMI轻微出血:1例发生球结膜内出血,2例发生轻微胃上肠出血,1例发生呼吸道出血。
● 没有一例患者需要输血。随访30天,未发生缺血性或出血性卒中。
溶栓3-6h后PCI,可获得更好的心内膜/心外膜再灌注:溶栓后3-6h TIMI血流帧数,TIMI心肌灌注帧数相对更低,再灌注率水平更高。
6.药物介入策略:主动溶栓+PCI
● 溶栓治疗成功立即PCI并无获益,不能做;
● 如果溶栓治疗失败,补救性PCI“不得不做”;
● 易化PCI无获益;
● 溶栓成功,早期主动转运较被动等待获益更大。
● 溶栓治疗成功患者早期主动转运行PCI较被动等待获益更大,为何立即PCI、易化PCI效果不好?
● 既往患者均是被动接受溶栓治疗、主动进行了转运,如果患者主动接受溶栓治疗、主动进行转运,效果将会如何?是否预后一定劣于直接PCI?
答案在于“时机”的选择
● 立即PCI和易化PCI研究的入选人群接受PCI距溶栓治疗时间均较短(<3h);被动接受溶栓治疗的患者,由于PCT不能及时实施,其接受PCI的时间多在溶栓治疗后3 h以上,效果反而较好。前期溶栓治疗已将梗死相关血管开通,使心肌得到保护并存活,再接受PCI,可保证其不发生再梗死、心力衰竭和死亡。
● 将这种被动溶栓变为主动溶栓,再结合后续的PCI,即为药物介入治疗策略。
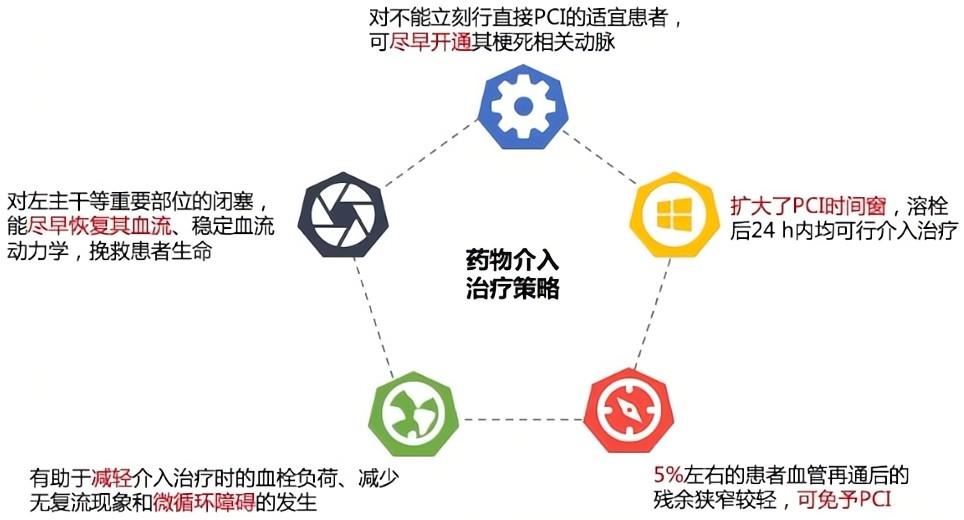
药物介入治疗策略优势:
1.EARLY MYO研究
结论1:溶栓后PCI疗效不劣于直接PCI。
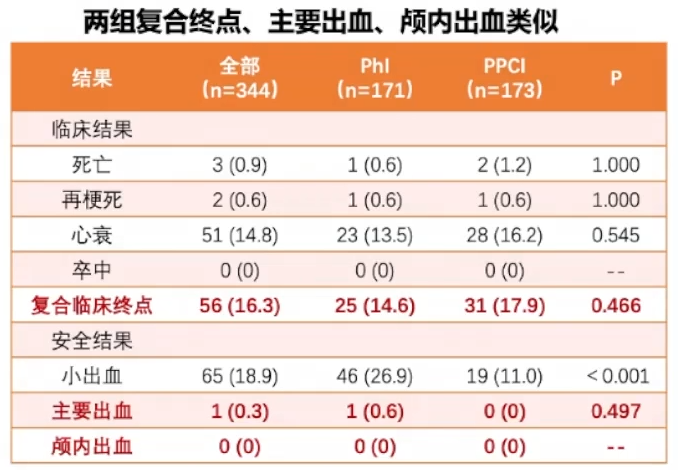
研究者发起的、前瞻性、多中心、随机、非劣效性试验,入组症状发作6h内,预计直接PCI延迟≥60分钟的STEMI患者344名,比较PhI策略(半剂量溶栓药物后早期介入治疗)与PPCI在STEMI患者中的疗效和安全性,主要研究终点为PCI术后完全心外膜和心肌再灌注,即TIMI血流(TFG)3级,TIMI心肌灌注(TMPG)3级,ST段回落≥70%。
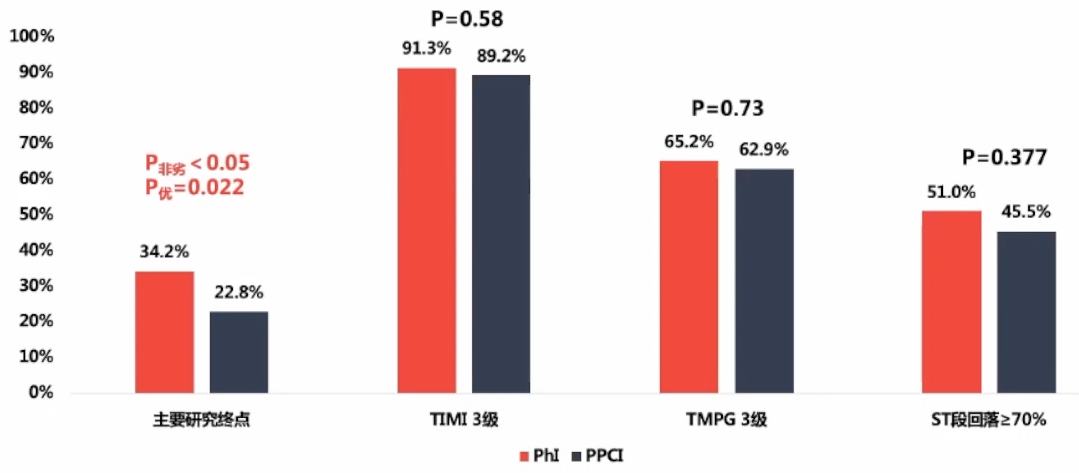
主要研究结果:PhI组不劣于PPCI组34.2% vs 22.8%,RR=1.48,P非劣<0.05,P优=0.022 TIMI3级血流、TIMI心肌灌注3级,ST段回落≥70%的比例,两组无差异。
结论2:溶栓后PCI复合临床终点和安全性与直接PCI相当。
30天内无事件发生率两组无统计学差异,P=0.313;
死亡、再梗死、心衰、卒中的复合终点两组无统计学差异;
主要出血和颅内出血两组无统计学差异。
2.加拿大心肌梗死注册研究:药物介入治疗降低1年内主要复合终点事件
加拿大心脏注册数据,症状发作<12h的STEMI患者3287名,介入治疗1805名(替奈普酶溶栓后24h内补救或转运PCI),PPCI组1482,主要研究终点:1年内全因死亡、充血性心力衰竭、心源性休克、复发性心肌梗死的复合终点。
研究结构:与PPCI相比,药物介入策略降低1年内复合事件发生(HR=0.84,95%Cl 0.72-0.99,P=0.033)。
溶栓后常规PCI策略降低1年内复合事件发生率(HR=0.76,95%Cl 0.64-0.91,P=0.002)。
3.FAST-MI研究:药物介入治疗与直接PCI相比,患者5年生存率相当
2005年和2010年,法国重症监护病房1个月内连续收治的症状发作<12h,采取再灌注策略的STEMI患者2942名,分为直接PCI组(120min内)1288名,延迟PCI(120min外)830名,药物介入治疗组824名,观察患者5年生存率。
STEMI患者5年的生存率:药物介入组89.8%,直接PCI组88.2%,延迟PCI组79.5%;以药物介入组为参照,直接PCI组HR=1.14,延迟PCI组HR=1.78。
结论:药物介入治疗相比延迟PCI,提高生存率,相比于直接PCI,两者生存率无差异。
4.PI-PCI与PPCI远期预后研究
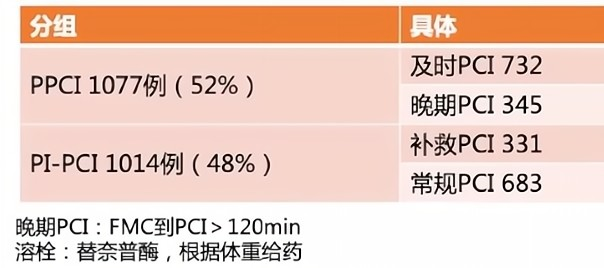
2019年《Circ Cardiovasc Interv》报道的一项研究比较了药物介入策略与直接PCI对STEMI患者晚期预后的影响。入组人群:2003年10月至2014年3月利物浦医院(悉尼)首次住院期间,症状发作12h内接受PCI的2091名STEMI患者。
试验分组:
主要研究结果:3年全因死亡;次要结果:全因死亡,再梗死,靶血管重建术,支架内血栓。
随访3年,PI-PCI治疗患者的死亡率低于PPCI治疗的患者(6.2% vs 11.1%,P<0.01);相比及时PPCI患者,晚期PPCI的患者死亡率明显增加(20.2% vs 6.7%,P<0.01);溶栓后补救性PCI后的死亡率为9.4%,而溶栓后常规PCI患者的死亡率为4.8%(P<0.01)。
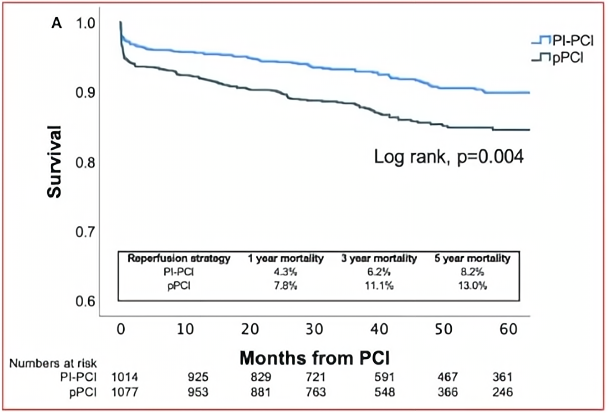
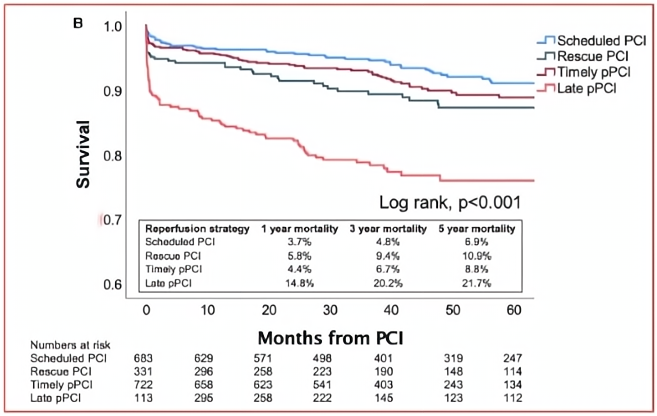
研究结论:药物介入可以显著降低3年死亡率。
溶栓只是STEMI再灌注治疗的起点而不是终点,药物介入治疗既可把握早期再灌注时间,又可巩固、完善溶栓后的再通效果,有利于缩短心肌总缺血时间,能为患者争取最佳的治疗机会和效果。
众多药物介入临床研究表明,溶栓后早期PCI与直接PPCI疗效相当,且不增加出血风险。
药物介入治疗策略适应的人群:结合指南和现有循证,建议以下STEMI患者可进行溶栓联合早期介入治疗
①FMC to PPCI>120min;
②发病2-3h;
③发病3h内,FMC to PPCI≥60min;
④发病6h内,PCI延迟≥60min。

专家简介
何奔
上海市胸科医院心脏中心主任,心内科主任,主任医师,博士生导师,二级教授。上海市优秀学科带头人,上海市领军人才、国家卫生计生委有突出贡献中青年专家,享国务院特殊津贴。在冠心病、高血压、心律失常、结构性心脏病、心力衰竭等均有丰富的诊治经验,尤其擅长各种高难度冠心病的介入治疗,在经皮左心耳封堵手术预防房颤脑卒中,经导管主动脉瓣置换术和经皮二尖瓣修复手术等方面均有高深造诣。主持多项国家级重点项目,以第一或通讯作者发表SCI收录论文80多篇,总影响因子400多分,论文H指数35。先后荣获上海市医学科技一等奖,教育部科技进步一等奖等多个奖项。美国心脏学院专家会员(FACC),欧洲心脏学院专家会员(FESC),美国心脏造影与介入学会专家会员(FSCAI),中华医学会心血管病学分会全国常委,中国研究型医院学会心血管循证与精准医学专业委员会副主任委员,海峡两岸医药卫生协会心血管专业委员会副主任委员,中国心律协会左心耳封堵学组组长。曾获“上海市十佳医生”、“中国十大口碑医生”;上海市五一劳动奖章,上海交通大学校长奖,宝钢全国优秀教师奖等荣誉。

