曾秋棠教授:急诊PCI无复流的早期鉴别及防治处理

对于STEMI患者而言,急诊PCI是有效的再灌注方式。然而,无复流现象明显降低了急诊PCI术后患者的获益,甚至造成诸多不良临床结果,对无复流实现早期鉴别,采取有效的防治策略非常重要。
在近期举行的“2023亚心国际心血管病大会暨第24届武汉亚洲心脏病医院学术年会”上,华中科技大学同济医学院附属协和医院曾秋棠教授作“急诊PCI无复流的早期鉴别及防治处理”学术分享,医谱学术特将精彩内容整理成文,供临床医生参考。

数据显示,我国心血管病现患人数约3.30亿,其中冠心病1139万,死亡率呈明显快速上升趋势且农村高于城市[1]。近十年,全国冠脉介入年例数从34.1万例/年增加至116.4万例/年,行PCI治疗的患者中,有超过1/3为心肌梗死[2]。
在临床上,无复流/慢血流现象普遍存在。有研究显示,无复流现象的发生率约为5-50%,尤其是急性STEMI患者和择期CHIP患者,仅有35%的STEMI患者在PPCI术后获得良好的心肌再灌注[3]。
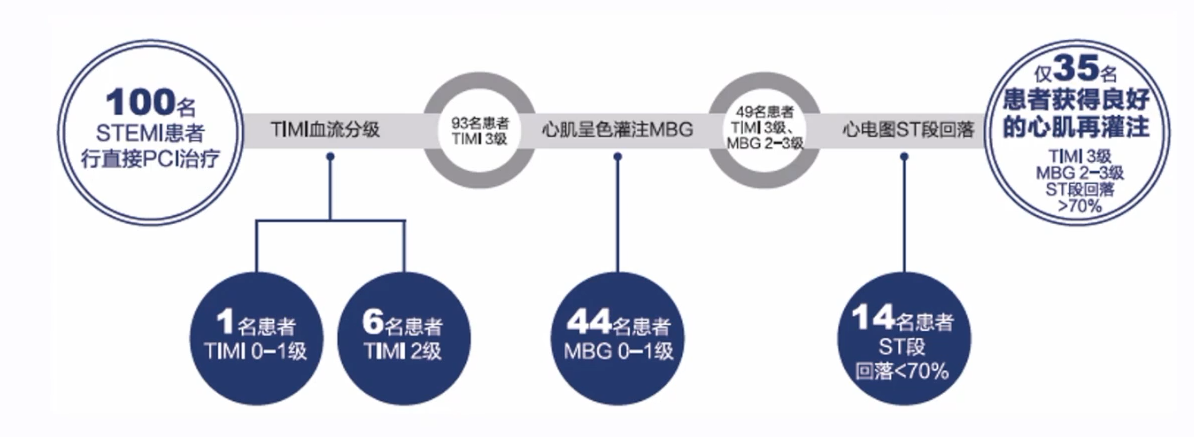
无复流的危害
无复流是PCI围术期严重的并发症,同时也是ACS治疗中的致命弱点。2017年欧洲心脏病学会《STEMI治疗指南》曾指出,最终梗死面积和无复流是STEMI患者心衰和死亡的主要独立预测因子[4]。
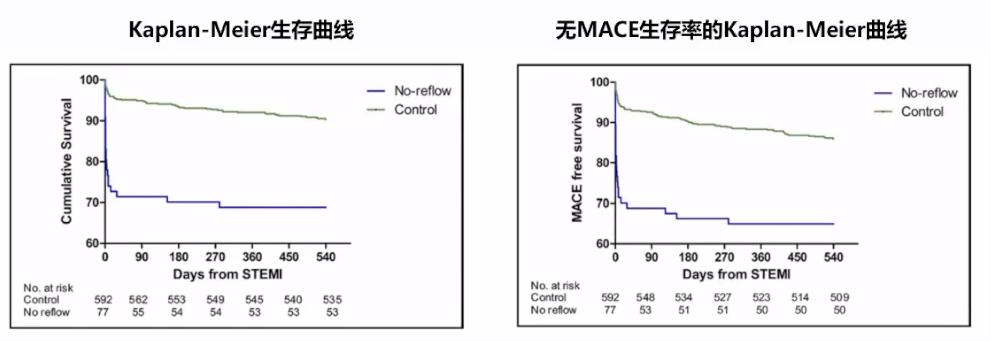
有研究[5]纳入1406例STEMI行PPCI治疗的患者,以PCI术后至少10 min,观察TIMI≤2级,或TIMI 3级而TMPG 0-1级;同时排除IRA残余狭窄、夹层、冠脉痉挛等作为无复流判断标准。研究中410例患者 (29%) 发生无复流现象,其5年死亡率显著增加。
另有研究[6]纳入736例接受PPCI治疗的STEMI患者,通过诊断性血管造影中获得的SYNTAX评分识别无复流,观察患者预后情况。结果发现,无复流可增加18个月时AMI患者的死亡率以及MACE发生率:在随访18个月时,无复流组死亡率为31%,对照组死亡率为10%(p<0.001);无复流组MACE发生率为35%,而对照组发生率为14%(p<0.001)。
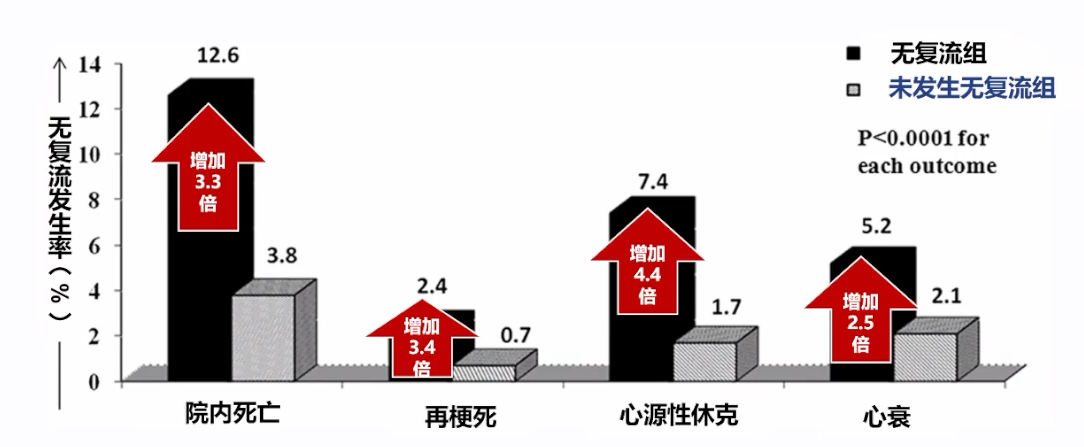
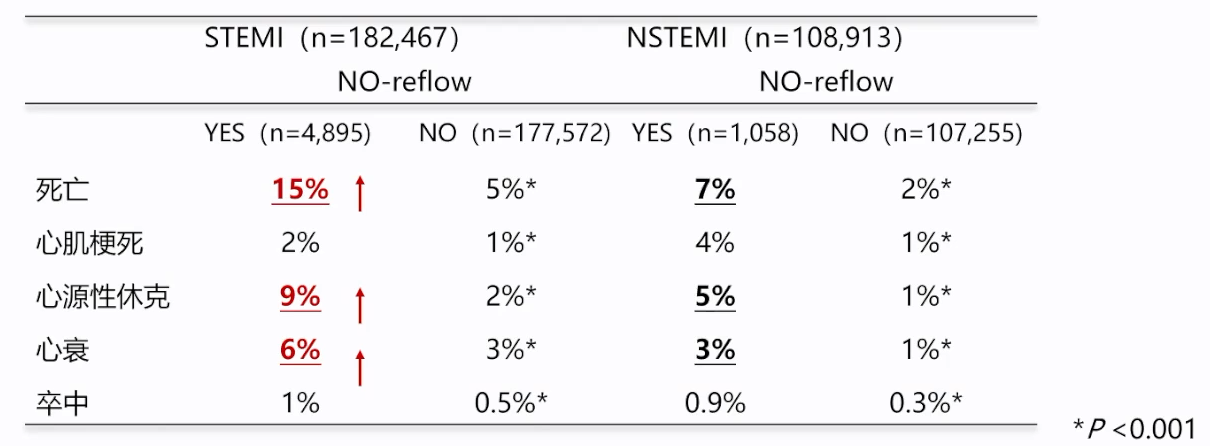
NCDR(美国国家心血管数据注册) Cath PCI对291,380例AMI进行统计分析[7]发现,无复流是PCI术后预后不良的重要预测因素,会增加AMI患者主要心血管事件风险。其中,STEMI无复流发生率显著高于NSTEMI,预后不良比例更高。
无复流的识别
无复流的形态学评价可通过冠状动脉造影进行,观察TIMI血流、TIMI血流帧数(cTFC)、心肌呈色分级(MBG)、TIMI心肌灌注分级,功能学评价方法包括心电图ST段回落率(STR)、心脏磁共振成像(CMR)、心肌声学造影、心肌核素显像。
▪冠状动脉造影[8]
TIMI血流分级:经典评价方法,但诊断敏感性较低。
校正的cTFC : 与TIMI分级相比,更客观、更具重复性。
MBG:反映心肌组织灌注和碘对比剂清除情况,分0-3级,其中0-1级定义为无复流;在TIMI3级患者中,有50%左右MBG为0-1级。
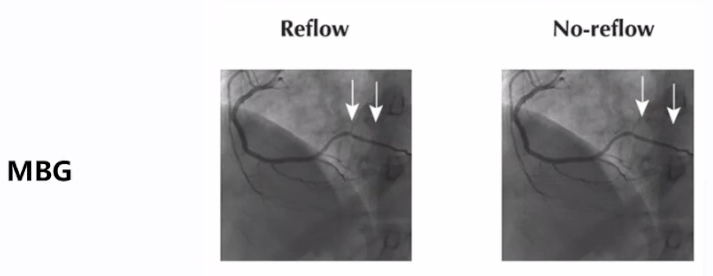
需要注意的是,将“TIMI<3级且TFC>40或TIMI 3级时MBG 0-1级”定义为无复流,较单纯TIMI分级更准确。
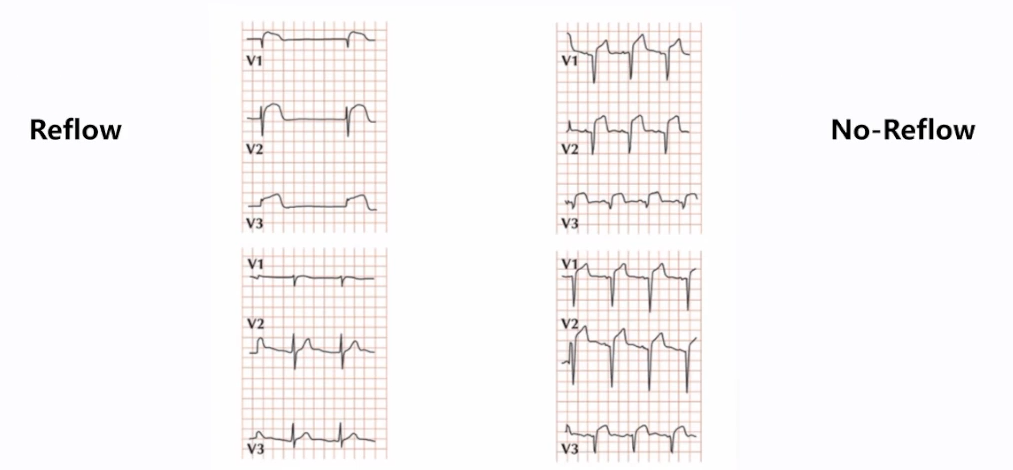
▪心电图[8]
STR:PPCI术后1h ST段回落<50%-70% 定义为无复流。
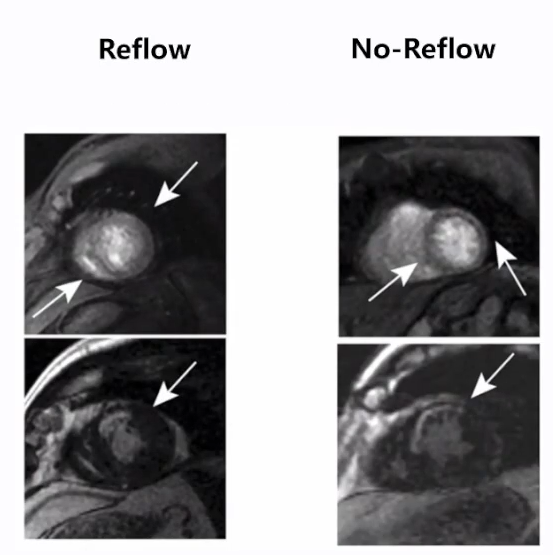
▪心脏磁共振成像[8]
通过延迟对比增强技术来判断无复流的发生,包括首过灌注和延迟钆显像两种方法。心脏磁共振成像评价无复流的准确率高于其他检测方法,并能够对左室功能和心肌生存能力提供更多信息。
此外,心肌声学造影(MCE)、心肌核素显像可以更直接地反映微循环和心肌灌注情况,但操作复杂,临床应用受限[8]。
曾秋棠教授指出,正确认识无复流的发生机制、寻找有效的防治措施至关重要。
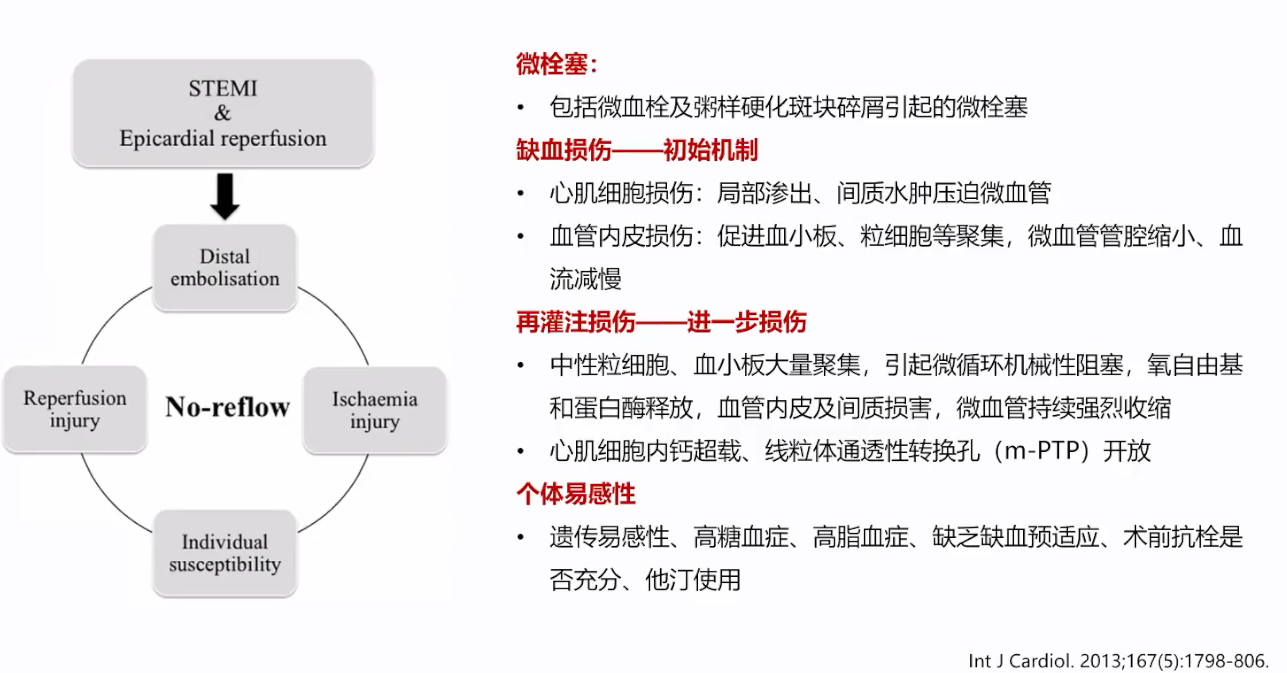
PCI术中无复流的发生机制
无复流的危险因素
国内一项回顾性队列研究[9]汇总近10年急诊PCI患者,开发并验证了一个评分系统来预测急诊PCI造影无复流的发生。研究通过多因素分析进行危险因素筛选,最后将六个因素(年龄在70岁以上、心绞痛史、前降支靶血管、发病超过4小时、造影TIMI血流0-1级、血栓评分)整合,形成无复流预测的评分系统(PIANOscore)。总分超过8分的患者,是围手术期无复流的高危患者。在该研究中,高危组中(≥8分)无复流发生率为38.7%,而在低危组(<8分)中,这一比例仅为4.8%。
同时,人口学特征、合并基础疾病、血管病变复杂、病变斑块性质、复杂术式也会影响无复流的发生。

无复流的防治策略[10]
1.预防,针对无复流的危险因素进行治疗,包括降脂、血糖控制、戒烟、及时到导管室就诊等。
2.再灌注之前,关注胸部疼痛,缩短缺血时间,远程缺血预处理。
3.在导管室,手术和血管造影预测因素有:高血栓负荷、预扩张、长冠状动脉病变(>15mm)、再灌注时间>4h,需对这些因素予以关注。
4.再灌注:冠脉注射腺苷、钙离子拮抗剂、GPⅡb/ⅢA拮抗剂,冠脉注射肾上腺素尚在研究中。
无复流的主要防治方法
1.非药物治疗:主要包括缺血预处理、缺血后处理、血栓抽吸术、远端保护装置、近端保护装置等,但就整体而言,非药物治疗的研究相对较少,多数治疗方式仅仅针对预防远端血栓,对于引起无复流的其他原因不能处理,而且其可行性及安全性都不能被完全证实,其作用相较于药物治疗而言效果较差[11]。
2.药物保护:常用的无复流防治药物包括扩张微循环药物和抗栓药物[12]。

无复流防治的常用药物
GPⅡb/Ⅲa受体拮抗剂(替罗非班)
一项随机对照研究[13]纳入162例行PCI发生无复流且不能通过硝酸盐和地尔硫卓改善的STEMI患者,将其以1:1的比例分为替罗非班组和安慰剂组。结果发现,除常规治疗策略外,冠状动脉内给予替罗非班可显著改善无复流现象。
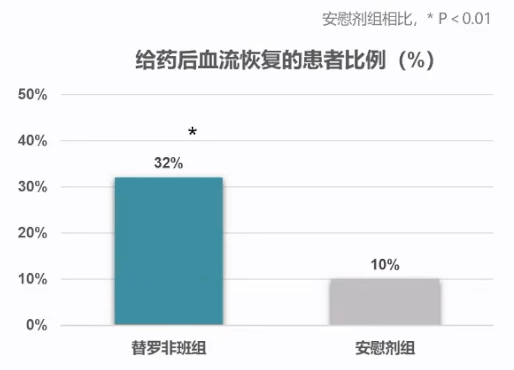
另有研究[14]发现,替罗非班联合常规血管药物对PCI术中无复流的疗效优于单纯替罗非班治疗,且不增加出血事件,替罗非班与腺苷、硝普钠、尼可地尔等扩张血管药物联用是防治无复流的最佳策略。
硝普钠
一项随机对照研究[15]纳入162例在发病12h内行直接PCI的STEMI患者。硝普钠组(n=80)在血栓抽吸后,冠脉内快速推注100μg硝普钠,之后2min内缓慢推注20ml肝素盐水(含10μg/kg替罗非班);对照组(n=82)在血栓抽吸后,冠脉内快速推注5ml肝素盐水,之后2min内缓慢推注20ml肝素盐水(含10μg/kg替罗非班)。结果发现,硝普钠可以改善STEMI患者TIMI血流以及ST段回落情况。
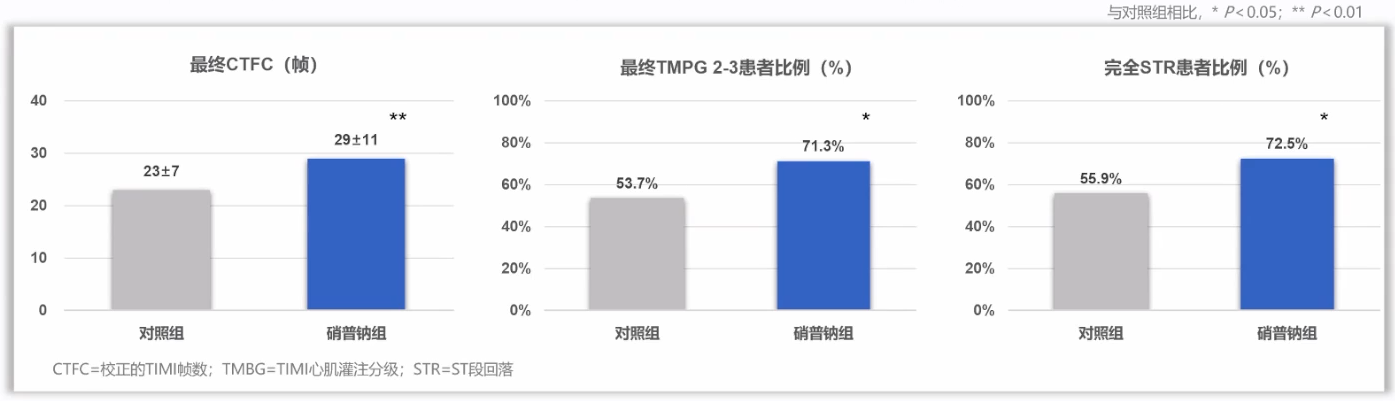
然而,硝普钠对血压影响较大。英国一项随机对照研究[16]纳入247例症状发作在6h内的单支血管病变STEMI患者。结果发现,冠脉内使用硝普钠使得STEMI患者低血压发生率升高约3倍,对此,临床应格外关注。
尼可地尔
一项前瞻性研究[17]纳入1789例行PCI的冠心病患者,对其中84例发生无复流的患者进行研究。结果发现,通过刺破球囊,在冠脉远端给予尼可地尔可以快速、有效的治疗无复流。
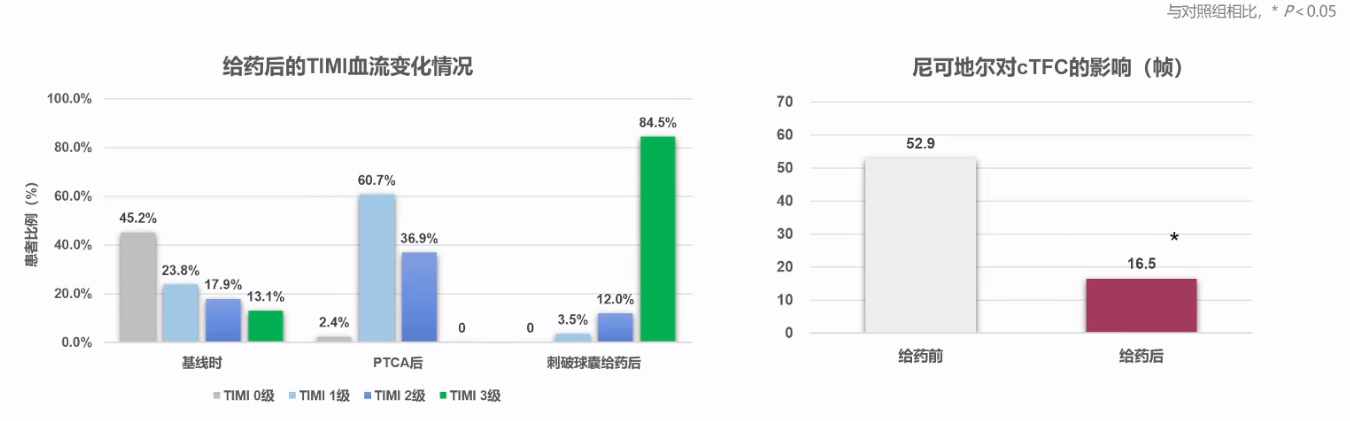
此外,来自中国与日本的研究[18-19]显示,冠脉内使用尼可地尔,其预防和治疗无复流的作用不如硝普钠,提示尼可地尔虽然可用于无复流的治疗,但其疗效仍难以超越经典药品。
非二氢吡啶类钙通道阻滞剂
研究证实,急性心肌梗死PCI期间经冠状动脉灌注非二氢吡啶类钙通道阻滞剂地尔硫卓或维拉帕米能够有效逆转无复流[20]。同时,也有研究[21]显示,非二氢吡啶类钙通道阻滞剂只能减少功能性无复流,无法改善结构性无复流。
腺苷
一项荟萃分析[22]纳入7项RCT研究,共1148例STEMI患者,于再灌注期间冠脉给药腺苷120μg-4mg,随访6-12个月,证实STEMI患者术中使用腺苷可以减少TIMI血流<3级的发生率。另一项荟萃分析[23]纳入13项RCT研究,共计1487例STEMI患者,证实了冠状动脉内给予腺苷不仅能明显增加术后STR,还能减少患者短期及长期的MACE。
此外,来自意大利的一项研究[24]证实,冠脉内给予腺苷可显著改善术后血流灌注,减少微循环阻塞,且这一疗效优于硝普钠。
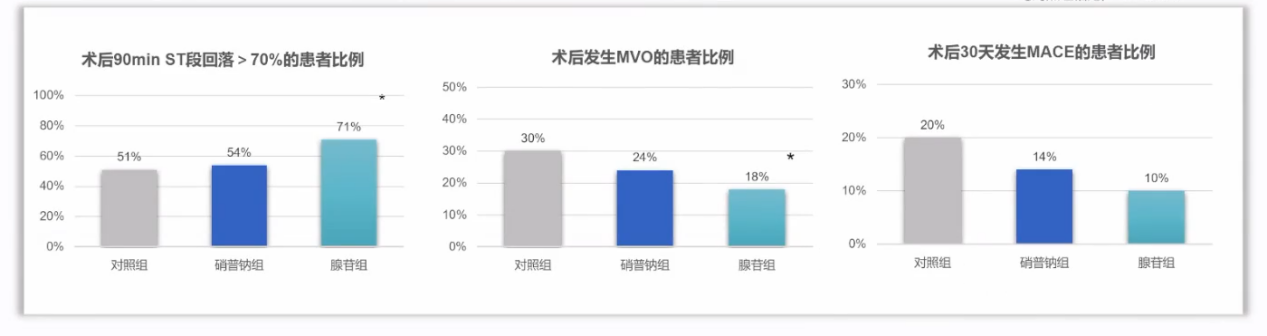
但需要注意的是,由于腺苷对心脏具有负性调控作用,使用过程中可能会出现一过性房室传导阻滞甚至窦停,但腺苷半衰期很短(<10s),其不良反应通常较短暂,往往不需要临床特殊干预,数秒内便可自行恢复[25]。
给药方式的选择--冠脉远端给药
除了药物的选择,给药方式也会对无复流的结果产生影响。一项随机对照研究[26]证实,与经指引导管注射相比,通过微导管或灌注球囊在冠脉远端给药是治疗无复流现象更有效的方式。
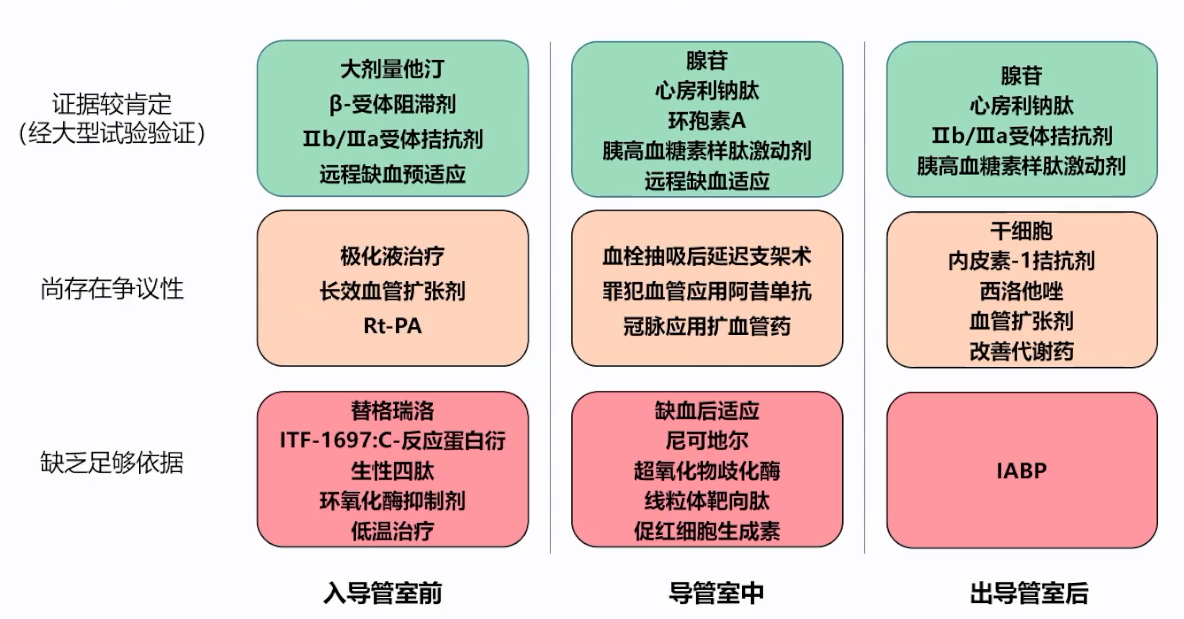
急性心肌梗死围手术期防治CMVD推荐[27]
1. 急诊PCI易出现慢血流或无复流,严重影响患者预后,可以通过冠脉造影、心电图、心脏磁共振成像等方法识别诊断无复流。
2. 无复流的可能机制众多但仍不明确,需要提前针对无复流的高危因素进行分析判断,识别和预防远比处理更为重要。
3. 药物治疗是防治无复流最常用的方法,根据患者病情以及药物特性,合理选择药物种类和给药方式,能够在保障患者安全性的前提下最大程度获益。
专家简介
- End -
关注我们
专业的心血管医生学术交流平台


版权及免责声明:
本网站所发表内容知识产权归属医谱平台、主办方以及原作者等相关权利人,未经许可,禁止进行复制、传播、展示、镜像、转载、摘编等。经授权使用,须注明来源,否则将追究其法律责任。有关作品内容、版权和其他问题请与本网联系。



发表留言
暂无留言
输入您的留言参与专家互动