叶飞教授:分叉病变PCI过程中应注意哪些要点

分叉病变的PCI治疗面临着多重难题,如分支易失、斑块移位和病变弹性回缩等,同时还存在支架植入术后再狭窄率高、支架内再狭窄病变治疗困难等挑战。那么在分叉病变PCI过程中应注意哪些点,以更好地解决分支丢失、远期疗效不佳等问题?在一次学术会议上,南京市第一医院叶飞教授综合最新研究和未来方向,详细解答了在PCI治疗中如何判断并避免分支丢失这一问题,并从多个角度阐述了优化单支架策略和双支架策略之法,以期为临床医生提供参考。
1.分支闭塞的预测
-
RESOLVE评分
2015年窦克非教授和徐波教授团队提出分支闭塞风险评价体系——RESOLVE评分,包含6个独立的分支闭塞预测因素,即斑块分布、支架置入前主支TIMI血流分级、介入前分支部位中心狭窄程度、分支角度、主支支架置入前分叉病变狭窄程度、主支和分支直径比。2016年窦教授团队将其简化为依靠目测的V-RESOLVE评分(总积分超过12分提示分支闭塞风险高),能够准确预测采用单支架技术进行冠状动脉分叉介入治疗的患者发生分支闭塞的风险,该评分侧重于PCI后的即时结果。
-
CTA
CTA也是预测分支闭塞的有效方法。与RESOLVE评分相比,CTA在斑块分布、主支支架置入前分叉病变狭窄程度、分支角度、主支和分支直径比等方面的效果类似,但是不能预测主支血流情况(支架置入前主支TIMI血流分级)。使用CTA预测分支闭塞,一开始主要关注4个点,分别是分叉近端组织是否合并钙化病变、分叉近端或者分支开口是否合并软斑块、分支斑块负荷是否超过50%、主支和分支的血管面积之比是否大于4.3,每一项各计1分。积分越高,分支闭塞率越高。而2023年发表的文章将CTA分支评分增加到了6个点,以增加其敏感性和特异性。但是该方法的临床使用率并不高。
-
血管内成像
光学相干断层扫描(OCT)2D影像,在预测主支支架释放后分支闭塞风险时,主要关注两个关键预测点,即主支支架植入后,分叉脊尖部(CT)成角小于50°,以及近端分支起点与脊尖部间隔的距离(BP-CT间隔)小于1.70mm。
2017年CCI上发表的一篇文章指出,主支病变的高脂质含量和分支对侧区域的脂质病变可能有助于支架植入后分支开口狭窄。另外一项研究也发现钙化是分支闭塞的另一个预测因子,无粥样硬化斑块的分叉脊较薄且易于朝着分支开口方向发生移位从而导致分支狭窄,分支开口对侧如存在较大的钙化斑块则更易导致主支支架释放后发生脊移位。需要注意的是,使用血管内成像预测分支闭塞,在分析脊的特征时,IVUS不如OCT。
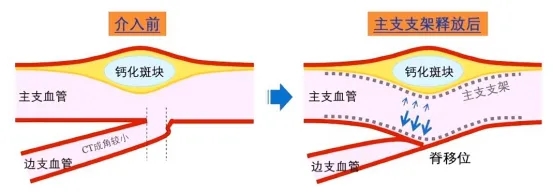
主支支架受对侧钙化斑块影响压迫边支
综合而言,OCT预测主支支架释放后分支是否丢失的关键测量点为:1)CT成角;2)BP-CT间隔;3)分支对侧面主支的斑块性质;4)分支开口对侧是否存在较大的钙化斑块。
2023年Circulation杂志上发表的一篇文章使用3D OCT来评估分支闭塞风险,计分方法有所不同,分支直径≤1.77mm、BP-CT间隔≤1.8mm、主支与分支直径之和≤3.96mm、两个主支和分支是否平行分布,这四个点分别计1分,积分越高代表分支闭塞风险越大。
2.如何保护复杂分叉病变的分支?
对于分支闭塞风险分层较高,需要额外关注分支保护的患者,目前有多种方法进行分支保护,包括导丝保护技术(JWT)、球囊保护技术(JBT)、微导管保护技术(JMT)等。
-
JWT
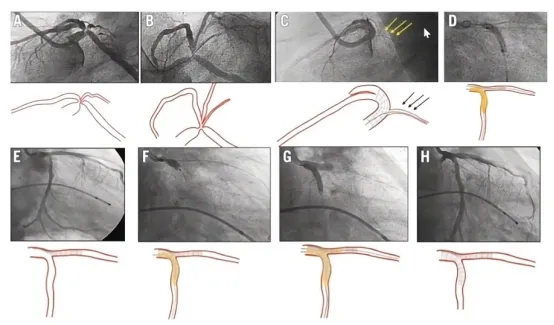
一项大样本研究显示,分叉病变1-stent治疗中在分支提前放入导丝具有较好的分支保护效应,其分支闭塞的发生率显著低于未放入导丝组。那么对于重要的分支,即使推测其闭塞风险不高,术中进行JWT比无JWT要好。因为进行JWT,第一有助于保持分支开放,而且在阻塞的情况下,导丝是分支口的唯一标记;第二,可改变分叉的角度,以便更有利于接近分支;第三,给被挤压的导丝提供一个支撑力,有助于引导导管的锚定和球囊穿过支架到达分支;第四,在分支闭塞的情况下,可使用导丝在支架和血管壁之间通过一个低剖面球囊(或穿透性微导管)来恢复分支血流,然后可以通过反向挤压或其他方式完成干预。
JWT是否绝对安全?在某些复杂分叉病变中,JWT后分支受累仍然常见,且这一操作还增加了导丝崁顿的风险;一旦发生分支急性闭塞,补救性介入的成功率并不高;而且分支补救时还可能会对主支支架造成潜在伤害。
-
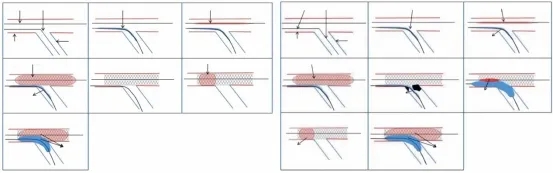
JBT
传统JBT是在主支支架放置之前,分支导丝、分支球囊(顺应性球囊)到位,在主支放完支架,如果分支没有受累,血流正常,就撤出分支的球囊和导丝,最后支架近端进行POT。如果主支放完支架后,分支血流不畅,就小压力打一下分支球囊,打起来以后近端再进行POT。
另一种方式是“Simplified”JBT,将长半顺应性球囊定位在分支后展开支架,如果分支受累,在支架下充气半顺应性球囊,注意此时支架会变形,通过主支支架再送入另一个球囊有时比较困难,不妨在主支支架中预先搁置一个支架球囊,这种情况下就可以使用它优化支架。除此之外,也可以在支架展开后不管分支血流的好坏,均进行小压力球囊扩张,最后支架近端进行POT。
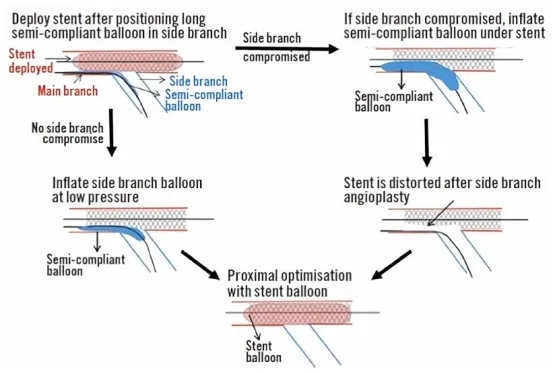
还有一种方式是在展开主支支架的同时低压(3-4 atm)膨胀半顺应性球囊,半顺应性球囊将占据侧支开口。最后使用短非顺应性球囊在支架近端进行POT。
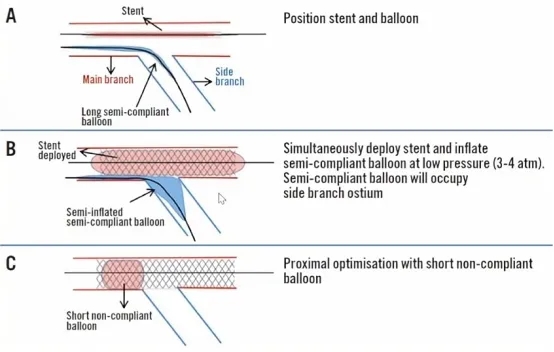
2022年Front Cardiovasc Med杂志发表了一项研究共计纳入346例V-RESOLVE评分超过12分的分叉病变患者并分组比较JBT与JWT的效果,发现对于分支闭塞高风险患者,在减少分支丢失方面,JBT优于JWT。
2023年JACC杂志发表的一项研究显示,在分支保护方面,支架内或外对吻球囊技术可能优于传统的JBT,体现在1年后的MACE发生率显著低于传统JBT组。
2023年欧洲分叉病变俱乐部总结了主支支架放入后分支是否丢失的预测因素以及保护策略,主要是:1)导丝保护技术;2)球囊保护技术;3)微导管保护技术;4)分支中放置小直径球囊,并在主支支架放置期间保持扩张;5)伴随性小球囊小压力扩张;6)主支支架放置后,分支闭塞情况下,通过导丝推进小直径球囊并充气;7)主支支架放置后,分支闭塞情况下,通过导丝推进微导管。
单支支架策略一般建议:
-
当治疗伴有狭窄分支开口的复杂分叉时,可以在MV支架置入前考虑分支扩张。
-
POT的疗效取决于正确的球囊放置(最佳位置位于脊角近端并延伸到MV支架的近端边缘)。
-
对吻球囊效应高度依赖于分支导丝的交叉部位和球囊的选择(强烈建议远端再交叉,选择短球囊kissing)。
-
POT-side-POT可简化操作 (不需要同时推进2个球囊),但其有效性在很大程度上取决于每个步骤中POT球囊的最佳位置。
以上是欧洲分叉病变俱乐部的总结,目前仅有此推荐。单支支架策略的主要步骤是1st POT→Distal rewiring→1st kissing→Re-POT。
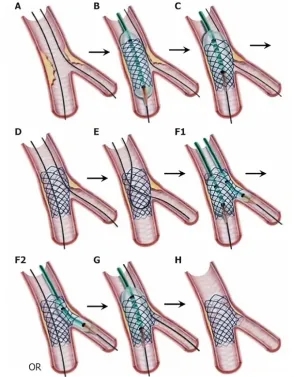
MV支架放置后是否Kissing?
此问题尚存在争议。在无保护的LM交叉支架置入术后是否进行分支扩张是一项临床挑战。根据“临时”策略,只要分支开口情况不理想,就建议进行干预。
2020年EXCEL试验结果显示,是否做Kissing与4年临床结果的改善无关。2023年EuroPCR上发表的一项研究探讨Kissing与否的影响,ITT分析、符合方案分析和接受治疗分析的主要终点,Kissing或no-kissing均无显著差异。但是,需要注意的是,此结果不一定适用于所有分叉病变,只适用于小分支的非真性分叉病变。
球囊选择
处理分叉病变时选择药物涂层球囊(DCB)是否优于普通球囊目前尚无定论。2021年发表于Front Cardiovasc Med杂志的一篇荟萃分析从靶病变血运重建术、心肌梗塞、心源性死亡、主要心脏不良事件四个方面比较发现,DCB在减少这些不良事件方面优于普通球囊。
双支架策略使用标准
DEFINITION研究显示,复杂分叉病变1年MACE和ST发生率较高。双支架和PS技术在1年MACE中总体上是等效的。然而,对于复杂病变,双支架技术具有较低的心源性死亡率和住院MACE率。另外一项研究显示,对于根据DEFINITION标准所定义的复杂分叉病变患者,与临时支架策略相比,双支架策略可显著减少靶病变失败。因此,双支架策略可在符合以下情况时使用。
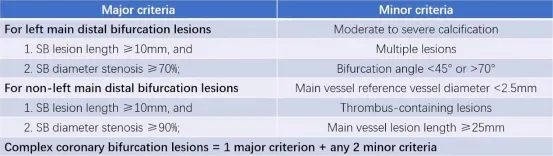
临床实践中分叉病变PCI的复杂性受多因素的影响,包括临床评估、血管造影和操作方面。其中,术者的技术水平是重要影响因素。
双支架策略一般建议:
在最近的延长随访的随机试验中强调了LM PCI的有效性和局限性。因此,强烈建议对病情稳定或稳定的LM患者制定个体化血运重建策略(CABG或PCI)。
双支架技术的选择:
-
不同的技术可供选择,应根据具体的病变解剖结构和术者的经验进行选择。T/TAP、Crush、Culotte和DK-crush是最常用的双支架技术,其中DK-crush技术比PS和Culotte技术具有更多的临床证据,而且在总MACE事件、心源性死亡、心肌梗塞、靶病变血运重建和支架内血栓形成等方面要优于T/TAP、Crush、Culotte技术。
-
在所有双支架技术中,在任何branch rewiring之前重复POT操作都很关键,因为在装置(气球/支架)推进过程中,近端MV或脊周围的支架很容易移位,从而导致支架堆积。
-
使用双支架技术治疗的患者的观察数据持续报告了最终对吻扩张可获得更好的临床结局,因此,其结果可被视为手术成功的衡量标准。
腔内影像
对于左主干复杂分叉病变,腔内影像的推荐级别较高,临床实践中是必须要做的项目。对于大分支的分叉病变也一样,通过腔内影像可以获得更多的信息。
在分叉病变和LM的PCI中,冠状动脉内成像是一种有价值的工具,因为它有助于技术规划和最终结果的优化。可根据术者的经验和评估的主要目标来选择成像方式。一般来说,IVUS是LM的黄金标准;OCT适用于LM远端病变;OCT评估支架和导丝位置效果最佳。
OCT结合血管配准和先进的实时分析软件可为逐步分叉途径提供优势信息,特别是3D重建,可方便导丝顺利到达分支。建议导管室能够使用冠状动脉内成像,并建议在面临手术并发症或意外技术挑战时使用它。
❖ 有诸多因素可预测主支支架放置后分支是否丢失。高危疾病行主动脉支架置入术前,使用导丝、球囊或微导管对分支进行主动保护是避免分支丢失的必要措施。
❖ 支架置入术后分支丢失或受累的最重要机制是脊移位和斑块移位。在改善分叉病变远期疗效方面,DCB可能是一个更好的选择,但需要更多研究来证明。
❖ 伴大分支的复杂分叉病变推荐选择双支架策略。
❖ 应根据腔内影像学结果为每个分叉病变制定个性化的PCI治疗策略,以避免分支丢失,并获得良好的远期疗效。
文中图片均来自授课幻灯
本文为医谱学术原创文章,转载请标注来源
专家简介
- End -
关注我们
专业的心血管医生学术交流平台


版权及免责声明:
本网站所发表内容知识产权归属医谱平台、主办方以及原作者等相关权利人,未经许可,禁止进行复制、传播、展示、镜像、转载、摘编等。经授权使用,须注明来源,否则将追究其法律责任。有关作品内容、版权和其他问题请与本网联系。



发表留言
暂无留言
输入您的留言参与专家互动