石蓓教授:容量管理+器械支持——重症心衰治疗的两把利剑
随着对疾病认识的深入和有效治疗手段的问世,心力衰竭患者的预后及生活质量得到了极大改善,但重症心衰的高再住院率、高致死率仍然应该得到重视。对于重症心衰,容量管理是治疗基石,血流动力学支持是有效手段。
遵义医科大学附属医院石蓓教授具有丰富的心血管诊疗经验,尤其擅长心血管重症、冠心病、心律失常及心力衰竭等疾病的诊治,在贵州省内率先开展心脏介入手术治疗,同时引领了所在医院心内科临床综合诊疗水平向全国先进行列迈进。在近期的学术会议上,石蓓教授以“重症心衰患者的规范化管理”为题,重点讲解了心衰容量管理及器械支持治疗的临床应用。

重症心衰定义——2018欧洲心脏病学会
尽管接受了最佳的指南指导治疗,仍符合严重和持续心力衰竭症状(NYHA Ⅲ或Ⅳ级)、重度心功能不全、肺淤血或体循环淤血(需要使用大剂量静脉利尿剂)、低排血量以及运动耐力严重受损且无法活动等标准。
重症心衰目前尚无统一定义,一般是指在心力衰竭诊断的基础上,出现NYHA分级Ⅳ级或Killip分级Ⅲ-Ⅳ级,血流动力学不稳定、心源性休克、终末期心衰或心衰D期等严重危及生命的心衰患者,通常预后不佳、病死率极高。
2022版指南在2013年和2017年版心衰指南的基础上进行了更新和整合。
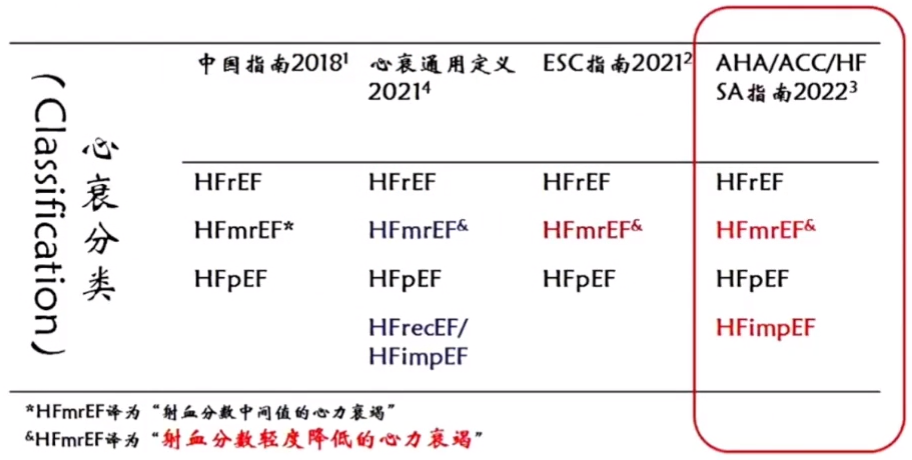
心衰的分类与再分类:结合EF动态演变过程后新增HFimpEF。
HFimpEF(射血分数改善的心衰):既往LVEF≤40%,当前一次随访测定LVEF>40%。
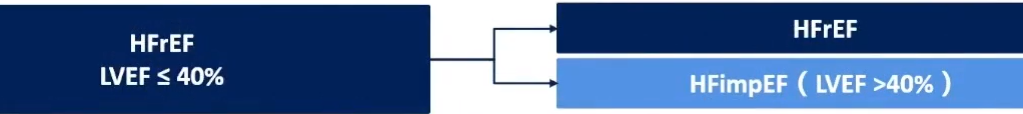
HFrEF患者EF值改善至超过40%,即使后续的EF值超过了50%,也不代表其射血分数恢复或转变为HFpEF,其仍然只是HFrEF的一种亚型。
心力衰竭患者EF即使改善,并不代表整个心肌完全恢复或左室功能恢复正常,在大多数患者中心脏结构异常仍然持续存在。
容量管理是重症心衰治疗的关键环节。容量超负荷和淤血导致多器官生理功能异常,是心衰患者住院的主要原因。控制液体潴留,减轻容量超负荷,是缓解心衰症状、降低再住院率、提高生活质量的重要措施。
容量管理是重症心衰治疗的基石。
完整的容量管理流程:
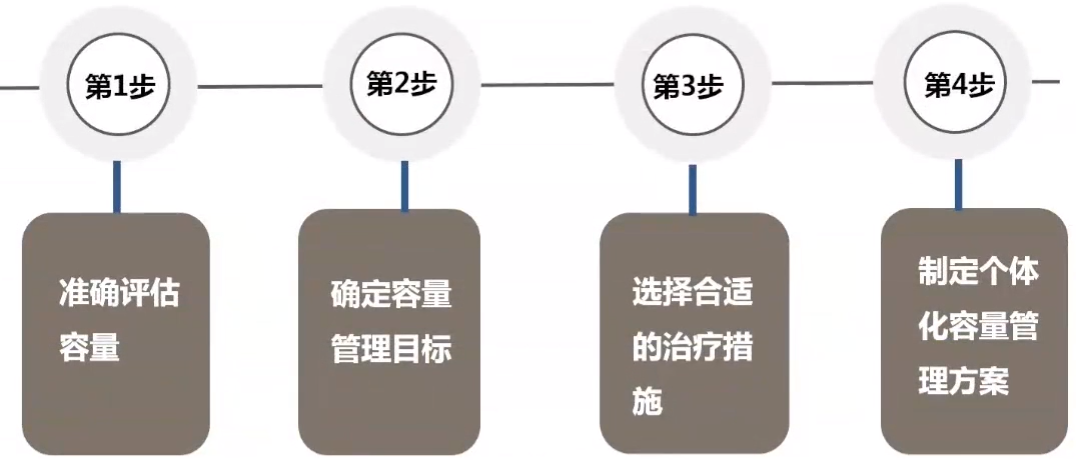
(一)容量管理第1步:容量状态评估
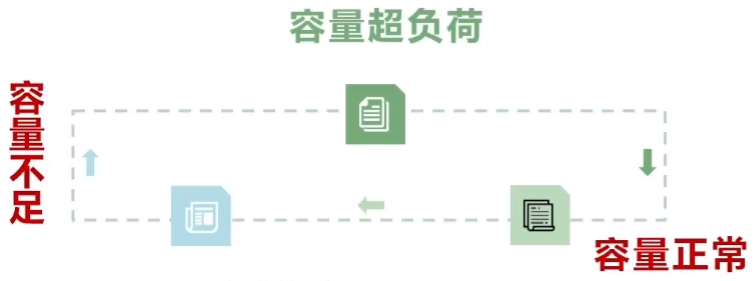
1.容量超负荷:大多数重症心衰都是容量超负荷状态。
-
肺淤血:气体交换功能障碍,继发肺部感染。
-
心肌淤血:心肌缺血、收缩力下降。
-
肾淤血:肾功能不全。
-
肝淤血:肝功能异常。
-
肠道淤血:消化功能障碍、肠道菌群易位等。
2.容量不足
-
无淤血症状,皮肤弹性差,干燥,眼窝凹陷。
-
肺内无湿啰音或湿啰音不增加。
-
卧立位试验,收缩压显著下降>20mmHg。
-
血尿素氮/血肌酐比值>20∶1;尿钠、氯浓度降低;尿肌酐/血肌酐升高;尿比重或渗透压升高。
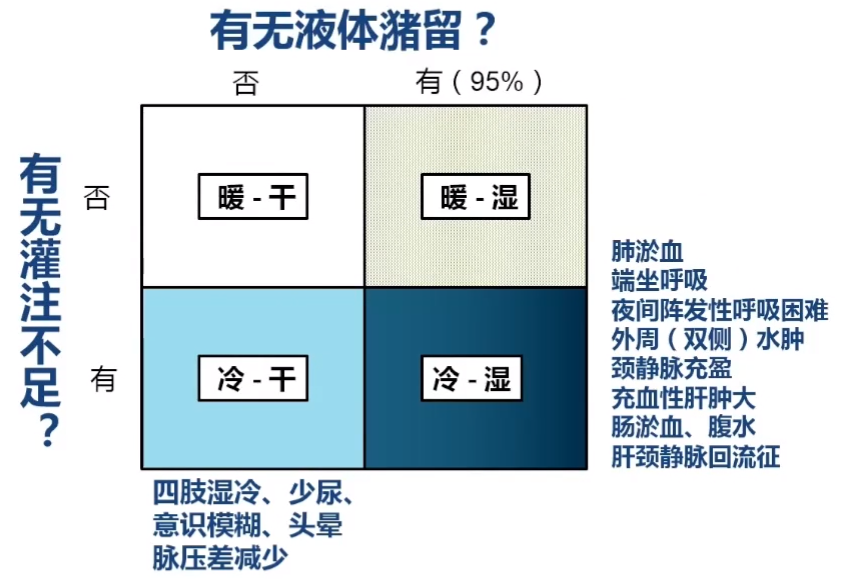
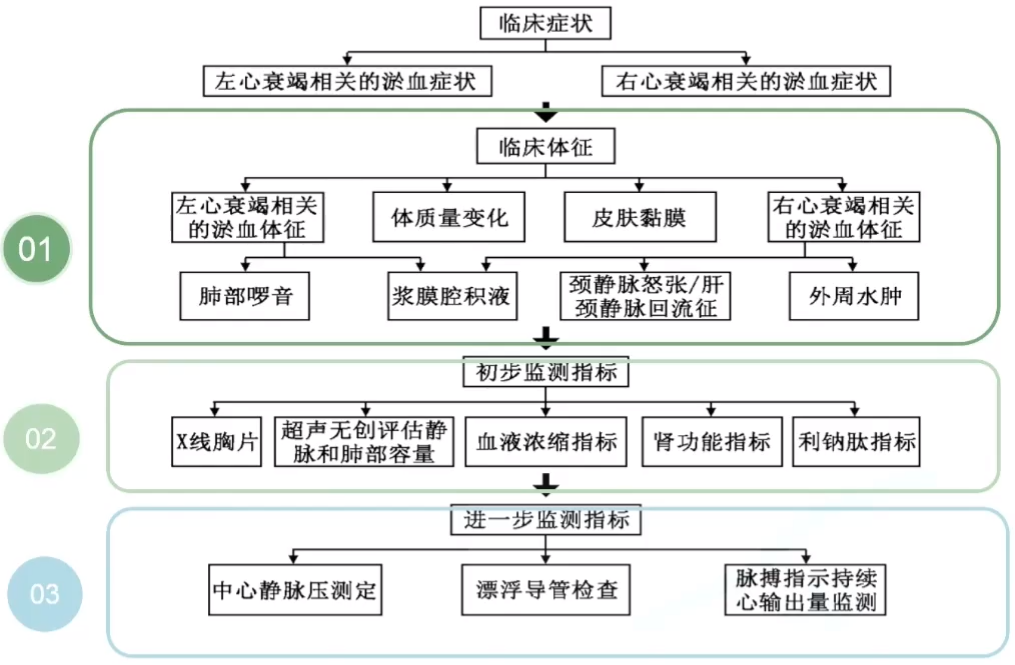
3.根据症状、体征——初步判断容量状态
(1)详细采集临床症状
①左心功能不全导致的肺淤血症状
-
劳力性呼吸困难(敏感性66%,特异性53%);
-
夜间阵发性呼吸困难/平卧后干咳、静息呼吸困难/端坐呼吸(敏感性66%,特异性47%)。
②右心功能不全导致的体循环淤血症状:水肿、腹胀、纳差等。
-
存上述任何一种症状,均提示容量超负荷;
-
完全没有淤血症状,提示容量状态正常;
-
无淤血症状,同时皮肤弹性查、干燥,眼窝凹陷,提示容量不足。
(2)针对性体格检查,应重点评估如下体征
颈静脉怒张:颈外静脉怒张的顶点到胸骨角的垂直距离加上5cm为颈静脉压力值,>8cm时提示容量超负荷(敏感性70%,特异性79%)。
肝颈静脉回流征:高枕卧位,张口呼吸,右手掌面轻贴肝区,逐渐加压持续10s,如颈外静脉明显怒张,停止压迫肝区后颈外静脉搏动点迅速下降>4cm为阳性。
肺部啰音:肺部存在湿啰音、干啰音、喘鸣音、呼吸气流减弱等提示肺淤血,严重者表现为心源性哮喘。湿啰音多为细湿啰音,从肺底向上发展。
浆膜腔积液:包括单侧(右侧居多)或双侧胸腔积液、腹腔积液、心包积液等也是液体潴留的形式。
肝脏肿大:提示右心功能不全导致的体循环淤血症状。
水肿:最直观的评估容量负荷的体征(敏感性46%,特异性73%),多位双下肢水肿或低垂部位水肿(长期卧床者)。
4.根据实验室及器械检查——辅助判断容量状态
(1)血液浓缩:指标动态监测更有助于临床判断,红细胞比容、血红蛋白、白蛋白、总蛋白、血钠进行性升高提示容量超负荷已纠正。
(2)肾功能
下列情况提示容量不足:血尿素氮/肌酐比值>20∶1;尿钠、氯浓度降低;尿肌酐/血肌酐升高;尿比重或渗透压升高。
(3)利钠肽:动态监测其水平变化,不能采用利钠肽绝对值作为容量状态的评估阈值。
(4)胸片
下列征象提示容量超负荷:
-
肺上叶血管扩张、肺淤血(敏感性60%,特异性68%);
-
肺泡间质水肿(敏感性60%,特异性73%);
-
胸腔积液(敏感性43%,特异性79%);
-
克式线等征象提示容量超负荷。
(5)超声
-
下列征象提示容量超负荷:
-
下腔静脉塌陷指数下降;
-
下腔静脉直径增宽;
-
肺部B线提示;
-
E/e’>14提示左房压升高。
5.有创监测——评估容量状态
A有创血压
-
能反映每个心动周期的血压变化情况,对血管痉挛、休克、体外循环的患者测压结果更可靠。
-
2016年ESC心衰指南推荐对于伴有低血压和顽固性心衰的患者可选择有创动脉血压监测。
-
缺点在于可能导致血肿、血栓及感染等。
B中心静脉压
-
可提供一系列的血流动力学信息;
-
低血压容量状态判断困难时,可行漂浮导管检查。
C PICCO
-
可反应右心前负荷,简单,易操作;
-
易受左心功能、心率、心脏顺应等多种因素影响;
-
应同时监测心输出量及组织灌注;
-
动态观察中心静脉压变化趋势。
D漂浮导管
-
通过经肺热稀释曲线与动脉脉搏轮廓分析两种技术同时获得两部分血流动力学参数、指导血流动力学和容量的监督管理;
-
创伤小;
-
可连续、动态测量;
-
无法克服胸腔压力的影响。
(二)容量管理第2步:确定容量管理目标
1.容量管理目标:有效纠正容量超负荷
减容目标=目前体质量-干体质量
①每日尿量目标:3000-5000ml,直至达到最佳容量状态。
②每天出入量负平衡:约500ml。
严重肺水肿负平衡:1000-2000ml/d,甚至可达3000-5000ml/d,3-5d后,如肺淤血、水肿明显消退,应逐渐减少负平衡。
2.长期管理目标
维持较稳定的正常容量状态,以不出现短期内体质量快速增加或无心衰症状和体征加重为准。
3.水负荷估算
患者下肢踝部水肿估计患者水潴留大约2kg,以此类推,如腹部及肝脾肿大,再加2kg。按此估计,计算利尿剂应用每天的排水量。

(三)容量管理第3步:建立容量管理措施
1.生活方式管理
-
教育患者自我管理,体质量、尿量监测,体质量持续增加(如3日增加2kg),提示容量超负荷。
-
D期心衰患者液体摄入量控制在1500-2000ml/d。体质量<85kg,患者每日摄入液体量为30ml/kg;体质量>85kg,患者每日摄入液体量为35ml/kg。
-
心衰患者避免过量摄入钠(<6g/d),心衰急性发作有容量负荷过重应限制钠摄入<2g/d。
2.出入量管理
出入量管理是心衰治疗的第一步。
-
肺淤血、体循环淤血及水肿明显者应严格限制饮水量和静脉输液速度;
-
无明显低血容量因素者,每天液体摄入量一般应控制在1500ml以内,不宜超2000ml。
3.利尿剂的使用
-
利尿剂是唯一能够充分控制液体潴留的药物,是急、慢性心衰治疗的基石之一;
-
慢性心衰患者多口服最小有效量利尿剂长期维持;
-
急性心衰或慢性心衰急性失代偿期患者,需静脉给予更高剂量的利尿剂。
利尿剂的使用均为按需选择,无固定服用方案。
-
利尿剂抵抗(35%);
-
电解质紊乱;
-
损害肾功能,降低肾小球滤过率;
-
神经内分泌激活(RAAS、SNS);
-
增加心肌组织醛固酮的摄取;
-
低血压间接降低心排量;
-
增加血管阻抗;
-
与利尿治疗相关的致残或死亡。
新型利尿剂:血管加压素Ⅱ型受体拮抗剂-托伐普坦
血管加压素Ⅱ型受体拮抗剂托伐普坦,可抑制肾小管集合管上皮细胞对水的吸收而不影响钠的吸收。
托伐普坦被推荐用于充血性心衰、常规利尿剂疗效不佳、有低钠血症或有肾功能损害倾向患者,可显著改善充血相关症状。对心衰伴低钠血症的患者,该药可降低心血管疾病所致的病死率(Ⅱb类,B级),建议起始剂量为7.5-15mg/d。
4.其他药物的应用
(1)多巴胺
-
小到中等剂量多巴胺具有兴奋肾血管多巴胺受体,扩张血管,增加肾脏血流量,提高肾小球滤过率的作用;
-
心衰越重,患者对多巴胺反应性越低,需应用更大剂量。
(2)血管扩张剂
-
血压正常的心衰患者,小剂量硝普钠、硝酸甘油等血管扩张剂可增加肾脏血流量;
-
具有增强利尿的作用,但此用法的循证医学证据尚不足。
(3)利钠肽(rh-BNP)
-
血管扩张、钠尿排泄和抑制RAS系统等作用;
-
低血压发生率低,推荐早期、及时、适量使用;
-
低钠血症、血容量不足、低血压以及休克状态下患者应慎用。
利钠肽(新活素)的适应证及用法:
-
急性心力衰竭或者慢性心力衰竭急性发作;
-
慢性失代偿性心力衰竭;
-
急性冠脉综合征(ACS)(急性心梗伴心衰);
-
心胸外科手术围手术期;
-
肺动脉高压。
《中国心力衰竭诊断与治疗指南2018》推荐:早期、及时、适量使用。
应用时机:宜早用,而不是山穷水尽时采用;可先用,而不是其他血管扩张剂无效时采用。
5.容量管理措施——超滤:“容量管理最后的杀手锏”
血液超滤概念的提出:血液超滤是全血通过半透膜时利用跨膜压力梯度分离得到血浆水分的一种过程;超滤治疗可以快速缓解心衰症状,使患者早期出院。
心衰专用超滤设备:小膜面积滤器0.1-0.3m²。低血流速度(血泵10-50ml/min);低体外循环容积33-65ml;外周浅表静脉或中心静脉。
超滤治疗用于心衰在指南中的推荐:
①心力衰竭伴利尿剂抵抗或利尿剂缓解淤血症状效果不满意的患者。
②心力衰竭伴明显液体潴留的患者,即有下肢或身体下垂部位凹陷性水肿同时具备以下2项或以上的患者:
-
劳力肿大或腹水;
-
颈静脉怒张>10cm;
-
X线胸片示肺性呼吸困难、阵发性夜间呼吸困难或端坐呼吸;
-
肺部湿啰音;
-
淤血性肝淤血、肺水肿或胸水。
③因近期液体负荷明显增加,导致心力衰竭症状加重的患者。
-
入量应少于出量,收缩压>90mmHg时选用利尿剂±血管扩张剂,必要时通过血液超滤/肾脏替代治疗。
-
如收缩压<90mmHg,使用正性肌力药或血管收缩剂纠正低血压状态后按以上方案治疗,纠正容量超负荷。
-
入量适当多于出量,逐渐扩容至容量正常,动态评价容量状态,及时改变容量管理目标。
-
保持出入量平衡,继续维持当前治疗,动态评价容量状态,及时改变容量管理目标。
1.呼吸功能支持——无创或有创机械通气
当患者吸入高流量氧气后动脉氧分压(PaO2)<60mmHg,和/或氧饱和度<90%,和/或二氧化碳分压(PaCO2)>50mmHg时,建议积极使用机械通气辅助呼吸。
对于意识障碍和无创呼吸机辅助呼吸仍不能纠正低氧血症的患者,应及时行气管插管,转换为有创通气治疗。
2.机械循环辅助装置
经皮机械循环辅助(pMCS)
-
近年来在我国发展迅速,其主要作用是降低心室负荷,增加全身灌注和心肌灌注,提供强有力的血流动力学支持。
-
但pMCS的种类选择、使用时机、预后获益均需要根据SCAI休克分级进行个体化的治疗。
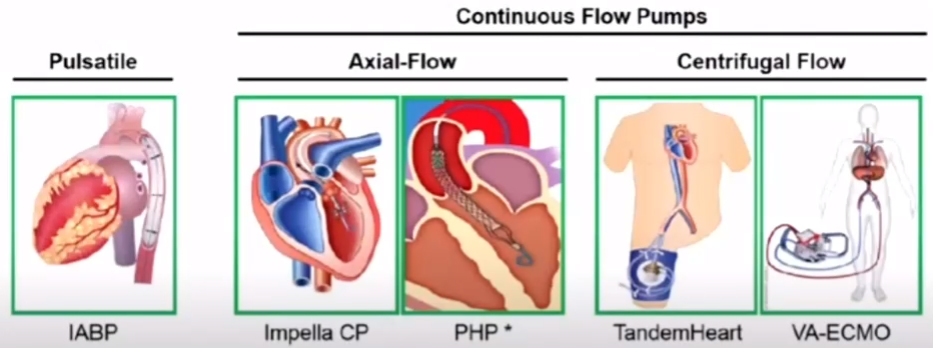

机械循环辅助装置使用趋势:相关研究报道显示,在机械循环辅助装置的使用上,IABP应用减少,其他高级生命支持增加,其中ECMO增加最明显。
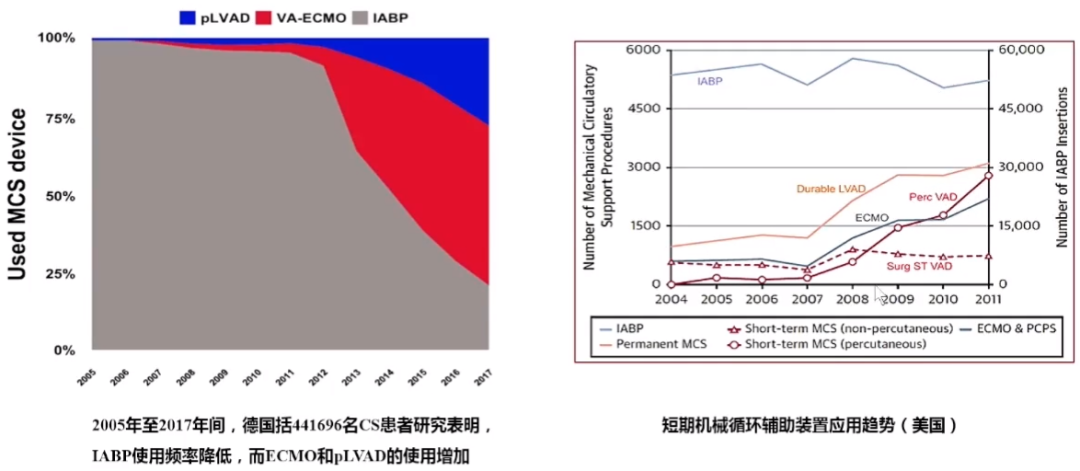
-
工作原理:通过主动脉内球囊与心动周期同步的充气及放气,以达到循环辅助作用。
-
血流动力学效应:IABP可增加主动脉舒张压,故可增加冠脉包括侧支循环血流,增加体循环灌注,减小心脏后负荷,增加心输出量10%-20%。
-
局限性:工作依赖于心脏自身收缩及稳定的心脏节律。
-
常与ECOM联合使用,实现功效上的互补。
工作原理:通过离心泵将静脉血从体内引出,在体外经模式氧合器进行气体交换后再回输入动脉,从而达到完全或部分替代心脏和(或)肺的功能。ECMO主要有两种模式:VA-ECMO和VV-ECMO,VA-ECMO可同时进行呼吸和循环支持,目前应用较多。
血流动力学效应:通过引出静脉血,达到降低左右心室前负荷的作用;将血液回输至动脉后,可提高平均动脉压,维持外周循环。
局限性:因为动脉测回流是平流,故存在增加左心室后负荷和心肌氧耗的风险。
ECMO的应用——临床适应证
-
AMICS;
-
急性暴发性心肌炎;
-
感染诱导的心脏功能障碍;
-
慢性充血性心力衰竭的急性发作;
-
心脏术后低心排综合征;
-
左心心室辅助装置期间出现右心功能衰竭;
-
心脏或肺脏抑制术术后;
-
严重室性心律失常;
-
肺动脉高压引起的右心功能衰竭;
-
急性大面积肺栓塞。
ECMO使用实际(2021 AMICS诊断与治疗中国专家共识)
当LABP辅助仍需较大量血管活性药物维持循环、心电活动仍不稳定、组织灌注不佳或呼吸衰竭不能改善时,应考虑尽早IABP联合启动VA-ECMO等更高级别的pMCS支持。
血容量充足前提下,如患者仍存在持续性组织低灌注、低血压、大量血管活性药物使用时,应考虑在紧急血运重建前进行pMCS置入。
目前CS患者应用ECMO的循证医学证据有限,目前多个指南均不推荐常规使用,仅在治疗效果欠佳时考虑应用。
ECMO的相关研究
-
EURO-SHOCK正在进行中:欧洲,前瞻性、开放性、多中心、随机研究428例梗死相关的心源性休克患者。
-
主要研究终点:30天内的全因死亡率。
-
次要研究终点:12月内的全因死亡率或因心衰的再住院率。
等待结果公布。
工作原理:Impella系统是一种左心室-主动脉型轴流式辅助装置,有Impella2.5/5.0 LD/CP等型号,经股动脉将Impella装置的导管送至左心室,流入口位于左心室流出道,流出口位于主动脉内,轴流泵运转是把血液从左心室端流入口吸出,通过主动脉端流出口回输至主动脉,达到心脏辅助的作用。
血流动力学效应:可有效提高心输出量,直接降低左心室压力和容量,减少心室做功,降低心肌耗氧,增加冠脉流量,降低血乳酸水平,改善组织灌注。
禁忌症:主动脉瓣或左心室血栓,室间隔缺损,主动脉夹层,严重外周血管病变等,主动脉瓣狭窄或反流不是绝对禁忌症。
石蓓教授提到,Impella系统问世之初,大家对其期望值很大,但是目前Impella对临床有效的证据并没有达到预想值。
工作原理:TandemHeart系统是首个真正可经皮穿刺植入的心室辅助装置,通过房间隔穿刺进入左房,将导管放置左心房,穿刺股动脉将动脉端置于降主动脉远端,轴流泵将血液从左心房抽吸出来后,再回输至主动脉,达到心脏辅助的作用。
血流动力学效应:通过抽吸左心房血液而减轻左心室的前负荷,有效降低左室压力、心脏做功和氧耗,同时提高平均动脉压,改善冠脉血流。
TandemHeart系统感染风险较大,目前更多地应用在等待手术、心脏移植等方面。
对于重症心衰患者的首要目标就是降低死亡率,在此基础上尽快改善患者症状,减少住院时间。容量管理和血流动力学支持是重症心衰抢救的重要环节。
专家简介
医谱app
扫码或者点击图片下载
微信公众号
扫码或点击图片关注
版权及免责声明:
本网站所发表内容知识产权归属医谱平台、主办方以及原作者等相关权利人,未经许可,禁止进行复制、传播、展示、镜像、上载、下载、转载、摘编等。经授权使用,须注明来源,否则将追究其法律责任。有关作品内容、版权和其他问题请与本网联系。





发表留言
暂无留言
输入您的留言参与专家互动