“北三心声”第28期丨罕见完全性肺静脉异位引流合并房间隔缺损一例,诊治过程揭秘!
2025年11月24日,北京大学第三医院心内科重磅推出的《北三心声》栏目——第28期精彩再度来袭。本期大查房专家们深入剖析了一例罕见的完全性肺静脉异位引流(TAPVC)(心上型)合并房间隔缺损患者,从初诊发现到后续管理,为临床诊治该病提供了清晰诊疗思路和策略。


病例汇报
病例信息
患者62岁女性,主诉乏力15年,呼吸困难4月。
◾ 现病史
▲上下滑动查看▲
◾既往史、个人史、婚育史、家族史
既往史:患者10年前开始出现血压间断升高,血压最高160/100mmHg,未口服药物治疗,未规律检测血压;否认糖尿病、高脂血症、冠心病病史;27岁时行双侧输卵管结扎术;否认食物、药物过敏史。个人史:无吸烟、饮酒史。月经婚育史:已绝经,适龄婚育,育有1子1女,配偶及子女体健。家族史:否认心脏病家族史。
诊治过程
◾ 体格检查
▲上下滑动查看▲
◾ 超声、心电图检查
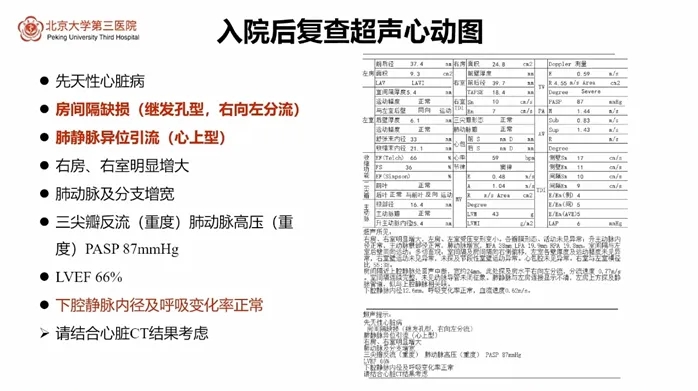
当地医院超声心动图提示先天性心脏病(房间隔缺损、房水平左向右分流)、右心增大、主肺动脉增宽、三尖瓣大量反流及肺动脉高压(重度)。
入院心电图提示窦性心动过缓、电轴右偏、右房扩大、右室肥厚。动态心电图未见明显心律失常。
◾ 辅助检查
血气分析:pH 7.37,氧分压64.5mmHg,氧饱和度91.7%;血常规:血红蛋白159 g/L↑(115-150);N末端脑钠肽前体:409 pg/ml↑(≤125);D-dimer:正常;自身抗体:阴性;肌钙蛋白、CKMB正常;便潜血:阴性。
◾ 初步诊断
先天性心脏病
房间隔缺损
肺动脉高压(重度)
右心扩大
心律失常-窦性心动过缓
心功能Ⅱ级(WHO分级)
◾ 重度肺动脉高压病因分析
针对患者重度肺动脉高压,结合相关检查,分析如下:患者LVEF正常,超声心动图未见左心疾病征象,排除左心系统疾病所致肺动脉高压;患者无皮疹、关节痛等临床表现,自身抗体检测阴性,缺乏自身免疫性疾病相关证据;患者D-dimer水平正常,CTA未提示肺栓塞,故慢性血栓栓塞性肺动脉高压可能性小;患者无吸烟史,胸部CT未见明显异常,呼吸系统疾病相关的肺动脉高压依据不足。
综合现有资料,肺动脉高压病因主要考虑为先天性心脏病——房间隔缺损所致。
病情分析
患者老年女性,房间隔缺损诊断明确,伴有右心房、右心室明显扩大及肺动脉高压。外院超声心动图提示:房间隔缺损较大(直径约40mm),合并重度肺动脉高压,但表现为左向右分流。为进一步明确诊断及血流动力学情况,完善了右心导管检查与经食道超声心动图。右心导管检查提示:(1)动脉血氧分压与右心系统血氧分压相近,右心系统血氧饱和度维持在90%以上;(2)导管无法经左房到达肺静脉;(3)平均肺动脉压力为29mmHg,属于轻度肺动脉高压。
根据上述检查结果,怀疑患者可能存在右向左分流并需排除其他心脏结构异常。
因此入院后复查超声心动图,结果提示:先天性心脏病、房间隔缺损(继发孔型,右向左分流),TAPVC(心上型),下腔静脉内径及呼吸变异率在正常范围。为进一步明确肺静脉解剖走行,完善了肺静脉CTA,结果显示肺静脉与左心房不连续,肺静脉汇入左心房后上方的共同肺静脉腔,随后经垂直静脉引流至上腔静脉,明确诊断为TAPVC(心上型)、房间隔缺损(继发孔型),合并右心房、右心室增大及冠状静脉窦增宽。
最终诊断及查房目的
➤最终诊断:
先天性心脏病
完全性肺静脉异位引流(心上型)
房间隔缺损
右房、右室增大
肺动脉高压(轻度)
心功能Ⅱ级(WHO分级)
➤查房目的:
下一步治疗方案:保守治疗还是外科治疗?
病例讨论
肺动脉高压病因及TAPVC(心上型)治疗方案
结合患者临床症状、超声心动图和右心导管高血氧饱和度,TAPVC(心上型)合并房间隔缺损诊断明确。病例分析具体而言,患者血液经右心系统回流至肺静脉,于左心房后上方汇入共同肺静脉腔,随后氧合血液通过垂直静脉引流入上腔静脉,最终回流入右心房。该异常血流路径导致右心室显著扩大、肺动脉主干及其分支明显扩张,并引发肺动脉高压。
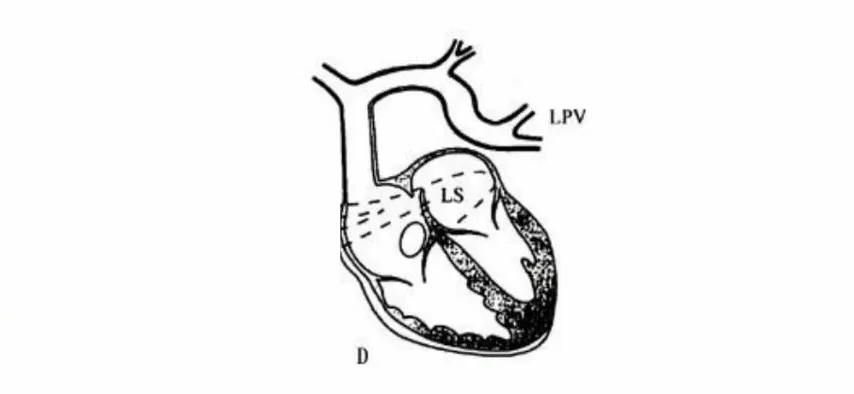
值得关注的是,本例患者虽存在上述严重结构异常,却安然存活至62岁,分析其原因,房间隔缺损所致的右向左分流在此过程中起到了关键的代偿作用,成为患者长期存活的重要因素。
治疗方面,鉴于患者年龄已超过60岁,若行异常血管移植至左心房同期开展房间隔缺损封堵术,患者肺动脉高压虽可能显著改善,但左心功能不全甚至心力衰竭的发生风险可能增加。因此,建议对该患者采取保守对症治疗并密切随访。

病例学习
#
TAPVC病理解剖及分型[1]
《完全性肺静脉异位引流诊断及治疗中国专家共识》(2024版)指出,TAPVC占先天性心脏畸形的1.5%~3.0%,其解剖特点为左右肺静脉均不汇入左心房,而是直接或间接通过异常血管汇入体静脉循环或者右心房,自然预后差。
TAPVC基于肺静脉异位连接的解剖水平分为心上型(30%~40%)、心内型(15%~20%)、心下型(20%~30%)和混合型(5%~10%),具体而言:(1)心上型:所有肺静脉形成共同肺静脉,经垂直静脉等最终引流入上腔静脉;(2)心内型:所有肺静脉形成共同肺静脉并汇入冠状静脉窦,或直接开口于右心房,或所有肺静脉分别直接开口于右心房;(3)心下型:所有肺静脉形成共同肺静脉,经垂直静脉下行,后通过门静脉等汇入下腔静脉;(4)混合型:4支肺静脉经不同途径汇入体静脉或右心房的不同部位。超过30%的TAPVC合并PVO,在心下型中普遍存在,而在心内型中不常见,心上型大约50%合并PVO。梗阻部位多发,可在共汇静脉与垂直静脉连接处、垂直静脉与无名静脉汇合处,或无名静脉回流入上腔静脉处。在心下型TAPVC中,阻塞通常发生在膈肌或静脉导管。
TAPVC病理生理和临床表现很大程度上取决于房间隔交通大小及肺静脉回流梗阻的情况。大多数情况下,TAPVC会导致婴儿或幼儿期死亡,TAPVC患者存活至成年的概率低于7%。这些病例的良好结果与无肺静脉阻塞、房间隔交通较大、肺血管阻力正常且肺动脉压正常或轻度升高、低度紫绀、心上型等共同因素相关。
#
TAPVC诊断[1]
经胸超声心动图检查是TAPVC的首选诊断手段,共同诊断特征包括扩张的右心腔、心内的右向左分流(通常位于心房水平)以及与左心房不相连的肺静脉共干。超声心动图对肺静脉的评估包括每条肺静脉的内径、走行、与肺静脉共干的连接情况以及与房间隔的相对位置关系。CTA能更直观地评价肺静脉的狭窄程度、异常走行、连接的部位及与左心房的关系,可排除其他心外大血管及气道畸形,有利于制定精准手术计划。MRA可作为TAPVC辅助诊断手段,其对心脏的解剖细节、血流信息和心脏功能评估效果良好,有助于排除其他心外大血管及气道畸形。心导管检查及造影目前应用较少,除非针对大龄儿童肺动脉压的评估或拟行介入干预。
#
TAPVC治疗[1]
TAPVC无自愈可能,据报道,未及时手术治疗,50%的TAPVC患儿在出生后3个月内死亡,80%的患儿1岁以内死亡,手术是目前唯一的治疗方法。因此,一经诊断即具备手术指证。体重<2.5 kg是手术死亡率增加和术后PVO再干预率的危险因素,且新生儿期手术是术后PVO的高危因素,故如不存在明显PVO和房水平梗阻、无明显临床症状及明显缺氧,可以考虑出生1个月以后手术。对于存在较为严重PVO的患儿,一经明确诊断应接受急诊或亚急诊手术。
对于合并功能性单心室的TAPVC患儿,手术时机尚无统一标准,需根据具体心脏畸形情况制定个体化治疗方案,一般情况下应于新生儿期或小婴儿期内尽早手术治疗。
TAPVC合并严重PVO需紧急处理,极端情况下如严重代谢紊乱或心源性休克等,患儿无急诊或亚急诊手术条件时,可应用ECMO支持过渡。一氧化氮吸入或应用前列腺素维持动脉导管开放对纠正低氧血症和改善严重酸中毒均无效。心上型TAPVC手术入路包括经左房顶入路(心上入路)、心左侧入路(斜窦入路)、心右侧入路和房间隔入路等,房间隔入路已很少应用。
参考文献:
[1]陈瑞,邢泉生,张浩,等.完全性肺静脉异位引流诊断及治疗中国专家共识.中国胸心血管外科临床杂志,2024,31(10).
图源:视频截图,本文为医谱学术原创,转载请标注来源
-END-
专业的心血管医生学术交流平台


版权及免责声明:
本网站所发表内容知识产权归属医谱平台、主办方以及原作者等相关权利人,未经许可,禁止进行复制、传播、展示、镜像、转载、摘编等。经授权使用,须注明来源,否则将追究其法律责任。有关作品内容、版权和其他问题请与本网联系

发表留言
暂无留言
输入您的留言参与专家互动