文献综述 | 经颅多普勒超声联合微泡检测:缺血性卒中后右向左分流的筛查与分级检测
前言
缺血性卒中是一种异质性疾病,其成因包括多种导致血管闭塞和组织梗死的机制。缺血性卒中的长期复发风险较高,而针对卒中发病机制的二级预防治疗可降低该风险。因此,每位卒中患者都必须进行病因学检查,以明确卒中机制,并确保采用针对该机制的特异性治疗,而非依赖于用于病因不明的缺血性卒中(即隐源性缺血性卒中)的通用治疗方案。得益于科学和诊断技术的进步,尤其是神经影像学领域的发展,过去几十年中隐源性缺血性卒中的比例已降至15%至30%。近年来,大规模研究表明,矛盾性栓塞是卒中的一个明确病因,其重要性远超以往认知。
矛盾性栓塞被定义为血栓从体循环静脉迁移至体循环动脉,绕过肺小动脉-毛细血管网络。这种现象可能导致卒中、心肌梗死或外周栓塞。矛盾性栓塞的发生需要原本相互独立的体循环静脉和动脉之间存在直接通路。
这种右向左分流(RLS)可能是心内分流,即通过卵圆孔未闭(PFO)或房间隔缺损;也可能是心外分流,较为罕见,如通过肺动静脉畸形(图1)。除了作为矛盾性栓子的通路外,卵圆孔未闭可能因心房间通道内或其附近血流缓慢或层流异常而形成血栓,进而导致卒中。但是,目前尚无确凿证据支持这一机制。
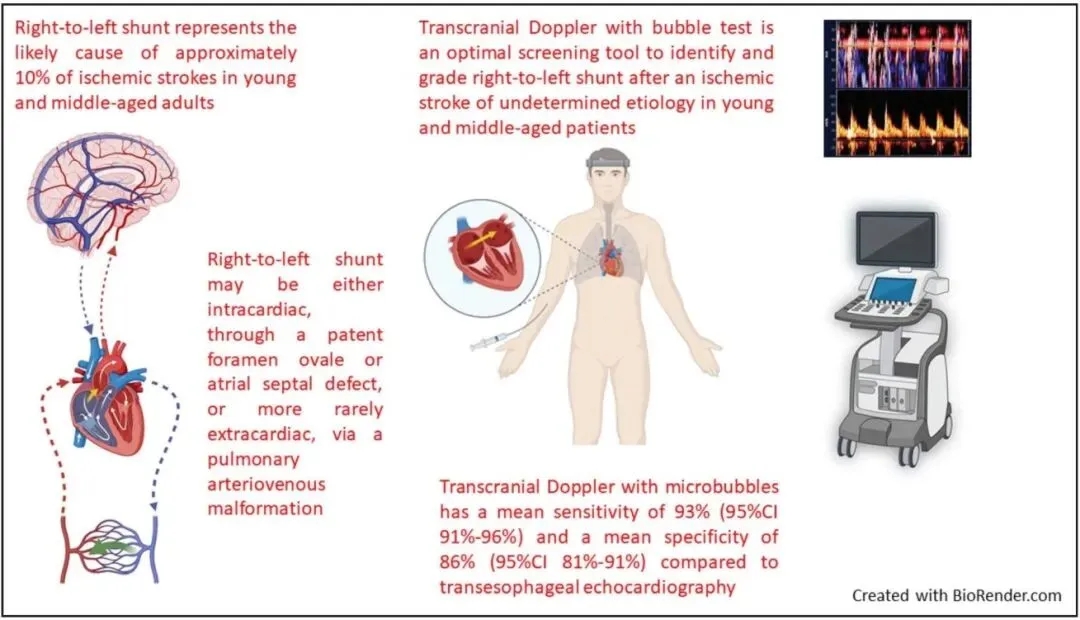
右向左分流(主要归因于卵圆孔未闭)估计是约5%的缺血性卒中以及10%的中青年缺血性卒中的病因。随机临床试验表明,对于经过选择、具有栓塞性卒中表型且合并高危卵圆孔未闭的中青年患者,经皮卵圆孔未闭封堵术在预防卒中复发方面优于单纯抗血小板治疗。卵圆孔未闭封堵术的获益适用于男性和女性,但男性的绝对风险降低点估计值高于女性,因此该获益是否对男女同等适用仍不明确。在一项针对因卵圆孔未闭相关脑血管事件接受封堵术的中青年患者的回顾性队列研究中,男性略占多数,男女比例为0.77:1。与男性相比,女性年龄更小,血管危险因素更少。尽管在卵圆孔未闭特征、手术细节和并发症、术后用药、残余分流率以及随访期间的卒中复发率方面无性别差异,但女性的缺血性卒中与短暂性脑缺血发作(TIA)复合终点发生率更高,出血并发症也更多。
卵圆孔未闭是一种常见且通常良性的表现,约四分之一的人群存在该情况。因此,准确识别可能具有致病性的卵圆孔未闭至关重要,这有助于筛选适合进行卵圆孔未闭封堵术的患者,以预防病因不明的缺血性卒中复发,同时避免潜在有害、不必要且昂贵的过度治疗。增加卵圆孔未闭与隐源性缺血性卒中存在病因关联可能性的特征包括:大型卵圆孔未闭、合并房间隔膨胀瘤、右心房压力升高的慢性或短暂性疾病(包括慢性右心房高压、瓦氏动作(VM)、阻塞性睡眠呼吸暂停相关的米勒动作)、存在静脉血栓形成或血栓形成倾向、神经影像学上典型的栓塞性卒中影像学表现,以及无动脉粥样硬化危险因素。矛盾性栓塞风险评分(RoPE评分)基于上述最后两项特征,有助于量化个体患者中卵圆孔未闭与卒中存在病因关联的可能性,但未考虑卵圆孔未闭和房间隔形态以及其他易感因素。
经胸超声心动图(TTE)和经食管超声心动图(TEE)联合发泡试验是识别卵圆孔未闭、评估其形态并排除其他潜在心源性栓子来源的合适检查方法。这些影像学检查能够提供有用信息,以筛选可能从进一步评估和潜在卵圆孔未闭封堵术(作为预防措施)中获益的高危卵圆孔未闭患者。然而,由于经胸超声心动图(cTTE)发泡试验的敏感性相对较低(30%至80%),它无法检测到相当数量的卵圆孔未闭,包括高危卵圆孔未闭。
经食管超声心动图(cTEE)目前被认为是评估房间隔形态、检测卵圆孔未闭或房间隔缺损以及评估其他潜在栓子来源(包括主动脉弓斑块和心脏瓣膜病变)的金标准。然而,作为一种相对有创的检查,经食管超声心动图在亚急性期通常不易实施。此外,多项研究表明,与经颅多普勒超声(cTCD)发泡试验相比,经食管超声心动图检测右向左分流的敏感性更低。
经颅多普勒超声联合发泡试验(cTCD)是一种无创、廉价、高敏感性和高特异性的右向左分流检测技术。尽管多项研究已证实其在检测右向左分流和评估分流程度方面的高准确性,但经颅多普勒超声联合发泡试验在当前临床实践中的应用仍不充分。因此,本研究旨在综述单独使用经颅多普勒超声+发泡试验(即“对比经颅多普勒超声”)或联合经胸超声心动图+发泡试验(即“对比经胸超声心动图”)/经食管超声心动图+发泡试验(即“对比经食道超声心动图”)检测和评估急性缺血性卒中后右向左分流的相关文献,提出标准化且严谨的对比经颅多普勒超声检查方案,并为中青年缺血性卒中患者制定特定的临床流程建议。
01
对比经颅多普勒超声检测右向左分流:与对比经胸超声心动图和对比经食管超声心动图的比较
经颅多普勒超声(TCD)联合微泡检测是一种高度准确的右向左分流检测工具。根据美国神经病学学会的研究,与对比经食管超声心动图相比,对比经颅多普勒超声的准确性可能因检测中心、检查方案和诊断标准的不同而有所差异,其敏感性为70%至100%,特异性>95%。一项针对27项前瞻性研究的系统综述(共纳入1968名患者,使用对比经颅多普勒超声与对比经食管超声心动图评估心内右向左分流)显示,对比经颅多普勒超声的敏感性为97%,特异性为93%。之前针对一系列隐源性急性缺血性卒中或高危(ABCD2评分≥4)短暂性脑缺血发作的中青年患者的研究发现,与当前公认的标准参考方法相比,对比经颅多普勒超声的敏感性和特异性均为100%。本文献综述选取了27篇原始文献,与当前公认的非手术金标准相比,对比经颅多普勒超声的平均敏感性为93%(95%置信区间:91%-96%),平均特异性为86%(95%置信区间:81%-91%),曲线下面积为95.8%。对比经颅多普勒超声、对比经胸超声心动图和对比经食管超声心动图检测心内右向左分流的主要特征如表1所示。
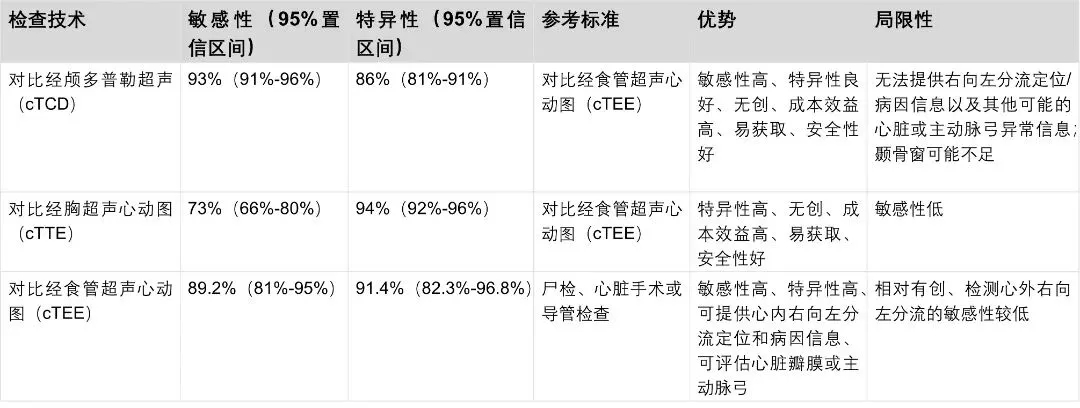
表1 对比经颅多普勒超声、对比经胸超声心动图和对比经食管超声心动图检测心内右向左分流的敏感性、特异性、优势和局限性
关于右向左分流最常见病因(即卵圆孔未闭)的诊断,对比经颅多普勒超声的特异性低于对比经食管超声心动图,因为它无法定位分流部位(心内与心外)。然而,多项将对比经食管超声心动图与尸检、心脏手术或导管检查结果进行比较的研究显示,经食管超声心动图的敏感性中等,虽然随着时间的推移其准确性可能有所提高。相反,多项研究表明,对比经颅多普勒超声检测总体右向左分流(包括由卵圆孔未闭引起的右向左分流)的敏感性甚至高于对比经食管超声心动图。因此,经食管超声心动图是否为右向左分流检测的真正非手术金标准仍存在疑问。例如,与导管检查的解剖学结果相比,经颅多普勒超声检测显著右向左分流的敏感性高于对比经食管超声心动图。对比经颅多普勒超声的敏感性高于对比经食管超声心动图,这可能至少部分归因于经食管超声心动图检查期间难以正确执行瓦氏动作。对比经颅多普勒超声检测到但对比经食管超声心动图呈假阴性的分流通常比两者一致检测到的分流更小。但是,Droste等人研究报道,9%的经对比经食管超声心动图证实无分流的患者实际上存在重度右向左分流。这些分流可能是心内分流或肺分流(与肺动静脉畸形相关),肺动静脉畸形较为罕见,且最常与遗传性出血性毛细血管扩张症相关。
此外,由于经食管超声心动图具有相对有创性,在亚急性期可能不易实施。因此,对比经颅多普勒超声是检测60岁以下隐源性缺血性卒中患者右向左分流的最佳筛查工具。此外,由于其优异的敏感性和高特异性,对比经颅多普勒超声还可用于检测经皮卵圆孔未闭封堵术后的残余右向左分流。
同样,经颅彩色多普勒超声(TCCD)联合微泡检测与对比经食管超声心动图相比,似乎也具有高敏感性和良好的特异性。然而,与对比经颅多普勒超声相比,对经颅彩色多普勒超声的系统研究较少。
02
对比经颅多普勒超声检查方案
根据美国神经病学学会的标准,对比增强经颅多普勒超声(cTCD)可为右向左分流(心内/心外)提供有用信息,其证据等级为A类II级。关于安全性,在7.5%的伴有卵圆孔未闭的有先兆偏头痛患者中,静脉注射微泡后观察到典型的偏头痛发作。尽管如此,一项针对508名亚急性期缺血性卒中患者的荟萃分析显示,对比经颅多普勒超声检查期间或之后的缺血性并发症发生率为0%。
微泡经颅多普勒超声检查必须按照严格标准化的流程进行:
-
患者应采取仰卧位或直立坐位,在右侧肘前静脉插入18号针头。关于体位,Lao等人发现,直立坐位时微泡检出率最高,这似乎可提高右向左分流分级的准确性,但不会影响对比经颅多普勒超声的总体敏感性。
-
微泡对比剂的制备方法为:取9ml 0.9%生理盐水和1ml空气,通过三通阀在两个注射器之间反复交换盐水/空气混合物,然后团注。在振荡盐水中加入少量(0.5ml)患者血液可提高该检查的敏感性。含有微泡的商用对比剂(如依诺维-300)虽能立即被肺部捕获,但优于振荡盐水。然而,由于标准检查的敏感性已较高、对比剂成本较高且存在潜在过敏反应风险,我们建议使用简单的混合盐水溶液。
-
应通过经颅多普勒超声监测至少一条大脑中动脉(MCA)的血流速度,探测深度范围约为50至60毫米。如果血流动力学参数受到影响,建议作为实用选择,探测对侧未受影响的动脉。临床中广泛应用的经颅彩色多普勒超声也可使用。然而,使用头架将每个探头固定在颞骨上进行双侧经颅多普勒超声记录优于单侧记录。
-
在单门控经颅多普勒超声中,微栓子信号(MES)表现为高信号短暂信号,在多普勒速度频谱内呈单向性。微栓子信号的持续时间取决于其通过多普勒取样容积的时间,通常<300毫秒。多普勒微栓子信号的振幅通常比背景血流信号至少高3分贝,且取决于单个微栓子的特征。高信号短暂信号伴有典型的突然、尖锐且持续时间短的声音。
-
如果可用,可使用双门控技术,即在每条大脑中动脉中依次放置两个取样容积,间距为1厘米,这有助于区分微栓子信号与伪影。
-
同时记录常规多普勒速度/频率频谱和沿换能器波束可选择深度范围内的多普勒功率M型,可提高对比经颅多普勒超声检测微栓子信号的敏感性和特异性。在功率M型经颅多普勒超声上,栓子表现为彩色明亮的栓子轨迹,穿过被探测动脉。当栓子朝向换能器移动时,可检测到明亮红色上行的栓子轨迹;相反,当栓子远离换能器移动时,会产生明亮蓝色下行信号。轨迹的斜率表示栓子速度,即深度随时间的变化。功率运动经颅多普勒超声提供多门控(即多深度)栓子检测,与频谱多普勒系统相比,栓子计数可增加2倍。
-
向肘前静脉注射振荡盐水后,应在注射开始后的40秒内计数微栓子信号数量。也可使用30秒的较短时间窗口以提高特异性。
-
第一次注射在正常呼吸状态下进行。如果在基础状态下大脑中动脉中微栓子信号检测极少或未检测到,则应在瓦氏动作下重复检查,两次注射间隔至少2分钟,以避免前一次注射的气泡再循环。
-
瓦氏动作应在对比剂注射开始后5秒启动。患者应根据检查者的指令开始瓦氏动作,总持续时间为10秒。瓦氏动作应在注射对比剂前进行训练。
-
为确保瓦氏动作期间足够且可重复的压力,患者应向连接至压力计的咬口吹气,直至达到40毫米汞柱的压力并维持10秒。或者,可通过多普勒频谱上平均血流速度降低35%来控制瓦氏动作的强度。如果未检测到微栓子信号,应在患者进行非校准瓦氏动作时额外注射对比剂。
-
如果瓦氏动作后未检测到微栓子信号,应至少重复一次瓦氏动作检查,间隔至少2分钟。
-
如果在仰卧位未检测到微栓子信号,可在直立坐位下(无瓦氏动作和有瓦氏动作)重复检查,这可提高右向左分流的检测率以及微栓子信号的总数。
-
操作人员应聆听每个软件记录的信号,在屏幕上观察每个信号,并进行离线评估。微栓子信号的数量应由同一操作人员在静息状态和瓦氏动作后进行在线和离线计数。
关于经颅彩色多普勒超声(TCCD)的使用,尽管许多医疗机构在筛查颅内狭窄闭塞性疾病或检测蛛网膜下腔出血后血管痉挛的诊断研究中更倾向于使用经颅彩色多普勒超声而非经颅多普勒超声(TCD),但经颅彩色多普勒超声换能器不允许同时进行双侧大脑中动脉监测,且经颅彩色多普勒超声的频谱显示选项无法提供用于栓子检测的自动分贝水平鉴别。使用经颅彩色多普勒超声时,需要进行单侧手持微泡检测,然后手动计数单条大脑中动脉在单一深度检测到的栓子数量,并乘以2,以应用为功率运动经颅多普勒超声双侧大脑中动脉监测制定的斯宾塞(Spencer)标准。
03
对比经颅多普勒超声对右向左分流的分级
分流的量化对于识别高危卵圆孔未闭至关重要,且可通过对比经颅多普勒超声轻松评估。事实上,与经食管超声心动图评估的卵圆孔未闭大小相比,对比经颅多普勒超声分级能够准确估计卵圆孔未闭大小。此外,在隐源性卒中患者中,对比经颅多普勒超声检测到的右向左分流严重程度与矛盾性栓塞风险评分(RoPE评分)呈正相关,这表明通过对比经颅多普勒超声进行分流分级可识别出卵圆孔未闭更可能具有致病性而非偶然性的患者。同样,对比经颅多普勒超声检测到的重度分流可预测高危卵圆孔未闭形态。
目前有两种用于检测和量化分流的分级系统:根据国际共识标准的4级视觉分类法和斯宾塞对数分级量表(6级)。
根据国际共识标准的半定量分类法基于气体对比剂注射期间大脑中动脉频谱内记录的微栓子信号数量,分为4类(表2)。多普勒频谱上未检测到微栓子信号时,检查结果为阴性;检查结果为阳性时,可分为轻度分流(1-10个微栓子信号)、中度分流(>10个微栓子信号)和重度分流(>10个微栓子信号且伴有“帘幕样”表现,即微栓子信号数量过多导致多普勒频谱无法区分)。由于国际共识标准是针对单侧监测制定的,因此当进行双侧监测时,区分I级和II级的微栓子信号数量临界值应从10改为20。
分级
标准
无分流
未检测到微栓子信号
I级
1-10个信号
II级
>10个信号但无帘幕样表现
III级
帘幕样表现
注:微栓子信号(MES)
表2 根据国际共识标准,对比经颅多普勒超声对右向左分流的4级视觉分类法
根据斯宾塞对数分级量表标准(表4),未检测到微栓子信号时检查结果为阴性;I级分流对应检测到1-10个微栓子信号,II级为11-30个微栓子信号,III级为31-100个微栓子信号,IV级为101-300个微栓子信号,V级为>300个微栓子信号。斯宾塞标准是针对双侧监测制定的,微栓子信号通过功率M型经颅多普勒超声在多个连续门控中检测。
分级
标准
0级
未检测到微栓子信号
I级
1-10个信号
II级
11-30个信号
III级
31-100个信号
IV级
101-300个信号
V级
>300个信号
注:微栓子信号(MES)
因此,根据国际共识标准,经颅多普勒超声检测到即使仅1个空气微泡,也表明存在功能性右向左分流;而斯宾塞对数分级量表提供了更多的右向左分流分级,以评估分流传导性。斯宾塞对数分级量表特别有助于区分轻度右向左分流与重度(III级及以上)右向左分流,后者更适合进行导管检查和封堵术。
两种分级系统在检测任何右向左分流方面的一致性为100%,但斯宾塞分级量表在检测重度分流方面更具特异性。事实上,在一项将两种量表与经食管超声心动图进行比较的研究中,与国际共识标准相比,斯宾塞III-V级标准在检测重度功能性右向左分流方面具有更高的阳性预测值,这可将经颅多普勒超声对重度右向左分流的过度诊断减少一半。分流可能在静息状态下即存在,或仅在瓦氏动作期间或之后被检测到,应根据微栓子信号总数报告最高分级,并注明分流分级是否随瓦氏动作而增加。
然而,由于5%至37%的受试者存在颞骨窗不足的情况,大脑中动脉并不总是能检测到稳定且高质量的血流信号。这一比例在老年患者和女性患者中更高,而在中青年卒中患者群体中可能较低,且还取决于超声医师的经验。如果颞骨窗不足,检查者可通过监测椎基底动脉循环进行对比经颅多普勒超声检查。事实上,多项研究表明,与标准大脑中动脉记录检查相比,通过椎基底动脉记录的对比经颅多普勒超声具有高特异性(96%-100%)和敏感性(84%-100%),在中度和重度分流患者中的敏感性甚至更高。同样,Duan等人发现,与经典大脑中动脉监测相比,经眶多普勒超声联合颈动脉虹吸部监测检测右向左分流的敏感性为97%,特异性为95%。
值得注意的是,在那些证实卵圆孔未闭封堵术对病因不明的急性缺血性卒中且合并高危卵圆孔未闭的选定患者有益的随机临床试验中,对比经颅多普勒超声并未用于患者筛选,卵圆孔未闭的存在和分级通过经食管超声心动图或经胸超声心动图联合振荡盐水进行评估。重度分流的定义为:右心房显影后3个心动周期内左心房出现>30个或25个微泡,或卵圆孔未闭大小>3毫米。然而,进一步的研究表明,联合瓦氏动作的对比经颅多普勒超声是筛选高危卵圆孔未闭的良好工具,因为瓦氏动作后的显著分流对检测高危卵圆孔未闭的预测价值更高(曲线下面积:0.876[95%置信区间:0.843-0.905]),相比之下,静息状态下的分流预测价值较低(曲线下面积:0.718[95%置信区间:0.674-0.759];两个曲线下面积之间的差异P<0.0001)。
04
60岁及以下急性缺血性卒中患者的病因学检查:临床流程建议
对于中青年急性缺血性卒中患者,病因学检查始于急性期,包括病史采集和体格检查、脑实质和血管成像(大脑和颈部动脉以及主动脉弓显影)、实验室检查和12导联心电图,随后通常通过经胸超声心动图和至少24小时心电图监测积极寻找高危心源性栓子来源(图2)。
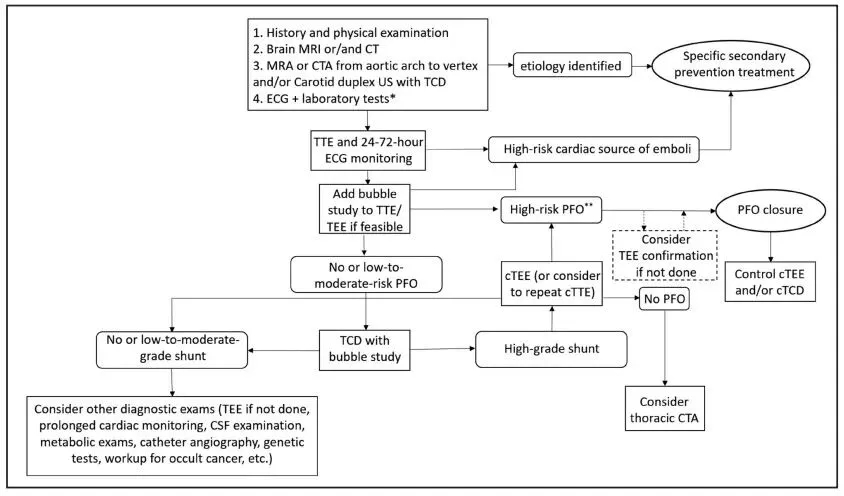
图2 ≤60 岁急性缺血性卒中患者的病因学检查:临床流程建议
注:活化部分凝血活酶时间(aPTT);脑脊液(CSF);计算机断层扫描(CT);计算机断层扫描血管造影(CTA);对比经食管超声心动图(cTEE);对比经胸超声心动图(cTTE);国际标准化比值(INR);磁共振血管造影(MRA);磁共振成像(MRI);卵圆孔未闭(PFO);经食管超声心动图(TEE);经胸超声心动图(TTE);经颅多普勒超声(TCD);超声(US)。*实验室检查包括全血细胞计数、电解质、凝血功能(活化部分凝血活酶时间、国际标准化比值)、肾功能(肌酐、估算肾小球滤过率)、随机血糖、肌钙蛋白,必要时还包括自身免疫性疾病评估、动脉炎评估、同型半胱氨酸水平检测、凝血功能障碍评估、血栓形成倾向筛查和基因检测。**导致重度分流的卵圆孔未闭(即≥30个微泡)或合并房间隔瘤的任何大小的卵圆孔未闭。
如果经过这些初步检查后病因仍不明确,建议在可行的情况下进行经食管超声心动图检查,以排除其他心源性栓子来源(如主动脉弓斑块或瓣膜病变),并通过微泡试验寻找卵圆孔未闭。如果对比经食管超声心动图不可行或无法立即进行,建议在首次经胸超声心动图检查时通过注射微泡完善标准经胸超声心动图检查,以寻找卵圆孔未闭并评估其分级。如果该检查结果不确定或显示无卵圆孔未闭或低至中度风险卵圆孔未闭(即<30个微泡且无房间隔膨胀瘤),建议进行微泡经颅多普勒超声检查,其敏感性高于对比经胸超声心动图和对比经食管超声心动图。但是,由于其特异性相对较低,如果对比经颅多普勒超声显示重度分流,应进行对比经食管超声心动图检查或至少重复对比经胸超声心动图检查,以确认右向左分流的心脏定位。对于60岁及以下、病因学检查结果为阴性、血管危险因素较少且具有栓塞性卒中影像学表现的急性缺血性卒中患者,若证实存在高危卵圆孔未闭,则该卵圆孔未闭可能具有致病性,应通过经皮封堵术进行治疗。血管内手术后,应重复对比经颅多普勒超声检查以评估手术效果。事实上,手术或血管内介入治疗后微栓子信号的消失或减少表明治疗成功。
然而,如果对比经食管超声心动图显示延迟分流但无卵圆孔未闭证据,应通过胸部计算机断层扫描血管造影(CTA)寻找肺动静脉畸形。事实上,肺内分流是缺血性卒中的一个潜在未被识别的病因。此外,缺血性卒中可能偶尔提示遗传性出血性毛细血管扩张症。
在最近发表的一项前瞻性临床试验中,针对129名疑似栓塞性脑血管缺血事件患者,比较了机器人辅助经颅多普勒超声联合微泡试验与对比经胸超声心动图对右向左分流的诊断效果。结果显示,机器人辅助经颅多普勒超声安全性良好,无经颅多普勒超声检查经验的卫生专业人员也易于操作,且诊断右向左分流的可能性约为经胸超声心动图的3倍。事实上,经胸超声心动图完全漏诊或低估了三分之二的由机器人辅助经颅多普勒超声诊断的重度分流。
总结
对比经颅多普勒超声在急性缺血性卒中管理中的临床应用是一种理想的辅助工具,有助于识别和分级右向左分流,尤其是在卵圆孔未闭相关情况下。由于对比经颅多普勒超声具有高度准确性、无创性、成本效益高、易获取性和安全性等优点,它是右向左分流检测的理想筛查工具,可用于筛选能从经食管超声心动图检查中获得最大获益且在超声心动图确认分流定位后可能适合进行卵圆孔未闭封堵术的患者。如果检测结果为阳性,必须进行经食管超声心动图检查(或至少经胸超声心动图检查),以确认分流的心脏水平定位(考虑到罕见的肺动静脉瘘病例),评估分流是否由卵圆孔未闭或其他房间隔缺损引起,并检测常见的合并症(如房间隔瘤)。通过提供与缺血性脑血管事件潜在根本原因相关的附加信息(不仅检测卵圆孔未闭,还可检测肺动静脉瘘)、指导治疗决策并评估治疗效果,对比经颅多普勒超声检查为病因不明的中青年缺血性卒中患者的综合管理做出了重要贡献,并可能有助于降低脑血管事件的复发风险。
参考文献:
Palazzo P, Heldner MR, Nasr N, Alexandrov AV. Transcranial Doppler With Microbubbles: Screening Test to Detect and Grade Right-to-Left Shunt After an Ischemic Stroke: A Literature Review. Stroke.2024;55(12):2932-2941.
· END ·
专业的心血管医生学术交流平台


版权及免责声明:
本网站所发表内容知识产权归属医谱平台、主办方以及原作者等相关权利人,未经许可,禁止进行复制、传播、展示、镜像、转载、摘编等。经授权使用,须注明来源,否则将追究其法律责任。有关作品内容、版权和其他问题请与本网联系

发表留言
暂无留言
输入您的留言参与专家互动