病例分享丨天坛医院神经重症医学科教学查房
近日,首都医科大学附属北京天坛医院神经重症医学科教学查房分享了一例脑梗死血管再通术后谵妄病例,经仔细分析病情并结合病史,考虑患者为酒精+尼古丁戒断综合征,给予相应治疗后患者未再出现躁动及谵妄,意识状态及神经系统功能逐渐好转。聂曦明教授根据该病例提出:临床中一定要重视术后或卒中后谵妄的识别与诊断,尽早启动防治谵妄的综合管理,因为谵妄的处理不当会影响患者最后转归。本次教学查房得到了杨中华教授的指导,并针对该病例做了总结。
-
50岁男性,醒后言语不利8小时(最后正常为11小时前),加重伴右肢无力1小时。
-
高血压病史15年,痛风病史10余年,否认冠心病、糖尿病、脑血管疾病等其他病史。
-
吸烟史30年,每日2包。饮酒史30年,每日2两至半斤白酒。
-
NIHSS评分17分(提问2+指令2+语言3+面瘫2+右上4+右下4)。
-
外院CT:诊断脑梗死?(未见胶片或报告)。
-
来急诊后患者肢体无力进行性加重,烦躁不安,进入卒中绿色通道。
-
头CT:左侧基底节、放射冠、左颞叶梗死灶。
-
CTA:左侧大脑中动脉起始处闭塞,远端侧支循环形成。
-
CTP:左额颞顶岛叶、基底节低灌注,CBF<30%,体积47ml,Tmax>6.0s,体积240ml。
发病17小时股动脉穿刺成功,DSA提示左侧M1闭塞,全麻下予支架联合抽吸取栓2次,局部残余狭窄50%,术中推注替罗非班10ml、术后替罗非班持续泵入6ml/h,mTICI 3级。
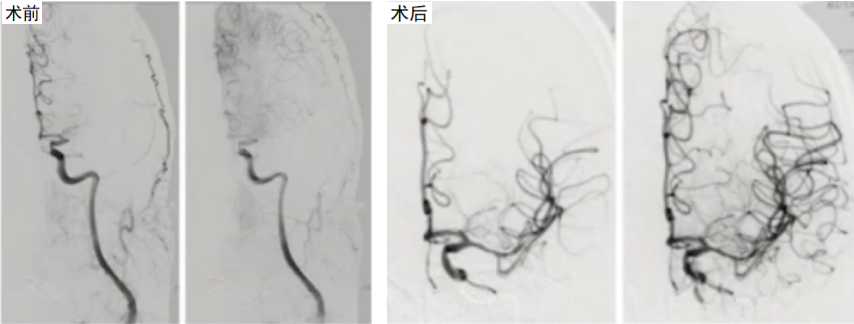
穿刺-再通时间:1小时。麻醉未醒、带经口气管插管收入NICU。
-
抗血小板治疗:病因考虑动脉粥样硬化、残余狭窄、内皮损伤。术后替罗非班0.1μg/(kg·min)持续泵入。
-
控制收缩压:140-160mmHg。
-
阿托伐他汀钙40mg以及神经保护、水化治疗。
-
抗感染治疗。
术后2小时患者逐步苏醒后开始出现躁动不安,难以约束,心率增快,血压增高,并进行性加重。术后谵妄!值班医生给予大剂量镇痛治疗效果欠佳。
1.谵妄的定义与分型
定义:谵妄是一种以注意力、意识和认知的急性改变为特征的综合征,并不能用先前存在的神经认知障碍解释。其产生和发展是全身疾病与脑功能共同作用的结果,是多种病理生理改变过程的临床综合征。
分型:谵妄是意识障碍的一种亚型,是脑功能异常的表现。根据临床表现,谵妄可分为三种类型:活动亢进型、活动抑制型、混合型。
2.谵妄的诊断
急性意识改变和注意力受损是诊断谵妄的必要条件。
谵妄的诊断有各种诊断标准,目前比较公认是DSM-5,即参照精神疾病诊断与统计手册第5版,本标准描述较详细,但不足是很难用其去量化疾病。其他较常用的标准包括CAM、CAM-ICU,护理常用ICDSC诊断标准。
-
精神疾病诊断与统计手册第5版(DSM-5)
-
中国精神障碍分类与诊断标准第3版(CCMD-3)
-
国际疾病分类第10版(ICD-10)
-
意识模糊评估法(CAM)
-
ICU患者意识模糊评估法(CAM-ICU)
-
重症监护谵妄筛查量表(ICDSC)诊断标准
A.注意(即指向、聚焦、维持和转移注意的能力减弱)和意识(对环境的定向减弱)障碍。
B.该障碍在较短时间内发生(通常为数小时或数天),表现为与基线注意和意识相比的变化,以及在一天的病程中严重程度的波动。
C.额外的认知障碍(例如,记忆力缺陷、定向障碍、语言视觉空间能力或知觉障碍)。
D.诊断标准A和C中的障碍不能用其他已患的、已经确立的,或正在进行的神经认知障碍来更好地解释,也不是出现在觉醒水平严重降低的背景下,如昏迷。
E.病史、体格检查或实验室发现的证据表明,该障碍是其他躯体疾病,物质中毒或戒断(即由于滥用的毒品或毒物),或接触毒素,或多种病因的直接生理学结果。
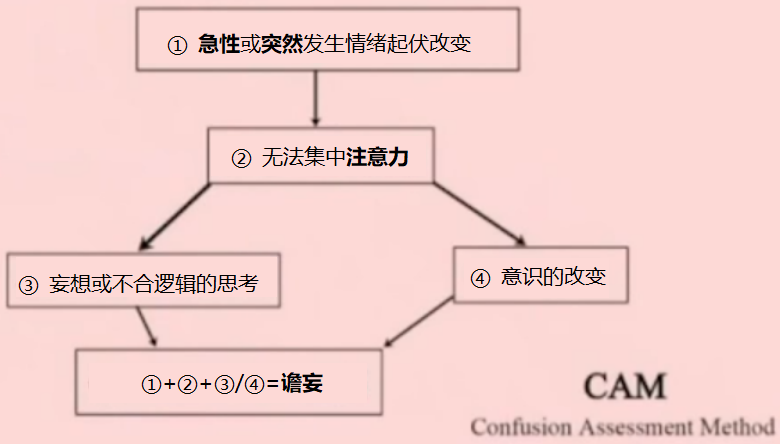
特征:①精神状态急性改变或波动;②注意力障碍;③意识水平改变;④思维混乱。
谵妄诊断:特征①+②+(特征③/④)阳性=CAM-ICU阳性
谵妄的人群发病率:住院患者谵妄发生率为23%-25%;ICU中非机械通气患者谵妄发生率31%;ICU机械通气患者谵妄发生率50%-70%;卒中后谵妄发生率为25%-66%。
谵妄的发病机制:脑的能量代谢异常;全身炎性反应;缺氧;血流、灌注受损;代谢紊乱。
患者术后24小时复查多模CT显示病变较局限,并没有进一步扩展,血管再通较成功,需要考虑的是病变累及颞叶,有可能会引起一些精神心理问题。回顾病史,患者每天饮酒、吸烟均过量,考虑酒精+尼古丁戒断综合征。其他因素考虑感染、疼痛。
3.术后谵妄的治疗
处理谵妄的重点是去除诱因,纠正病因,对症处理。推荐谵妄的治疗为综合性治疗,没有任何单一药物可以预防或纠正谵妄。目前研究氟哌啶醇、右美托嘧啶、苯二氮䓬类药物等均未证实可预防或治疗谵妄。目前比较推崇的是对于术后谵妄的综合管理。
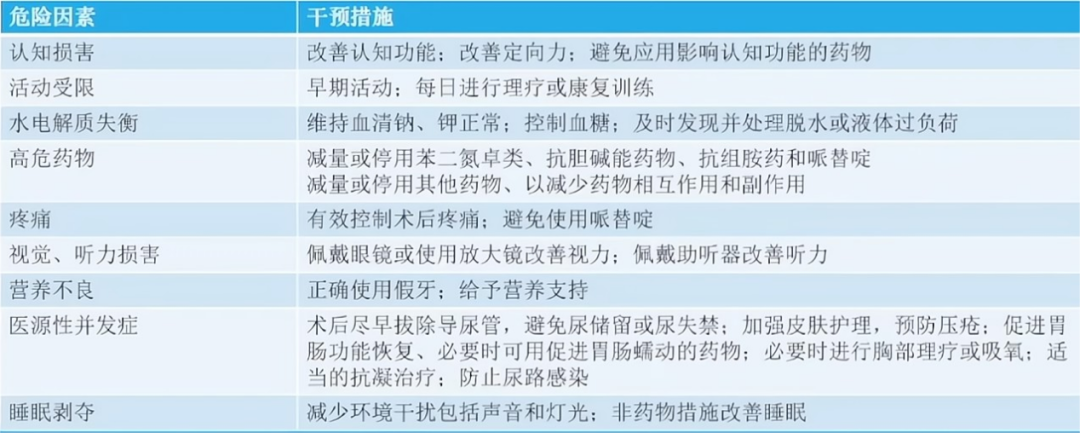
表 术后谵妄的综合管理
谵妄识别与诊治的新思路——基于智能监护的实时预警与镇静管理
前瞻性纳入140例ICU患者的心电图信息以及连续监测心率的数据以及临床信息。并将收集临床信息运用多种机器学习技术进行模型分析,该研究最终发现采用基于基函数的SVM能获得最好的甄别效果,并优于以往传统评估手段。采用新型谵妄预测模型能够自动化识别谵妄的发生,并具有较好的准确性。
酒精戒断综合征的诊断标准:患者在停止饮酒或骤然减少饮酒量后必须出现以下症状中的至少2项:自主神经活性增强(焦虑、心动过速),手抖,失眠,恶心或呕吐,短暂的幻视、幻嗅、幻听或错觉,精神运动性激越,焦虑,强直阵挛性惊厥发作(DSM-IV诊断标准)。尽管大多时候AWS症状轻微,呈病程自限性,但严重者也可出现惊厥发作和震颤性谵妄,甚至危及生命。
可在末次饮酒后6小时左右出现,也可在36-48小时出现,谵妄平均持续3-4天,但也有报告谵妄可持续长至2周。
危险因素:年龄超过30;共患其他疾病;每天酒精摄入量大于50-80克超过一周。
一线治疗:苯二氮䓬类药(BZD)是目前公认最有效、最安全的药物。
二线治疗:抗惊厥药、抗精神病药、巴氯芬及β受体阻滞剂、维生素B1以及抗高血压药。
尼古丁戒断综合征的诊断标准(DSM-Ⅳ):愤怒、易怒、沮丧、焦虑、烦躁不安、注意力不集中、不耐烦、睡眠分裂、失眠、烦躁不安、体重增加和迟缓。
开始于戒断后1-2天,戒断综合征在第一周内达到高峰,并在接下来的2-4周内消退或持续更长时间。尼古丁戒断已被确定为躁动和谵妄的危险因素之一。当前吸烟史与躁动和相关不良事件的频率增加有关,如意外拔管和导管,需要补充剂量的镇静剂、镇痛药和抗精神病药,以及需要身体约束以防止自我伤害。
尼古丁替代疗法可能是首选治疗NRT。有希望的治疗(目前效果均欠佳)——安非他酮和伐尼克兰:可调节戒断症状;肾上腺素能受体激动剂,右美托咪定和可乐定:减轻症状。
1.患者术后谵妄处理
患者病程中仍有躁动、谵妄,约束状态下仍频繁尝试坐起,结合患者既往长期大量饮酒史,考虑存在酒精戒断反应,先后给予氢吗啡酮镇痛、奥氮平、奥沙西泮镇静,并同时补充B族维生素,逐渐停用静脉镇静镇痛药物。
约入院2周后患者精神状态逐渐好转,未再出现躁动及谵妄,意识状态及神经系统功能逐渐好转。
2.转归
-
发病17天患者好转出院,出院时已拔除胃管及尿管,自主经口进食顺利、二便正常。
-
出院时查体:生命体征平稳,神清,对答切题,听理解力正常,声音略有嘶哑,双侧瞳孔等大等圆,直径2.5mm,对光反射灵敏,双眼球各向运动自如,双侧鼻唇沟对称,左侧肢体及右下肢肌力5级,右上肢近端肌力5级、远端肌力5-级,共济运动及感觉检查未见明显异常,右侧病理征阳性。
-
出院NIHSS:0分。
-
3个月后返院复诊,mRS 0分。
ICU患者的整个管理过程非常复杂,会碰到各种各样的并发症和问题,针对这个病例最主要的就是取栓治疗。回顾取栓时间,2015年建议是6小时之内取栓治疗,延长治疗时间窗一直是神经科医生努力的方向,后续针对扩大取栓时间窗也有了相关研究,包括DAWN研究和DEFUSE 3研究。
杨教授提到,一个新的治疗方案或者研究,它的热度大概在十年左右,从2015年至今已经过去八年时间,相信未来两年还是会有一些进展,可能就是再扩大时间窗,把取栓时间扩大到24小时后。去年发表的两个大规模回顾性研究发现:超24小时的时间窗取栓治疗,患者有可能是获益的。

医谱app
扫码或者点击图片下载
微信公众号
扫码或点击图片关注
版权及免责声明:
本网站所发表内容知识产权归属医谱平台、主办方以及原作者等相关权利人,未经许可,禁止进行复制、传播、展示、镜像、上载、下载、转载、摘编等。经授权使用,须注明来源,否则将追究其法律责任。有关作品内容、版权和其他问题请与本网联系。



发表留言
暂无留言
输入您的留言参与专家互动