学术分享丨杨中华教授:缺血性脑血管病抗血小板治疗新进展
首都医科大学附属北京天坛医院杨中华教授结合近3年临床经验,以“缺血性脑血管病抗血小板治疗新进展”为题进行学术授课。杨教授说虽然这方面研究有些老生常谈,但在很大程度上对于指导临床工作还是有积极意义的,值得我们温故而知新。

01 围再通治疗期的抗血小板治疗
有些医学中心认为双联抗血小板治疗(DAPP)目前不是溶栓的禁忌证。针对溶栓之前的预治疗,即溶栓之前先进性双抗,再进行溶栓是否能够获益?以前的研究和meta分析结果是相互矛盾的,对此,2020年《Neurology》一篇META分析文章旨在合理评估静脉溶栓前双抗预治疗的安全性和有效性。该META分析文章共纳入9项研究,共66675例患者。
研究结果中可以看出,9项研究中出血虽然有增加,但没有达到显著性差异;对于神经功能恢复,没有得到有效的改善。最终结果是调整后双抗预治疗未增加症状性ICH,但是也没有改善预后。
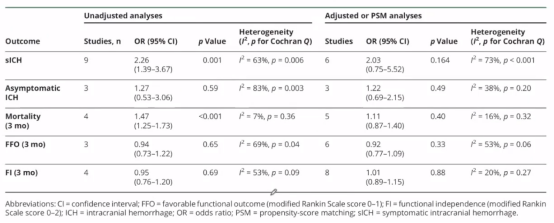
另一项研究是2022年《Lancet》中关于MR CLEAN-MED试验(RCT)取栓术中给予阿司匹林或肝素的有效性和安全性。血管内卒中治疗期间经常使用阿司匹林和普通肝素来改善再灌注和预后。然而,抗血栓药对该适应证的影响和风险尚不清楚。本研究旨在评估在缺血性卒中患者血管内治疗期间静脉注射阿司匹林和普通肝素,在股动脉穿刺后立即或者rPA结束后(已穿刺)开始,随机推注300mg或不推注,并按照1:1:1的比例随机接受三种不同剂量的静脉普通肝素持续6h,主要结局是90天时mRS,主要安全性结局为sICH。
研究发现,接受阿司匹林治疗的患者发生症状性颅内出血的风险高于未接受阿司匹林治疗的患者(14%vs7%;调整后 OR 1.95[95%CI 1.13-3.35]),以及接受普通肝素治疗患者发生症状性颅内出血的风险高于未接受普通肝素治疗的患者(13%vs7%;1.98[1.14-3.46])。因此得出结论,取栓术中静脉给予阿司匹林和肝素均不能改善结局,并且会增加sICH的风险。
此外,2021年《AJNR Am J Neuroradiol》发布了多中心登记研究静脉溶栓后取栓术中使用替罗非班的安全性的研究。对于EVT患者中29%未达到成功再灌注(mTICI ≥2b),考虑EVT期间内皮细胞损伤-血小板活化-再闭塞,球囊血管成形术、支架置入等不良影响,本研究采用多中心登记研究的数据,评估桥接患者取栓术中动脉内替罗非班的安全和有效性,安全性方面是2型ICH和/或SAH、IVH和3个月死亡,有效性方面是成功再灌注率、术后再闭塞和3个月mRS 0-2。
最终结果发现,成功再灌注率,三个月功能结局和死亡,以及出血风险两组均无显著学差异,再闭塞率未使用替罗非班患者4.4%,使用患者2.9%,接近显著学差异。最终证实静脉tPA后取栓期间动脉内替罗非班未改善结局,但是安全的。
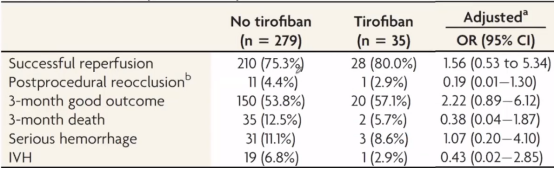
杨教授解释说,根据自己的临床经验,很多患者都会在取栓后使用替罗非班,主要针对于30次以上多次取栓,或者残留有颅内血管狭窄,或血管内有支架的患者,整体来说还是比较安全的。
02 血小板功能检测和基因检测
在《CHANCE 2》研究之前,关于基因指导的抗血小板治疗相关证据主要来自于心血管科室。2020年《JAMA》的研究中关于ACS-PCI或稳定性冠心病基因指导口服氯吡格雷/替格瑞洛文章,是基于缺乏基因检测指导选择P2Y12抑制剂的证据产生的研究,其中TAILOR PCI是国际、多中心、RCT试验,共纳入5302例ACS-PCI或稳定性冠心病者,基因指导组LoFA者替格瑞洛,非LoFA氯吡格雷常规治疗组给予氯吡格雷,12个月后送检基因型,主要终点是12m时心血管死亡、CI、卒中、支架内血栓形成、和严重复发性缺血事件。
研究中看到阳性结果,在所有随机的患者中基因-指导组2641例患者中4.4%发生了主要终点事件,常规治疗组2635例患者中5.3%发生了主要终点事件(HR ,0.84[95% CI,0.65-1.07];P=0.16)。得出结论:ASC-PCI或稳定性冠心病,LoFA者基因-指导选择口服P2Y12抑制剂降低主要终点(P=0.06)。
2021年《Lancet》杂志发表了的一篇系统性综述,关于PCI患者血小板功能检测和基因检测指导抗血小板方案的文章,研究阿司匹林+P2Y12抑制剂预防PCI血栓并发症,以及氯吡格雷药效学的变异性和部分患者HPR,研究中氯吡格雷HPR或CYP2C19 LoFA需要调整方案,而普拉格雷和替格瑞洛疗效更强不受CYP2C19影响,双倍剂量氯吡格雷或西洛他唑辅助是可选方案,本系统综述PCI患者指导抗板策略的安全和有效性,研究共纳入11项RCT和3项观察研究,涉及20743名患者。
总体结果可以看到,升阶梯方案(即从氯吡格雷转换为普拉格雷或替格瑞洛)与缺血事件的显著减少相关,而没有降低安全性;降阶梯(即从普拉格雷或替格瑞洛更换为氯吡格雷)与出血的显著减少相关,而没有降低有效性。得出结论,指导性抗血小板策略提高了综合疗效和个体疗效,具有良好的安全性和有效性。
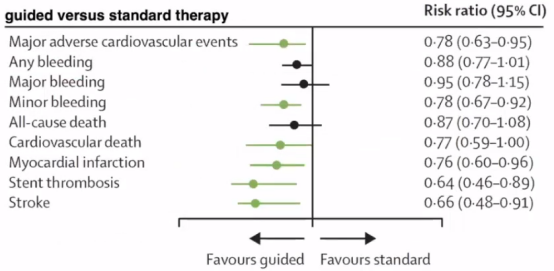
从心血管科PCI的研究中可以看出基因指导和功能监测还是有意义的。
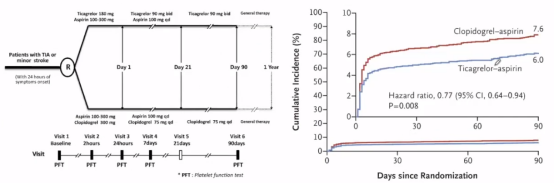
在2021年《N Engl J Med》杂志关于CHANCE-2 CYP2C19 LoFA的阿司匹林联合替格瑞洛的研究中,提到氯吡格雷需要肝细胞色素p450转化为活性代谢产物,而替格瑞洛直接阻断血小板P2Y12受体不需要代谢活化,其中CHANCE-2为多中心,双盲,RCT试验,纳入CYP2C19 LoFA的急性非致残卒中或高风险TIA,分别为NIHSS≤3和ABCD2评分≥4分,发病24h内随机阿司匹林(21d)+替格瑞洛或氯吡格雷,主要疗效结局为90天新发卒中。
研究发现中-严重出血发生率分别为:替格瑞洛组9例(0.3%)和氯吡格雷组11例(0.3%),因此得出结论CYP2C19 LoFA患者替格瑞洛+阿司匹林优于氯吡格雷+阿司匹林,且安全性比较高。
03 NIHSS≤5分或TIA的双抗治疗
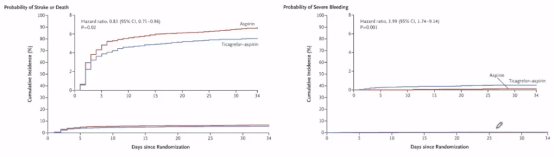
2020年《NEJM》一篇关于THALES试验替格瑞洛联合阿司匹林对轻-中卒中或TIA的研究,该研究提到替格瑞洛直接作用的抗血小板药物,具有可逆性。THALES作为国际多中心双盲RCT试验,对发病24h内≥40岁NIHSS≤5急性非心源卒中或高风险TIA(ABCD2≥6)或颅内外狭窄(50%)患者,行替格瑞洛180mg负荷,随后90mg q12h,以及ASA负荷300-325mg,随后75-100mg共30天,主要复合终点为30天内卒中或死亡。
最终,THALES试验得出联合治疗降低了卒中或死亡风险,以及跟CHANCE研究非常重要的不同点即增加了严重出血的风险。
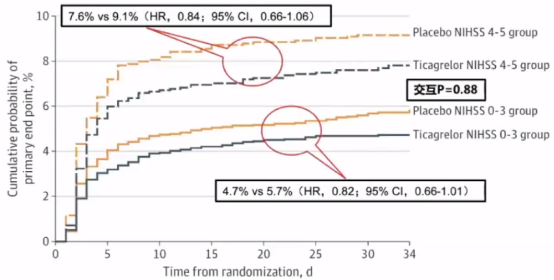
此外,THALES亚组分析NIHSS评分4和5分患者双抗治疗的证据,既往CHANCE和POINT试验评价过AISNIHSS≤3或TIA,THALES评估了NIHSS≤5的AIS或TIA,但NIHSS4-5分者DAPT的脑出血风险可能更高,本次替格瑞洛+阿司匹林对NIHSS4-5的疗效,主要终点为30天内卒中或死亡的时间,主要安全性结局是严重出血的时间,总共中度卒中患者3312例,轻型卒中6671例。
研究发现中度卒中患者中,替卡格雷组8例患者(05%)发生严重出血,安慰剂组有4例患者(0.2%)发生严重出血;而轻度卒中患者分别为16名患者(0.5%)和3名患者(0.1%)(交互P=0.26)。得出结论中度和轻度卒中使用替格瑞洛联合阿司匹林的获益和安全性是一致的。
2019年《Circulation》杂志关于POINT试验中小卒中或TIA 双抗治疗的最佳持续时间研究中,指出氯吡格雷/阿司匹林降低缺血,增加大出血风险,在CHANCE时间过程分析发现前两周内双抗获益>风险,而POINT试验是国际、双盲、RCT的试验(双抗90天),主要终点并不满意,推测双抗获益随时间不同而不同,故POINT试验二次分析评价了双抗的获益和风险时间过程,主要复合有效性终点,包括IS、MI或缺血性血管性死亡,主要安全性结局为大出血。
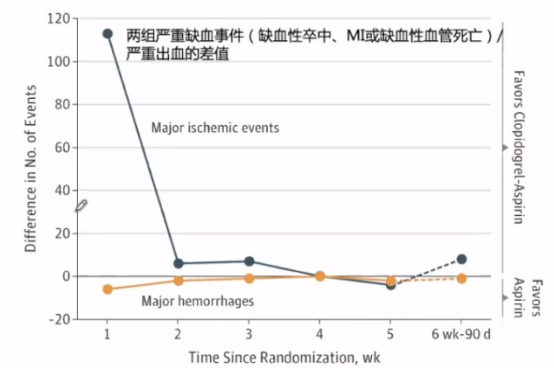
对比POINT试验时间过程分析发现,采用基于模型的分析方法,严重缺血事件的最佳转折点为21天。模型显示延迟到症状发作3天,氯吡格雷联合阿司匹林仍能获益。即POINT试验显示双抗的获益主要发生在前21天,CHANCE试验双抗最佳持续时间为10-14天。
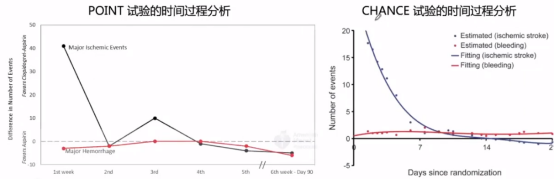
在对POINT和CHANCE研究试验的个体化数据进行了汇总分析,共10051例患者,其中双抗组5016例,对照组5035例,平均年龄63.2岁,仍然可以发现这两项研究双抗获益时间在前21天。但是事后分析的这一结果不能作为证据,只能证明发生的这一现象。
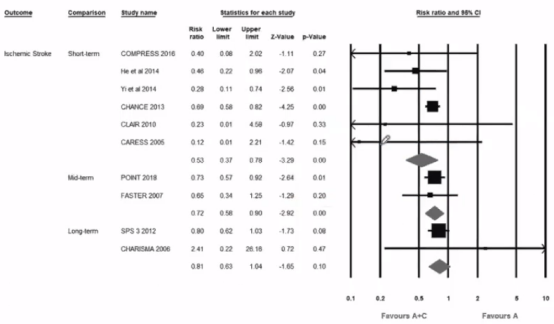
在2019年的《Stroke》杂志一篇文章在对10项试验的Meta分析后,显示短期(<1个月)双抗对急性缺血性卒中或TIA 更加有效。该研究纳入了10项TIA或缺血性卒中患者,比较A+C vs阿司匹林的RCT试验(共15434例患者)。主要有效性终点为复发性缺血性卒中,主要安全性终点为大出血。二级预后指标为严重不良心血管事件(包括卒中、心梗和心血管死亡)和全因死亡。按照短期(≤1个月)、中期(≤3个月)和长期(>3个月) A+C进行分层分析。
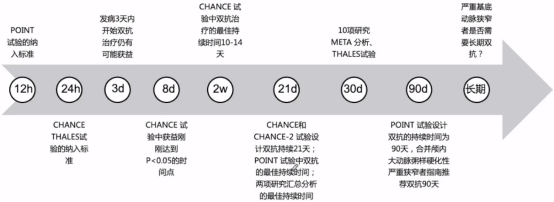
综上所述,可以看到CHANCE研究、POINT研究、THALES研究、CHANCE-2研究和Meta分析的时间过程。
04 西洛他唑的价值
西洛他唑最早可以追朔到下肢动脉粥样硬化的患者临床应用中,它有不同于阿司匹林的药理作用,除了相似的抗血小板作用外,它还有扩血管和内皮保护作用。此外,从出血风险上考虑,它相较阿司匹林安全性更高。
2019年《Lancet Neurol》杂志的一篇文章,研究了长期双抗(以西洛他唑为基础的双抗)对高风险卒中二级预防的意义。该研究发现RCT显示西洛他唑出血并发症低,仅为阿司匹林一半,推测联合西洛他唑抗血小板治疗不增加出血风险。研究中CSPS.com是多中心、开放标签、随机对照试验,对前8-180天内MRI诊断为非心源性高危缺血性卒中患者,单一治疗组采用A-81或100mg,或C-50mg或100mg,双抗治疗组采用西洛他唑100mg2次/d,联合A或C,研究主要有效性终点为症状性缺血性卒中的首次复发率。
研究中将高危缺血性卒中定义为,符合以下至少一项高卒中复发风险的标准:颅内大动脉(直到A2 M2 P2段)狭窄≥50%;颅外动脉(颈动脉、ICA、VA、头臂动脉或锁骨下动脉)狭窄≥50%;ESRS评分和Fukuaka卒中风险评分≥2,包括年龄≥65岁,高血压,糖尿病、慢性肾病,外周动脉病,既往缺血性卒中病史,缺血性心脏病病史,抽烟。治疗持续6个月或以上,最长35年。平均随机的时间,27天和25天。最终得出结论,持续>6个月的西洛他唑联合A或C降低缺血性卒中复发率,未增加严重或威胁生命出血风险。

在2019年《Stroke》杂志中的一篇META分析,研究西洛他唑单药/联合在卒中二级预防中的价值,发现阿司匹林仅能够降低20%的复发性血管事件,阿司匹林/氯吡格雷卒中二级预防出血风险高,针对最近有研究发现的西洛他唑的安全性较好问题,该meta探讨西洛他唑单药和联合用药的疗效,共纳入10项研究,单药和联合各5项研究。
研究发现西洛他唑单药/联合的卒中二级预防的有效性/安全性优于传统单抗。
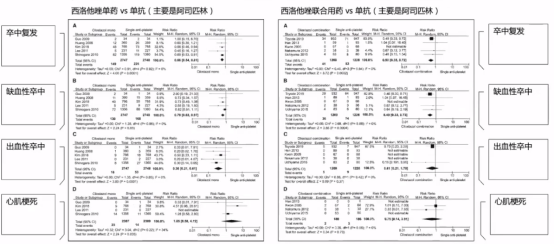
05 合并出血病因的抗血小板治疗
对于合并有动脉瘤、海绵状血管瘤、多发微出血、白质病变等出血病因的患者的抗血小板治疗方面的进展,杨教授也作详细文献分析。
在2019年《Lancet Neurol》杂志中,有篇关于苏格兰队列研究——海绵状血管瘤能否长期抗栓治疗的文章,文章中指出大约1/4的CCM患者具有抗栓治疗的适应证,本次为基于人群队列研究、系统性综述和meta分析,探讨成人CCM抗栓治疗和ICH或局灶性缺损之间的关系。本研究是基于人群的苏格兰队列研究的数据,纳入人群为年龄≥16岁,生活在苏格兰,并且首次诊断为CCM者,在300例CCM者中有61例使用了抗栓治疗(10例为抗凝),随访平均7.4年(SD5.4)。
最终,该队列分析发现长期抗栓治疗与较低随后颅内出血或局灶神经功能缺损有关。研究结果最后说明:抗栓治疗不但没有增加出血风险,反而降低了出血风险。此外,有学者从发病机制上认为海绵状血管瘤内容易形成血栓,这也增加了其出血的风险。
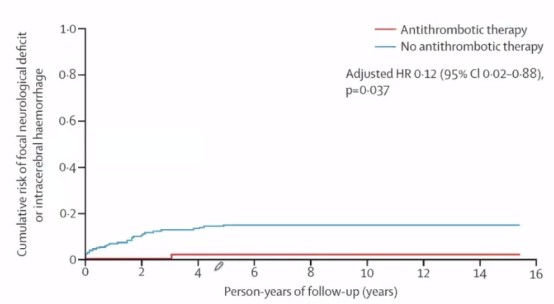
该作者还对六项队列研究(1342例)的meta分析发现,抗栓治疗与较低风险的颅内出血有关。
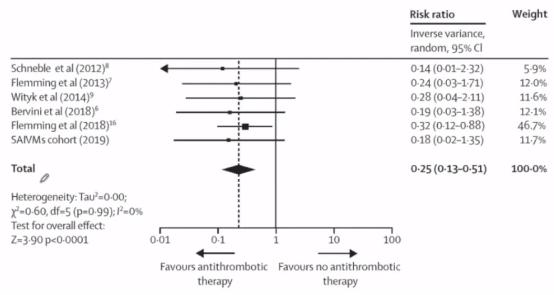
当然上述研究是针对没有破裂的海绵状血管瘤,如果血管破裂,杨教授不建议进性抗栓治疗,风险还是比较高。
另外一项研究是2021年《Neurology》杂志中对于缺血性脑血管病发现未破裂小动脉瘤怎么抗栓的文章,该研究提到小未破裂动脉瘤(UIA)手术一直是非常有争议的话题,<7mm的动脉瘤占所有破裂动脉瘤的69.6%至71.8%,阿司匹林是ICVD患者的标准二级预防药物,但阿司匹林对ICVD合并小动脉瘤的安全未知,本研究探讨阿司匹林是否增加<7mm动脉瘤风险,研究采用前瞻性多中心队列连续纳入1866例ICVD合并<7mm UIA患者,共随访4411.4患者。
该研究发现,阿司匹林降低了动脉瘤破裂风险和缺血事件的风险。对此,杨中华教授解释道,动脉瘤之所以容易破裂是因为动脉瘤穹窿底部有炎症反应,这可以借助增强的高分辨核磁观察到,有炎症反应的患者动脉瘤破裂的风险增加,而阿司匹林具有抗炎作用,使动脉瘤更加稳固不容易破裂。
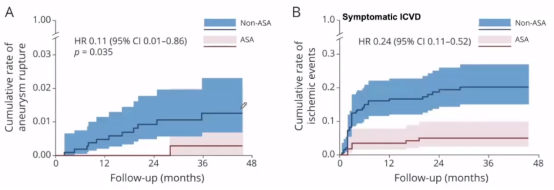
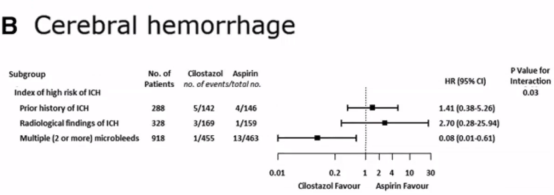
在2020年《Stroke》杂志中有篇关于RCT试验的亚组分析,研究西洛他唑对脑出血高风险患者的优势。该研究发现阿司匹林增加CMB患者ICH的风险,西洛他出血事件低于阿司匹林。研究中PICASSO为多中心、随机临床试验,探讨西洛他唑对高ICH风险的疗效,其中高ICH风险定义为既往ICH或影像上陈旧性ICH或≥2CMB。
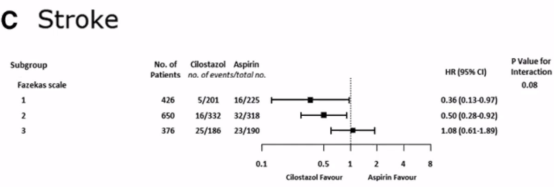
研究发现从脑出血作为终点指标,多发微出血者使用西洛他唑优于阿司匹林。
从所有卒中作为终点指标,轻-中白质病变者使用西洛他唑优于阿司匹林。
在2019年《Lancet》杂志中有篇文章关于RESTART试验,对长期抗血小板治疗者发生脑出血后是否/何时重启抗血小板治疗。该研究说高收入国家中>1/3者脑出血时正在口服抗栓药物,出血后担心血肿扩大或复发会立即/长期停抗栓药,不过发生闭塞性血管事件的风险也很高。该研究中RESTART是多中心、盲法终点RCT试验,纳入了脑出血发生时正在服用抗栓治疗的患者,随机开始抗血小板治疗和不抗血小板治疗,主要终点为复发性症状性脑出血。
RESTART试验最终发现,抗血小板治疗组脑出血复发的风险有降低的趋势。
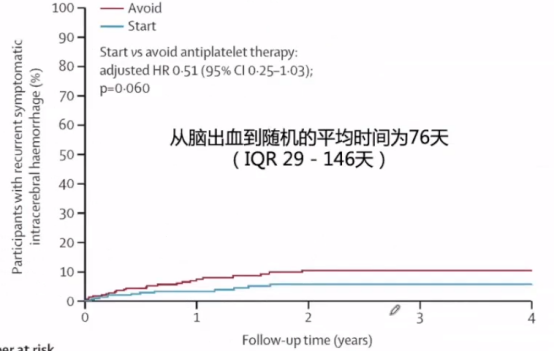
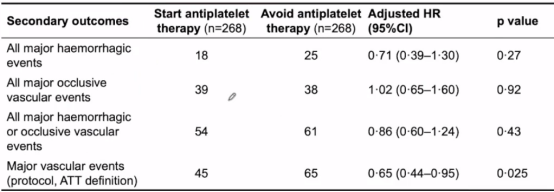
该研究中纳入537例患者,从脑出血到随机的平均时间为76天(IQR 29-146天),发病1-6天随机的比例为4%,慕上脑叶出血占62%。其中开始组268例,避免组269例。平均随访2年。抗血小板组和避免抗血小板组严重闭塞性血管事件发生率分别为15%和14%。可以得出结论,抗血小板组严重血管事件更低,
抗血小板二级预防的获益>复发性ICH风险。
RESTART试验亚组分析发现,未发现抗血小板治疗对合并脑微出血ICH者的任何有害作用。亚组分析共登记了537例患者,其中525例为脑出血:254例患者进行了脑MRI检查(其中122例分配到开始抗血小板治疗组,132例分配到避免抗血小板治疗组)。
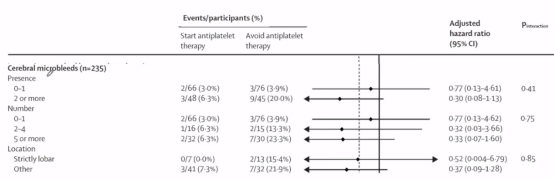
两年后,RESTART试验的长期随访结果显示:抗血小板对复发性ICH或主要血管事件无影响。

06 其他
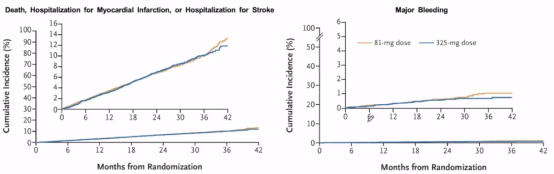
近年来,阿司匹林的最佳剂量问题存在争议。针对临床中阿司匹林服用剂量是100mg还是300mg。2021年《N Eng J Med》杂志对阿司匹林剂量进行研究,该研究发现不同剂量的阿司匹林具有不同的风险和益处,研究大出血或因小出血或消化不良而停药的差异。研究中ADAPTABLE为多中心RCT试验,纳入了诊断为动脉粥样硬化性心血管病患者,随机给予81mg或325mg/d阿司匹林,主要终点为全因死亡、心梗住院或卒中住院。
该研究发现81mg和325mg组主要终点发生率分别为7.28%h和7.51% (HR1.02:95%CI,0.91 to 1.14),大出血发生率分别为0.63%和0.6%(HR 1.18;95%CI,0.79 to 1.77)。服用325mq的患者更容易发生剂量转换(41.6% vs 7.1%)。得出结论,81mg和325mg阿司匹林的心血管事件或大出血方面没有差异,325mg组更容易剂量转换。
07 总结
1.经过筛选的患者,静脉溶栓后取栓术中使用替罗非班可能是安全的。
2.血小板功能检测和基因检测的精准抗血小板治疗是以后的发展方向。
3.轻型卒中或TIA的双抗持续时间不超30天,NIHSS≤5分者也能获益。
4.以西洛他唑为基础的长期双抗,值得更深入研究和期待。
5.合并出血病因(脑出血后、微出血、白质病变、海绵状血管瘤以及小动脉瘤)的抗血小板治疗可能是安全的,但需要更多证据。
6.81mg和325mg阿司匹林的疗效和安全性相当,但是需谨慎解读。
