深耕细作,笃学不倦丨2024心律失常规范化管理提升项目第十一期顺利召开

6月14日,2024心律失常规范化管理提升项目第十一期顺利召开。该项目通过集结心血管疾病领域的专家学者,共同研究和探讨心律失常疾病的最新治疗策略、管理方法和临床实践,扎实推动了心律失常疾病的规范化管理和诊疗水平的不断提升。未来,我们欢迎更多的临床医生加入我们的行列,共同为提高心律失常疾病的诊疗水平和患者生活质量贡献智慧和力量。
本期线上会议特邀常州市第二人民医院陈卓友教授担任主持人,江苏省人民医院陈旭锋教授介绍嘉宾并致开场辞。

陈旭锋教授:在接诊心律失常患者时,规范化使用药物进行治疗是一个重要议题。本次大会邀请了临床一线专家进行讨论,旨在分享经验。在急诊室,正确使用抗心律失常药物至关重要,这不仅影响患者的生命安全,也是对临床医生的一大考验,尤其是针对不同患者使用抗心律失常药物及其使用时间和剂量方面需要重点关注。本次会议对我们来说非常难得,希望大家都能够积极探讨,共同进步,分享自己的经验。
开幕致辞后,南京医科大学第二附属医院贾志强教授和江苏省连云港市第一人民医院谢永鹏教授分别进行了精彩的学术授课。
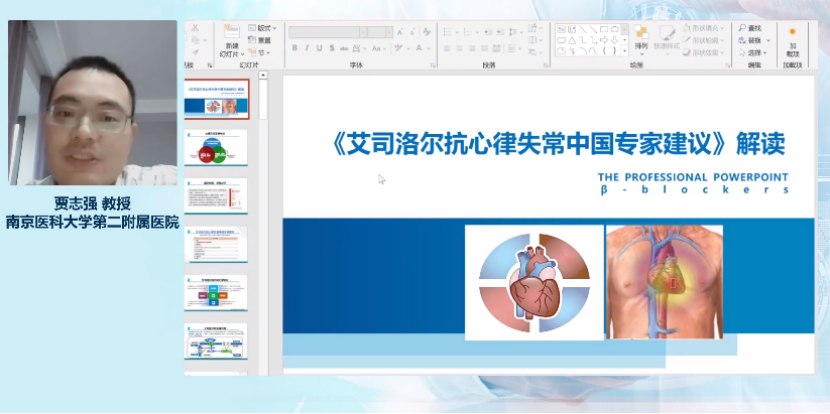
对于反复发作的多形性室速,尤其是急性缺血所致的持续性多形性室速,可用抗心律失常药物来终止室速,终止室速后应尽快进行冠状动脉血运重建。预防反复发作,首选静脉β受体阻滞剂或胺碘酮,如上述药物无效或不适用,可考虑应用尼非卡兰、利多卡因。长期治疗,ICD是不可逆原因所致的持续性多形性室速患者的主要治疗措施。急性缺血患者心肌电活动不稳定,易导致室性心律失常。早期应用β受体阻滞剂可减少ACS患者室速或室颤发生。
苏州大学附属第二医院朱建军教授:我们在急诊科尝试使用β受体阻滞剂确实取得了一些意想不到的临床效果。目前,在临床科研的探索中,我们发现它在脏器血管(脑血管)自主调节功能方面发挥了作用,此外,我们还在探索ARDS(急性呼吸窘迫综合征)防治这一重要方向,以及在感染性休克和脓毒血症中的应用等方面。相信,随着我们的不断探索和努力,β受体阻滞剂在临床应用中的潜力会得到更充分的发挥,为更多患者带来福音。
南通大学附属医院陈新龙教授:房颤重症患者老龄化趋势明显,常伴多种基础疾病,如高血压、糖尿病、慢阻肺等。快速房颤是常见的心律失常之一,指南推荐,初期在原有治疗基础上使用β受体阻滞剂降低心室率至正常水平。在处理快速房颤时,需同时关注其他基础治疗。对于室上速,排除禁忌证后可使用β受体阻滞剂治疗。恶性心律失常风险高,需及时干预。β受体阻滞剂尤其适用于心肌缺血患者,可减少恶性心律失常发生,为后续治疗赢得时间。
扬州大学附属医院刘萍教授:β受体阻滞剂在急性冠脉综合征的急性心肌缺血以及合并心律失常的治疗中扮演着重要的角色。在急性冠脉综合征的急性期,β受体阻滞剂的应用也被证实是有益的。对于急性心肌梗死患者,早期使用β受体阻滞剂(发病24小时之内)可缩小梗死面积,挽救缺血心肌,减少心肌梗死的并发症和病死率。无禁忌证的急性心肌梗死后患者,都应长期使用β受体阻滞剂进行二级预防。但我们在使用时需严格掌握其适应证和禁忌证,以确保患者的安全和合理用药。同时,患者在接受治疗期间也应注意保持充足的休息,避免剧烈运动,以减轻心脏负担并促进病情恢复。
中国科学技术大学附属第一医院余华教授:对于急性冠脉综合征患者,在住院期间为了确保患者心率尽快达标并有效预防心脏事件,β受体阻滞剂的用量需根据个体情况进行调整,以达到最大耐受量。在临床上,β受体阻滞剂的用量确实存在显著的个体差异。这主要受到患者年龄、体重、基础疾病、肝肾功能、合并用药等多种因素的影响。因此,在使用β受体阻滞剂时,医生需要根据患者的具体情况,从小剂量开始,逐步增加剂量,直至达到理想目标或最大耐受量。

徐州市中心医院李家琼教授:β受体阻滞剂在重症患者中对应激的响应起到了重要的作用。应激状态在重症患者中极为常见,无论是由于疾病本身的严重性、手术的创伤还是其他外部因素,都可能导致患者的交感神经系统过度兴奋,进而引发一系列生理反应。在应激状态下,重症患者的心率、血压等生理指标往往会出现异常升高,这不仅增加了心肌的负担,还可能进一步加剧患者的病情。而β受体阻滞剂正是通过阻断β肾上腺素能受体,从而减缓心率、降低血压,达到减轻心脏负担、改善心肌灌注的效果。
 安徽省皖南医学院第二附属医院章宏祥教授:β受体阻滞剂在高血压急症中的应用是一个重要的治疗策略。对于这类情况,迅速而有效地降低血压是至关重要的。在高血压急症中,β受体阻滞剂尤其适用于伴有快速性心律失常、冠心病和慢性心力衰竭的患者。此外,我们在临床应用中还应密切监测患者的血压和心率变化,以及可能出现的副作用。如果出现不良反应或血压控制不佳的情况,应及时调整治疗方案。
安徽省皖南医学院第二附属医院章宏祥教授:β受体阻滞剂在高血压急症中的应用是一个重要的治疗策略。对于这类情况,迅速而有效地降低血压是至关重要的。在高血压急症中,β受体阻滞剂尤其适用于伴有快速性心律失常、冠心病和慢性心力衰竭的患者。此外,我们在临床应用中还应密切监测患者的血压和心率变化,以及可能出现的副作用。如果出现不良反应或血压控制不佳的情况,应及时调整治疗方案。

2023AHA最新发布《急性住院期间发生心房颤动》科学声明,规范“急性房颤”新定义,提出急性房颤病理基础与触发因素的概念模型,明确急性房颤治疗的“3A”急性处理策略与“2A+2M”长期管理原则。
住院期间发生房颤的急性治疗需要多管齐下的方法,“3A”急性管理的关键组成部分包括触发因素的识别和治疗、心室率及节律控制的选择和实施以及平衡出血风险的抗凝治疗。心室率控制是急性房颤的关键治疗措施,指南推荐β受体阻滞剂作为心室率控制一线用药。
急性房颤的全面管理涉及基础情况和触发因素,在急诊、重症、合并甲亢/急性冠脉综合征/心衰/非心脏手术/心脏手术/围手术期等特定环境下,应首选艾司洛尔控制心室率。急性房颤患者房颤复发风险高,需重视心律监测以及生活方式和风险因素改变,践行“2A+2M”长期管理原则。
陈新龙教授:床旁超声在急性房颤的超声评估血栓情况以及动态检测治疗效果方面具有重要作用。通过床旁超声的实时监测和评估,医生可以及时发现和处理心房内血栓,制定个性化的治疗方案,提高患者的治疗效果和生活质量。
刘萍教授:急性房颤的诱因识别和延迟复律的决策都是基于对患者具体情况的全面评估。医生要根据患者的病史、症状、体征以及检查结果等信息,综合分析并制定相应的治疗方案。因此,对于急性房颤患者来说,及时就医、接受专业医生的诊断和治疗是至关重要的。
李家琼教授:在预测急性房颤的过程中,可能需要结合多种模型进行预测,以提高预测的准确性和可靠性。同时,对于预测结果的解释和应用也需要结合专业知识和临床经验进行判断。此外,随着技术的发展和数据的积累,新的模型和算法也在不断涌现,未来可能会有更多更有效的模型用于预测急性房颤的发生。
余华教授:急性房颤可能导致心功能不全和栓塞等严重后果。对于房颤的治疗,及时准确地寻找病因并采取相应的治疗措施尤为重要。在房颤发作的48小时内,延迟复律并寻找确切的病因,对于房颤的治疗确实具有重大意义。首先,这有助于医生更全面地了解患者的病情,包括房颤的类型、持续时间、严重程度以及潜在的病因等。通过详细的检查和诊断,医生可以制定更为精准的治疗方案,以提高治疗效果并降低并发症的风险。
章宏祥教授:在控制心室率方面,可以使用β受体阻滞剂、钙通道拮抗剂或洋地黄类药物来降低心室率,减轻患者的症状。在恢复窦性心律方面,如果房颤持续时间较长或伴有明显的症状,可以考虑使用药物转复或电复律的方法。此外,预防血栓栓塞事件也是急性房颤急诊处理中的重要一环。由于房颤患者容易出现血栓形成,因此需要使用抗凝药物来预防血栓栓塞事件的发生。

会议最后,陈旭锋教授总结道,β受体阻滞剂在急危重症患者中的应用具有显著的价值。在高血压急症中,β受体阻滞剂能够显著降低血压,减轻心脏后负荷,减少心肌耗氧量,从而改善心肌灌注和每搏输出量。对于快速性心律失常的重症患者,β受体阻滞剂能有效控制交感神经的激活,为治疗提供了强有力的病理生理学依据。此外,β受体阻滞剂还能减少心肌梗死后再次梗塞的发生率与病死率,对心肌梗死后的患者具有重要的保护作用。
急性房颤急诊处理需要综合考虑患者的具体情况,包括其房颤的持续时间、伴随症状以及血流动力学状态等。在房颤急性发作时,若患者血流动力学稳定,可以考虑药物复律。对于血流动力学不稳定的急性房颤发作患者,或房颤伴快速心室率同时合并严重的心绞痛、心肌梗死、心衰等患者,如无禁忌证,均应即刻予以同步直流电复律。
未来,随着医学技术的不断发展和创新,相信心律失常的规范化管理能力还会得到进一步提升。同时,我们也期待更多的医院和医生能够加入到多学科协作的行列中,共同为心律失常患者提供更加优质、全面的医疗服务。
撰稿/医谱学术
医谱app
扫码或者点击图片下载
微信公众号
扫码或点击图片关注
版权及免责声明:
本网站所发表内容知识产权归属医谱平台、主办方以及原作者等相关权利人,未经许可,禁止进行复制、传播、展示、镜像、上载、下载、转载、摘编等。经授权使用,须注明来源,否则将追究其法律责任。有关作品内容、版权和其他问题请与本网联系。



发表留言
暂无留言
输入您的留言参与专家互动