傅国胜教授:TAVR术中脑保护装置,到底谁能获益

经导管主动脉瓣置换术(TAVR)术后新发脑卒中将增加患者死亡风险,同时也是TAVR术后预后不良的独立危险因素。近年来,TAVR术中脑栓塞保护装置(CEP)的应用成为领域热点。在近期举行的CHINA VALVE(HANGZHOU)2024上,浙江大学医学院附属邵逸夫医院傅国胜教授对TAVR术中CEP的获益人群进行了探索。医谱学术特将精华整理成文,供临床医生参考。
TAVR与神经系统/脑血管意外事件
CVA事件定义[1-3]
脑血管事件(CVA)是TAVR手术相关的严重并发症之一,是患者合并症和手术或瓣膜相关因素共同作用的结果。卒中是心血管手术后最重要的不良事件之一,TAVR后围手术期卒中与30天内死亡风险增加>6倍相关。围手术期卒中主要是由于与手术相关的神经系统栓塞导致,而晚期事件可能是器械相关或自发产生。
卒中的风险、机制和管理
VARC-3关于CVA事件的定义如下:
▪ 明显的CNS损伤(Neuro ARC 1型):包括缺血性中风、出血性中风、中风(无影像/病理学分类)、症状性缺氧缺血性损伤;
▪ 隐蔽性CNS损伤(Neuro ARC 2型):隐匿性中枢神经系统栓塞或出血;
▪ 无 CNS 损伤的神经功能障碍(急性症状)(Neuro ARC 3型):包括TIA(短暂性脑缺血发作),无CNS损伤的谵妄;
同时,对卒中/中风进行以下分级与分期:
▪ 分级:急性卒中(不同程度的神经功能障碍);致残性卒中。
▪ 分期:
围手术期:首次住院期间或30天内;
急性:24h内,急性;
亚急性:24h-30天;
早期:发生时间<术后1年;
晚期:发生时间>术后1年;
从机制层面看,TAVR期间卒中的主要病因是栓塞,其栓子来源于钙化的原生主动脉瓣,主动脉入路粥样斑块碎片、血栓等。栓塞事件发生时机为:BAV(预扩张、后扩张)、瓣膜植入期间、跨瓣导管操作。
一项来自512例患者的随访研究[4]证实,TAVR 后卒中患者的重症监护病房(ICU)、住院时间更长,院内死亡率更高,心血管相关的30 天死亡率更高。ASTRO-TAVR研究[5]显示,TAVR围手术期卒中通常发生在术后0-2天,死亡率高且与卒中严重程度正相关,目前神经介入(药物溶栓或机械取栓)干预率较低,但尽早干预可提高患者存活率,提示了TAVR围手术期卒中尽早干预的必要性。
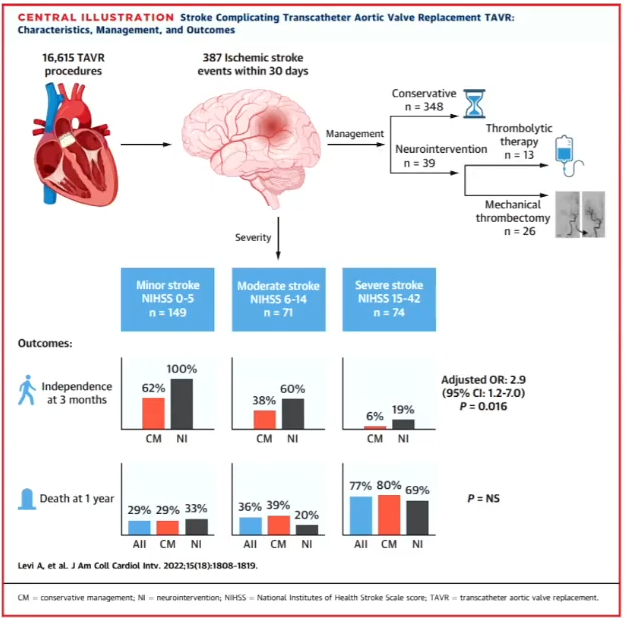
为预防出血性卒中的发生,临床可调整抗凝策略;至于缺血性卒中,则需要注意术前、术中的操作,并适时启动CEP:
▪ 术前:充分评估、合理抗凝、细化手术策略,最大程度减少瓣膜错位、扩展不足等情况;
▪ 术中:肝素抗凝,轻柔过弓,避免过度剐蹭血管、减少操作时间、减少/避免反复球囊扩张;
▪ CEP:通过捕获或转移脑循环中的栓子来避免脑栓塞。
CEP对于TAVR手术的作用
PROTECTED TAVR研究[6]共纳入3000名患者,按照1:1随机分为CEP组和对照组(无CEP),主要终点是围手术期卒中的发生率,在 CEP 组和对照组之间无显著差异,但CEP 组致残性卒中的发生率低于对照组。此外,非致残性卒中、全因死亡率、卒中和短暂性脑缺血发作(TIA)或谵妄综合征、急性肾损伤在两组间无显著差异。
CEP的原理是捕获/转移栓子,可实现全弓覆盖或局部覆盖。其入路有同侧/对侧股动脉、桡动脉,网眼/过滤尺寸为60~150μm,器械直径为6~12F。
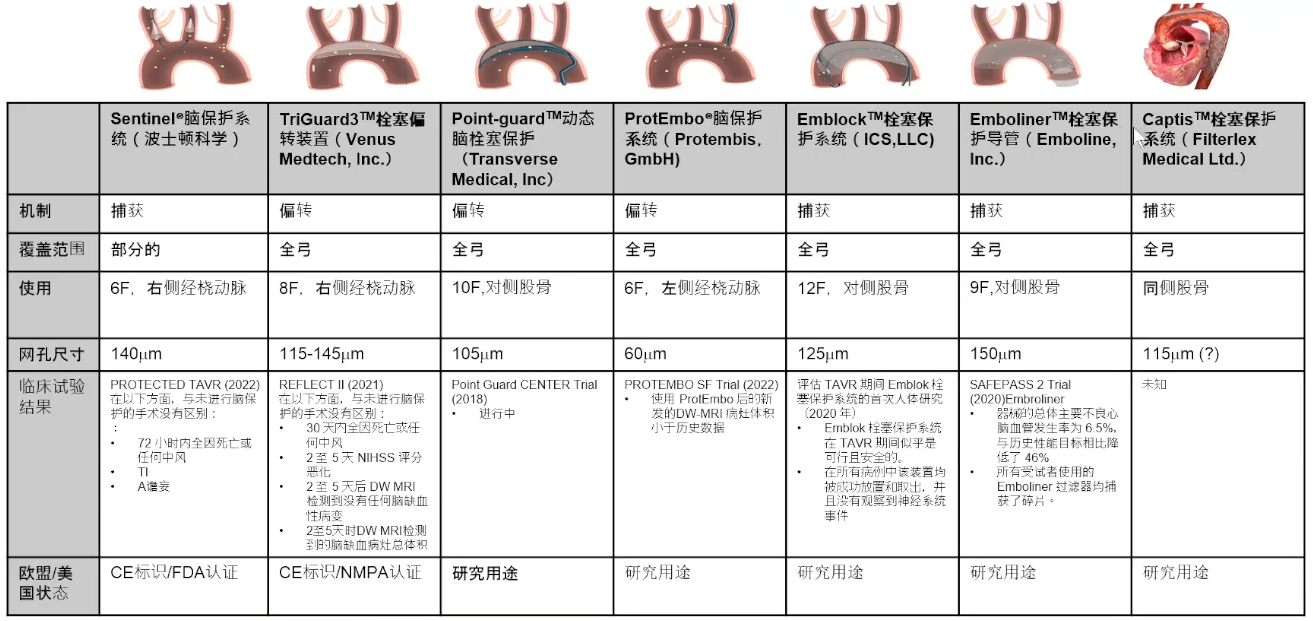
CEP概览
TAVR卒中风险增加的患者类型
临床上,TAVR卒中患者无明显规律性,因此需要持续探寻导致TAVR卒中风险增加的患者类型。目前已明确,TAVR卒中的患者相关因素包括:慢性肾脏疾病(CKD)、二叶式主动脉瓣、合并外周疾病、左心室流出道钙化、主动脉瓣钙化严重程度;手术相关因素包括非经股动脉通路、瓣膜脱落/移位、手术时间较长、球囊后扩张等。
合并CKD 4期患者,TAVR后30天卒中风险增加
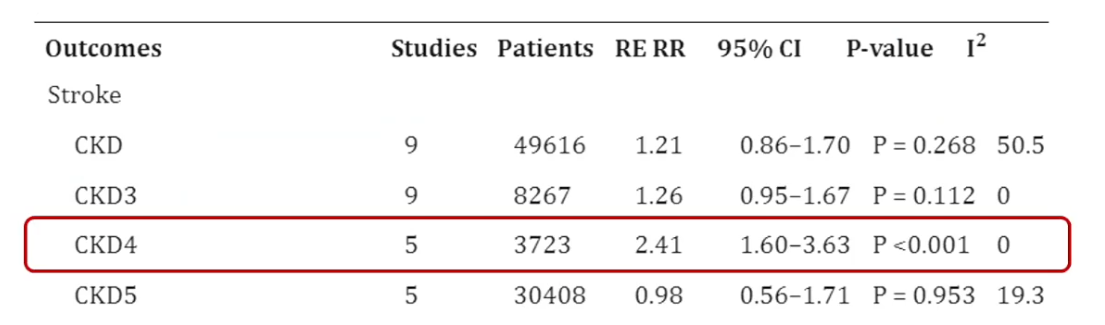
一项荟萃分析[7]共纳入20项研究133624例患者,评估CKD及CKD不同分期对TAVR患者预后的影响。研究主要终点为TAVR后短期(30天)、中期(1年)和长期(2年)的全因死亡率,次要终点包括中风、出血、永久性起搏器置入、急性肾损伤及短期主要血管并发症。研究结果显示,约75%的严重主动脉瓣狭窄(AS)患者有CKD,CKD可加速主动脉瓣营养不良钙化,使严重AS早10-20年出现。汇总分析显示,接受TAVR的CKD 4期患者比非CKD患者更容易发生卒中(RR:2.41,95%CI:1.6-3.63,P<0.001,I2=0%)。
二叶式主动脉瓣患者,TAVR后30天卒中风险更高
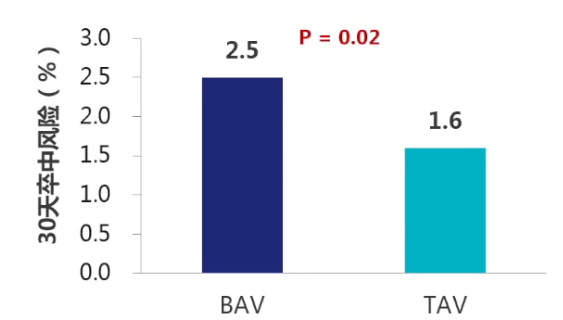
有数据显示,≥80岁转诊TAVR的患者中,二叶式主动脉瓣(BAV)占比≥25%[8]。BAV更常伴有更大的钙负荷,并且在TAVR前后需要更频繁的球囊扩张术,手术的复杂性是碎片脑栓塞增加的原因。一项前瞻性队列研究[9]共纳入美国2015年6月-2018年11月期间552个中心的81822例患者,结果显示,TAVR后30天时BAV患者相较于三叶式主动脉瓣(TAV)患者,有更大的中风风险(2.5% vs 1.6%;P=0.02)。
浙江大学医学院附属第二医院王建安院士团队开展的TORCH研究[10]指出,对于行TAVR的患者,尤其二叶式主动脉瓣狭窄患者,可考虑植入脑血栓保护装置,以避免出现脑缺血病变,防止神经和认知功能恶化。二叶式主动脉瓣狭窄患者的主动脉瓣通常严重钙化,瓣叶融合有脊,同时伴随主动脉病变(升主动脉扩张),这些可能需要额外对主动脉进行手术治疗。此外,这类患者的手术更复杂,手术时间较长,通常需要后扩张,这些可能导致TAVR术后脑缺血病变发生风险增加。
合并外周血管疾病患者,TAVR后1年卒中风险增加
有研究[11]发现,外周血管疾病会导致血压变异性增加、卒中风险增加。另有荟萃分析[12]共涉及8项研究38938例患者,观察低踝臂指数(ABI)与卒中/短暂性脑缺血发作(TIA)的相关性。结果显示,低ABI患者(表示患有外周血管疾病)卒中/TIA为正常ABI患者的2.33(2.02-2.68)倍。
左心室流出道钙化患者,TAVR围手术期和1年卒中风险较高
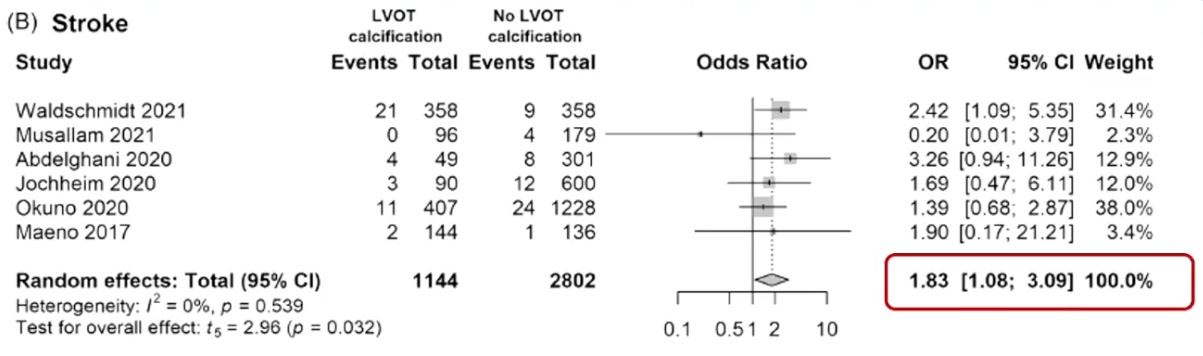
左心室流出道(LVOT)钙化较大时会考虑预扩张,以促进THV通过主动脉瓣,但产生的钙塞可导致卒中。一项荟萃分析[13]汇总了9项研究4,459例患者,主要终点为手术和1年死亡率,次要终点为卒中、心肌梗死、瓣周漏、新永久性起搏器置入、主动脉瓣环/根部破裂。研究结果证实,明显LVOT钙化会增加TAVR围手术期和1年的卒中风险(OR: 1.83,95% CI: 1.08-3.09,P=0.032)。
主动脉瓣膜钙化程度高的患者,TAVR围手术期卒中风险更高
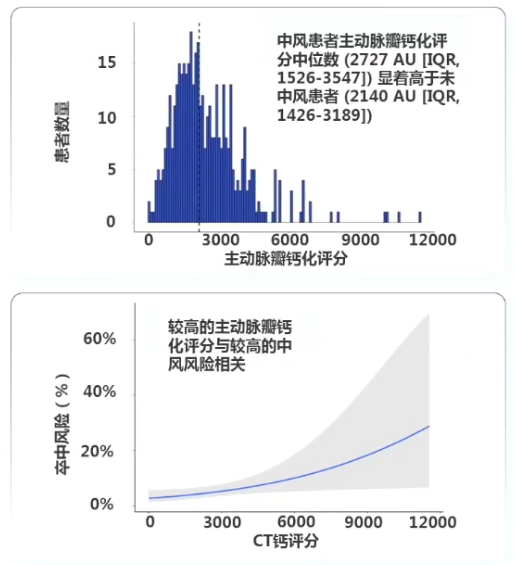
主动脉瓣钙化程度更高,预示着更快进展为更具临床意义的主动脉瓣狭窄。一项回顾性研究[14]纳入2017年1月-2019年12月间433例接受TAVR的患者,旨在评估TAVR前计算机断层扫描计算的主动脉瓣钙化评分是否与TAVR患者的急性卒中相关。研究结果显示,主动脉瓣钙化评分与TAVR围手术期急性卒中显著相关(OR=1.26;95% CI: 1.01-1.53; P=0.02)。
非股动脉入路患者,TAVR围手术期卒中风险更高
经颈动脉/锁骨下入路时,动脉近端粥样硬化可能导致栓塞,其中颈动脉入路还会因器械进入、进入部位创伤而产生栓塞。一项meta分析[15]汇总了20项研究79,426例(16项研究,未调整)和3,992例(4项研究,调整)接受TAVR的患者,结果发现,未调整的经颈动脉/锁骨下入路的TAVR围手术期卒中风险较高(RR=2.28,95%CI: 1.90-2.72);在调整后,经颈动脉/锁骨下入路卒中风险仍然更高(OR=1.53,95% CI: 1.05-2.22)。
手术时间较长患者,TAVR后1-10天卒中风险更高
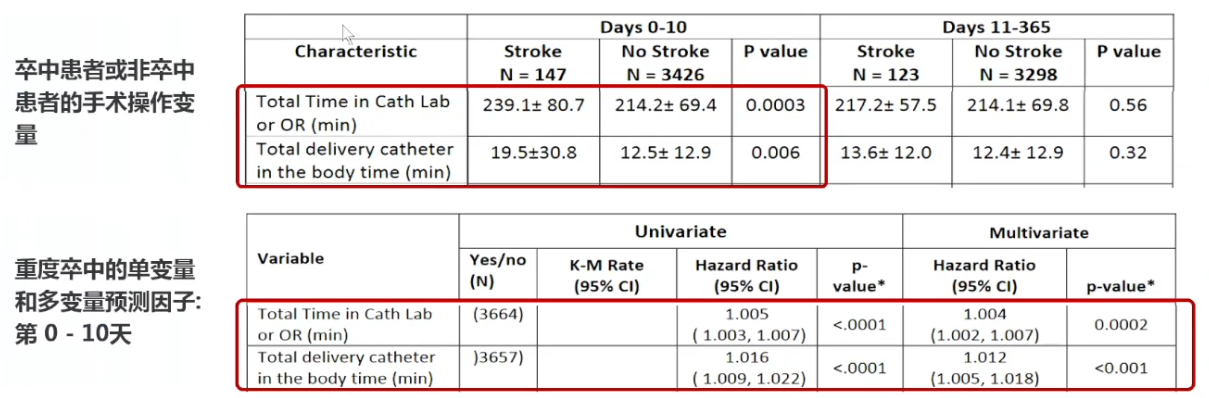
导管室或手术室停留时间、导管留置时间等,是早期卒中的手术操作影响因素。一项纳入3,687例接受TAVR患者的研究[16]发现,手术时间较长患者,TAVR后1-10天卒中风险更高。
球囊后扩张患者,TAVR后30天卒中风险更高
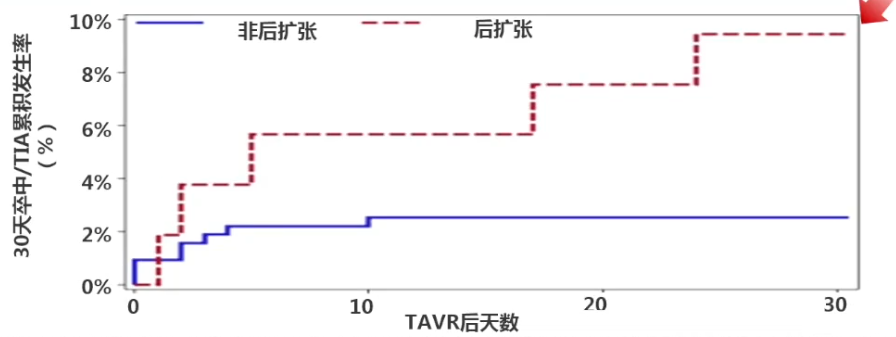
球囊扩张时机是TAVR患者卒中或TIA的影响因素之一。一项回顾性分析[17]纳入了2008年11月1日-2014年6月30日期间370例接受球囊扩张TAVR的患者,评估手术特征对TAVR后卒中或TIA风险的影响。结果显示,与未接受球囊后扩张的患者相比,接受球囊后扩张的患者在TAVR后30天内的卒中/TIA发生率更高(9.4% vs 2.2%;P=0.02)。
总 结
TAVR术后脑卒中由多个因素所导致,且常存在不可控条件,术中应用CEP可降低TAVR术后新发脑卒中的发生风险,但CEP降低卒中风险的现有研究中患者特征难以提炼。
对TAVR围手术期卒中风险增加的患者群体进行分析发现,合并CKD、BAV、合并外周疾病、LVOT钙化、主动脉瓣膜钙化程度、非股动脉入路、瓣膜脱落或迁移、手术时间长、球囊后扩张是强相关因素。
目前尚没有足够的证据支持在TAVR中常规使用CEP,未来有必要进行更大规模、更严格设计的随机对照试验,以评估CEP在TAVR中的安全性和有效性,以及其对患者的临床结局和经济效益的影响。
文中图片均来自授课幻灯
本文为医谱学术原创文章,转载请标注来源
专家简介
医谱app
扫码或者点击图片下载
微信公众号
扫码或点击图片关注
版权及免责声明:
本网站所发表内容知识产权归属医谱平台、主办方以及原作者等相关权利人,未经许可,禁止进行复制、传播、展示、镜像、上载、下载、转载、摘编等。经授权使用,须注明来源,否则将追究其法律责任。有关作品内容、版权和其他问题请与本网联系。





发表留言
暂无留言
输入您的留言参与专家互动