学术分享丨高传玉教授:心源性猝死预防和急救方法
导读:近年来,随着人们生活节奏的加快,压力也持续增大,猝死的发生率越来越高。作为医务工作者更是深有感触,尤其为那些年纪轻轻就撒手人寰的患者惋惜不已。来自阜外华中心血管病医院的高传玉教授,更是深受触动,在临床工作之余特地走访调查得到了一组数据:河南省2022年1-9月份牺牲的民警和辅警共计20名,平均年龄45.05(31-55)岁,男女比例为19∶1,其中心脏病死亡19例,脑出血合并高血压死亡1例。可以看到,死亡原因均与心脏疾病相关,且人员年龄并不大。为此,高传玉教授提出,心源性猝死的预防和急救至关重要,对特定人群科普宣教一定程度上利于猝死的预防,作为临床一线医务工作者,一定要做好医疗服务保障。下面,高教授就心源性猝死的预防以及急救方法等内容,结合临床病例,为我们带来精彩报告。
1.冠心病(CHD)概念
冠状动脉粥样硬化使管腔狭窄或阻塞,或/和冠状动脉痉挛,导致心肌缺血缺氧或坏死,而引起的心脏病,统称为冠状动脉粥样硬化性心脏病(coronary atherosclerostic heart disease)简称冠心病,亦称缺血性心脏病(ischemic heart disease)。
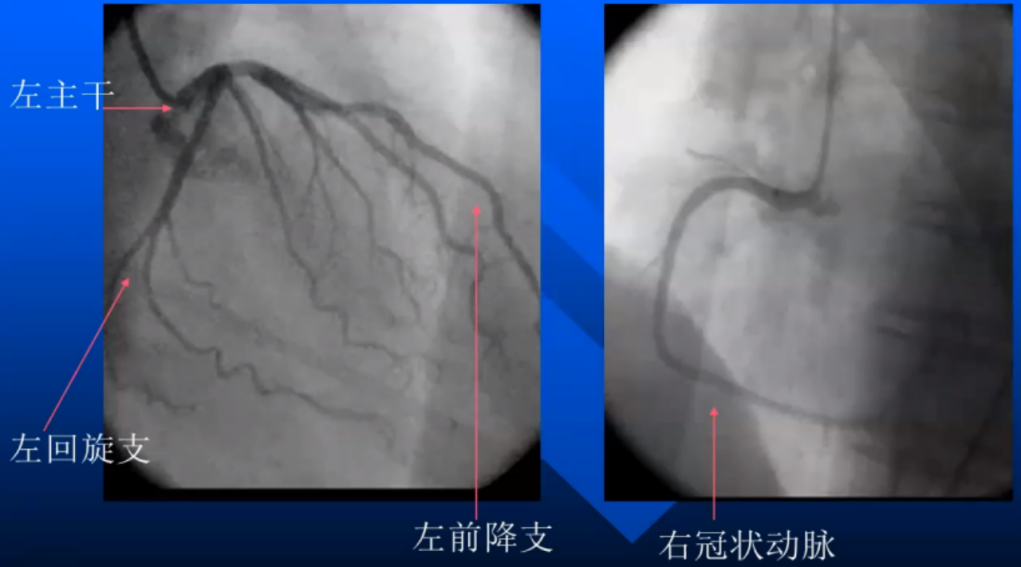
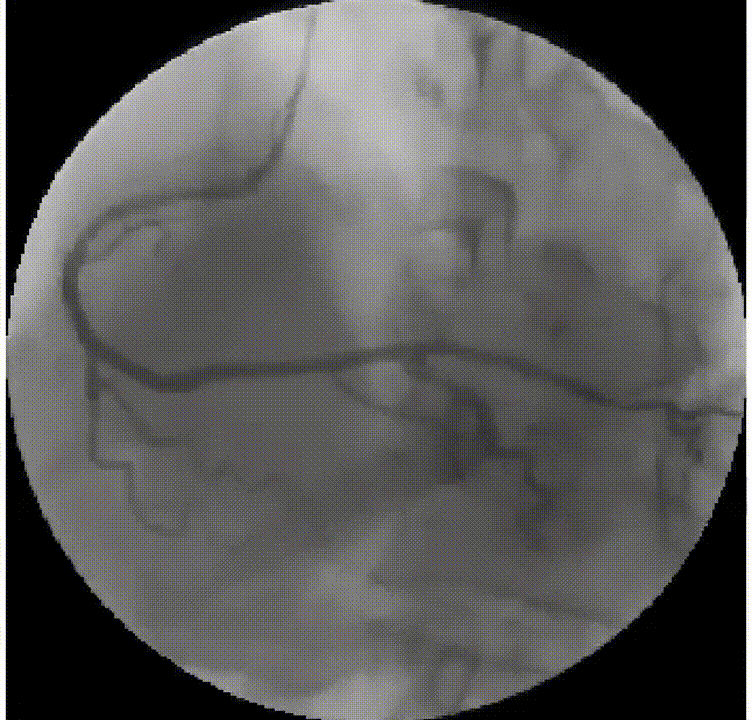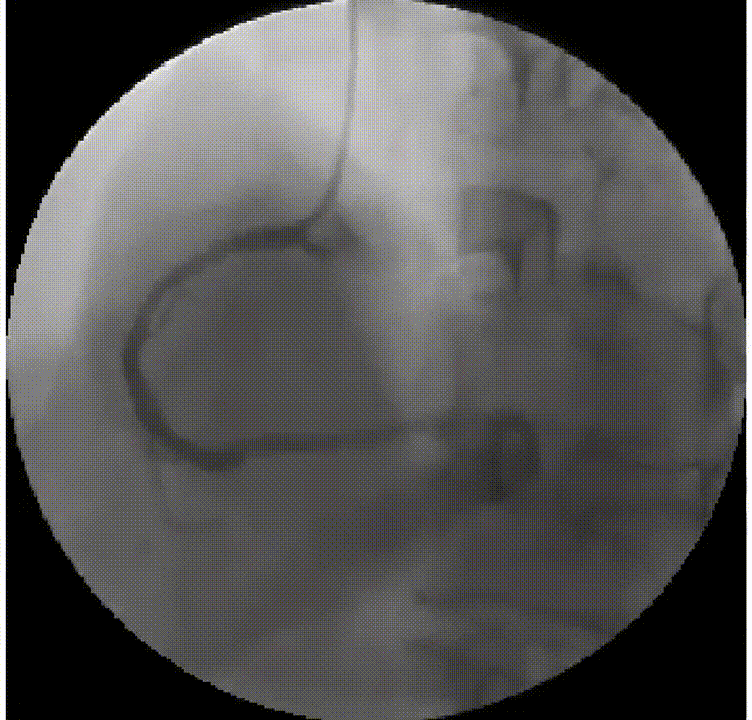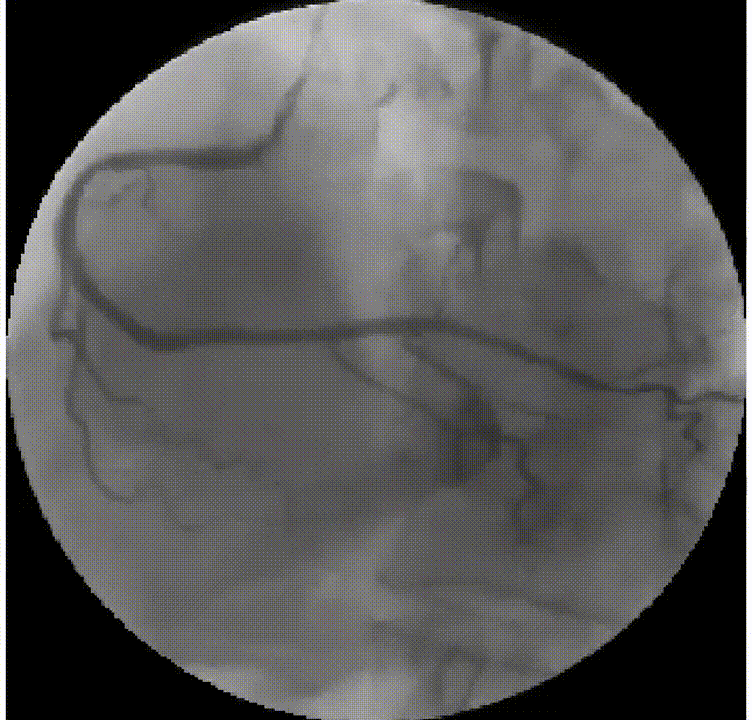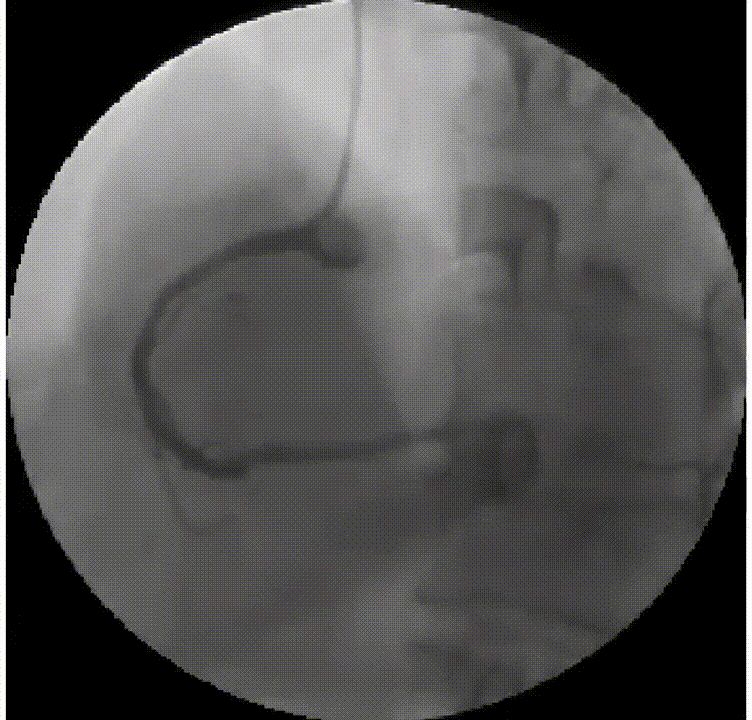
正常冠状动脉造影图像:
2.CHD的类型(内科学第八版)
1979年WHO将CHD分为五大类型:①无症状性心肌缺血;②心绞痛;③心肌梗死;④缺血性心肌病;⑤猝死。
3.猝死的概念
我国每年有50万人次发生猝死,80%为心源性死亡。猝死型冠心病指平时没有心脏病史或仅有轻微心脏病症状的人,病情基本稳定,无明显外因、非创伤亦非自伤而突然死亡,自然发生的不可预测的突然死亡。美国血液病研究所将出现症状24h内死亡定位猝死,世界卫生组织定为6h,大多数心脏学专家则主张将发病后1h内死亡定为猝死标准。
4.猝死的病因和诱因
-
原有已知或未知的心脏疾病。
-
生活极度不规律。
-
体力劳累:较剧烈而持久的劳动,造成过于疲劳。
-
饱餐、饮酒及过量吸烟。
-
精神神经过度兴奋、激动、剧烈。
-
严重的心功能不全:不稳定性心绞痛。
-
低钾、低镁血症。
-
某些抗心律失常药物的使用。
5.症状
-
12%的心脏猝死者在死亡前6个月内曾因心脏疾患而就诊。而绝大多数病人则因症状缺乏特异性而被忽视。
-
胸痛、呼吸困难:猝死者在发病数天或数周前自感胸痛或出现性质改变的心绞痛,呼吸困难。
-
乏力、软弱:在许多研究中发现心脏性猝死前数天或数周内乏力、软弱是特别常见的症状。
-
特异性心脏症状:持续性心绞痛、心律失常、心衰等。国外文献报道,24%的心脏性猝死者在心脏骤停前3.8h出现特异性心脏症状,但大多数研究认为,这些症状少见,特别是那些瞬间死亡者。
-
冠心病猝死是突然发生的,多在冬季,半数人生前无一点症状,绝大多数发生在院外,如能及时抢救病人可能存活。
病例概况:患者男,49岁,以“间断胸闷1年,突发意识丧失3小时”为代主诉于2021年12月29日入院。
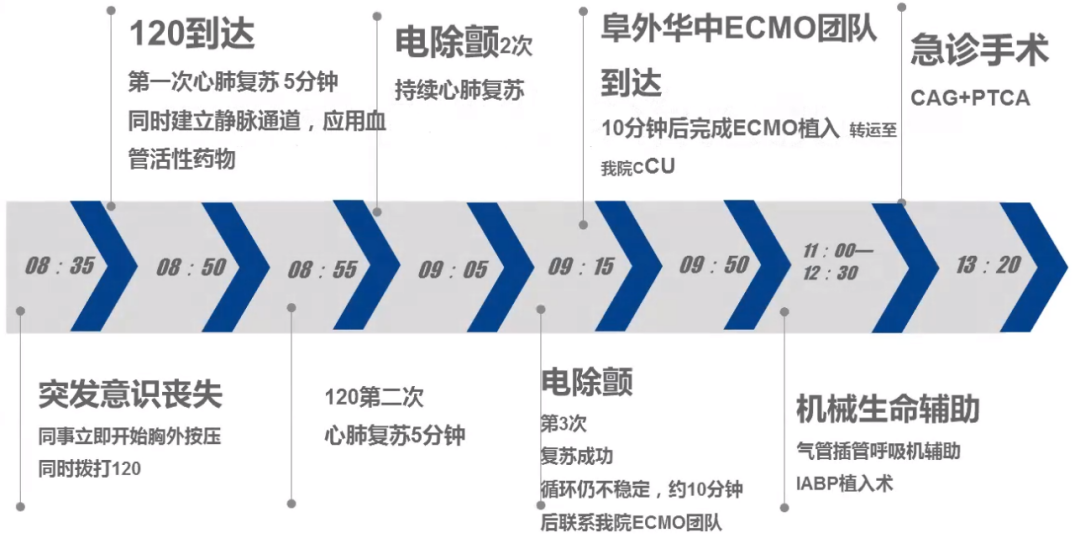
2021-12-29:
-
08∶35患者于办公室突发意识丧失,同事立即予以持续心脏按压并拨打120;
-
08∶50 120到达后查体:患者呈昏迷状态、四肢湿冷、大小便失禁、瞳孔散大,继续给予心肺复苏及电除颤三次后复苏成功;
-
09∶50我院ECMO团队到达后征求家属同意于办公室行ECMO置入,随后转运至我院。
发病到ECMO植入时间轴:
入院后诊疗经过:
急诊手术——急行CAG+PTCA:患者心源性休克状态,术前尝试桡动脉穿刺失败,另患者左下肢ECMO管路植入,征求患者家属同意后,撤除IABP,取右侧股动脉入路穿刺行CAG+PCTA术。RCA:大致正常;LM:支架通畅;LCX:纤细,开口狭窄70%-80%;LAD:开口闭塞。开通LAD后,行PTCA术,血流TIMI 3级,结束手术。

患者5天后清醒,3周后可下地走路。本病例的成功救治,一方面得益于身边人及时的心肺复苏;另一方面,床边的ECMO给了这种顽固的、复杂的患者一个机会。高传玉教授对该病例评价:“办公室秒变急救战场,医学专家创造‘心’奇迹。”
1.确诊冠心病的四大证据
对怀疑有冠心病的患者,努力寻找心肌缺血的证据。
缺血性ST-T变化——心电图、运动试验、Holter。
阶段性室壁运动异常——负荷超声心动图。
区域性血流灌注减低——负荷SPECT。
局限性冠状动脉狭窄——冠状动脉造影、多排螺旋CT。
2.哪些人是猝死的高危人群
心血管疾病和心血管极高危人群(综合欧洲相关指南与中国专家共识):
-
临床确诊的ASCVD(动脉粥样硬化性疾病),包括ACS(急性冠状动脉综合征)、稳定性冠心病、冠状动脉介入治疗后和冠状动脉搭桥手术后的患者、缺血性心肌病、缺血性卒中、TIA(短暂性脑缺血)以及外周动脉粥样硬化病等。
-
影像学检查如冠脉造影或颈动脉超声发现明显斑块。(中国指南未提到,欧洲指南列出,应引起临床注意)
-
糖尿病合并靶器官损伤,如出现蛋白尿,或伴有吸烟、高血压、血脂异常等主要危险因素之一者。
-
重度CKD【GFR<30ml/(min·1.73㎡)】患者。
-
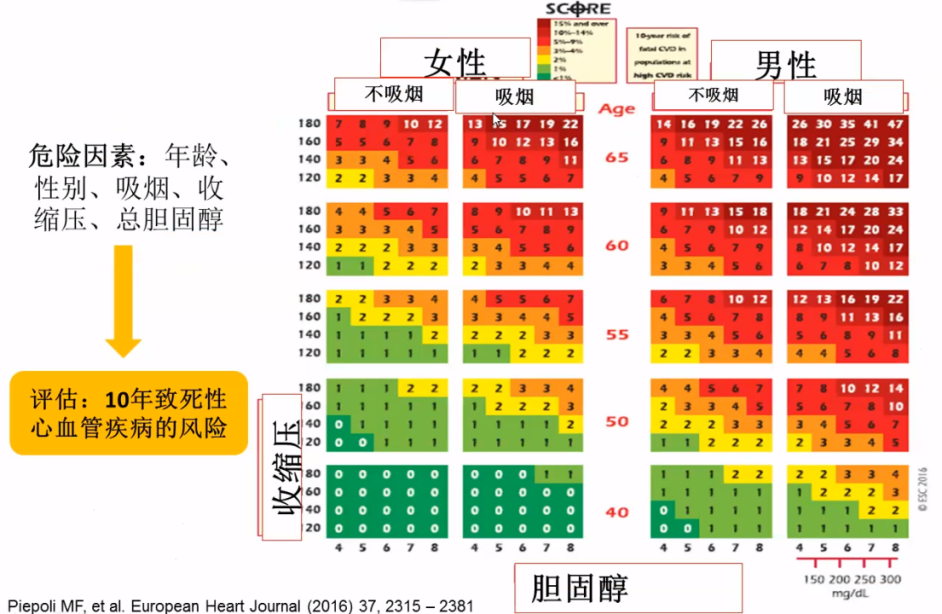
10年致命性心血管风险SCORE评分≥10%。
3.何时进行心血管疾病风险评估
-
建议CV风险增加的个体,即早发CVD家族史,家族性高脂血症,主要心血管危险因素(如吸烟、高血压、糖尿病或血脂水平或提高)合并症增加心血管风险,进行系统CV风险评估。(Ⅰ,C)
-
建议每5年重复评估CV风险,风险接近阈值的个体应更频繁进行评估。(Ⅰ,C)
-
建议>40岁男性和>50岁或绝经后无已知CV危险因素女性考虑进行系统CV风险评估。(IIb,C)
-
不推荐<40岁男性和无已知CV风险<50岁女性进行系统性CV风险评估。(III,C)
4.SCORE表:致死性CVD十年风险评估
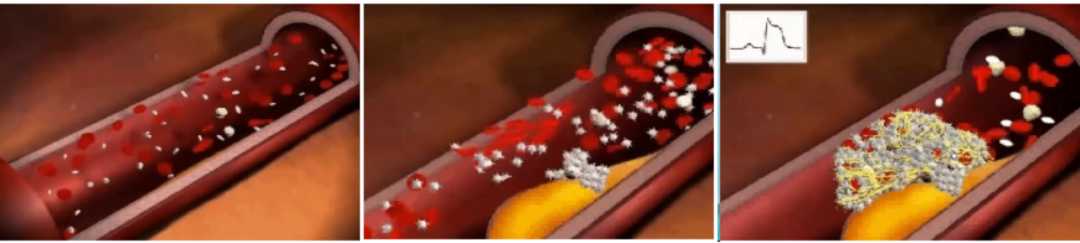
心肌梗死多发生在冠状动脉粥样硬化狭窄基础上,由于某些诱因致使冠状动脉粥样斑块破裂,血小板在破裂的斑块表面聚集,形成血块(血栓),突然阻塞冠状动脉管腔,导致心肌缺血坏死;另外,心肌耗氧量剧烈增加或冠状动脉痉挛也可诱发急性心肌梗死。
1.介入治疗
病例:患者女性,80岁,无高血压无糖尿病,突发心前区疼痛2小时。未溶栓,经过与患者家属反复沟通,于4小时时同意介入治疗。

RCA闭塞,TIMI=0,LCA正常。
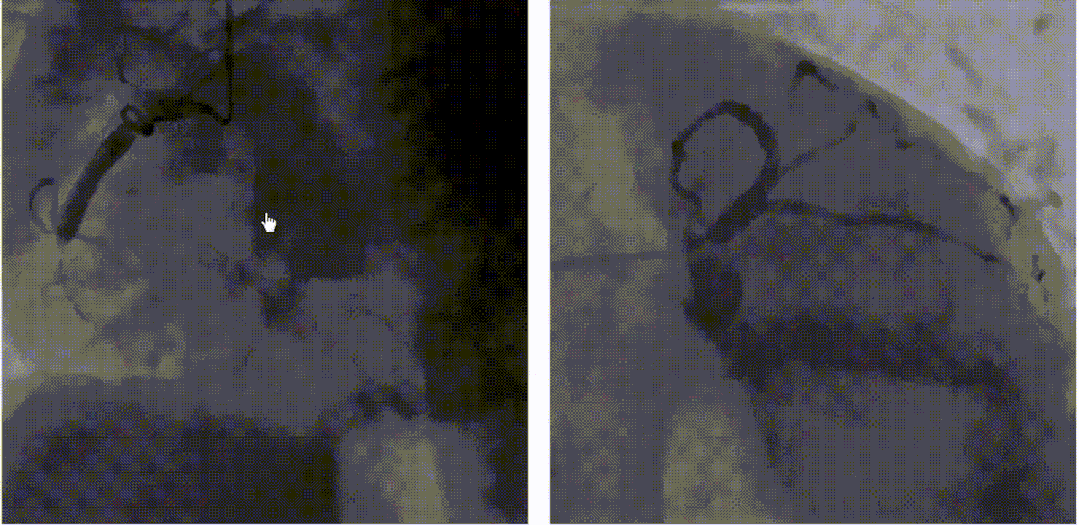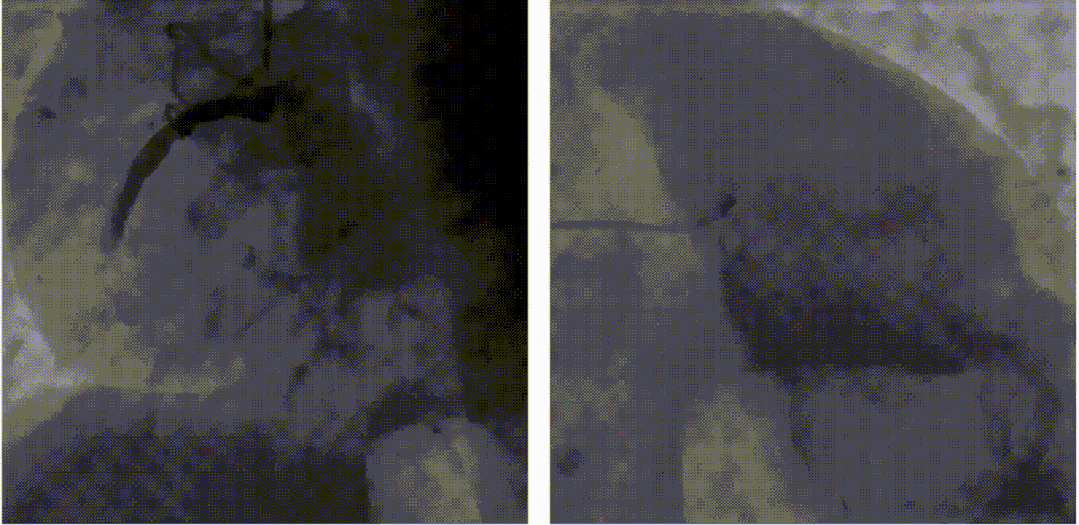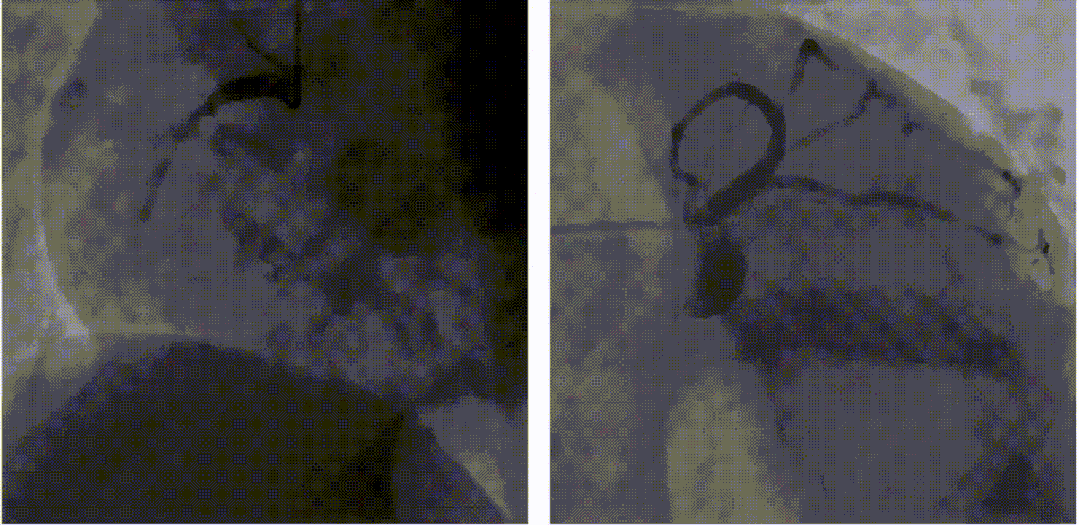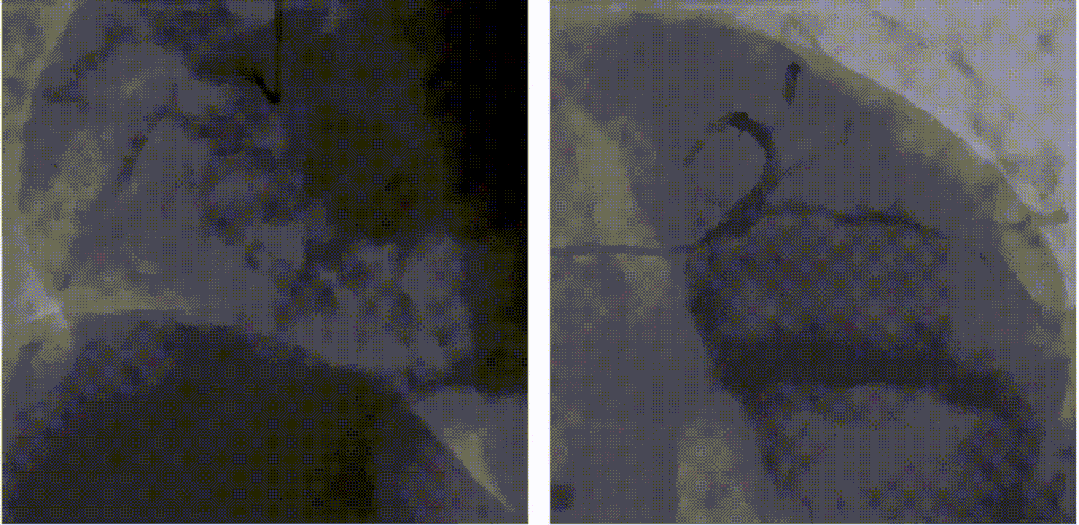
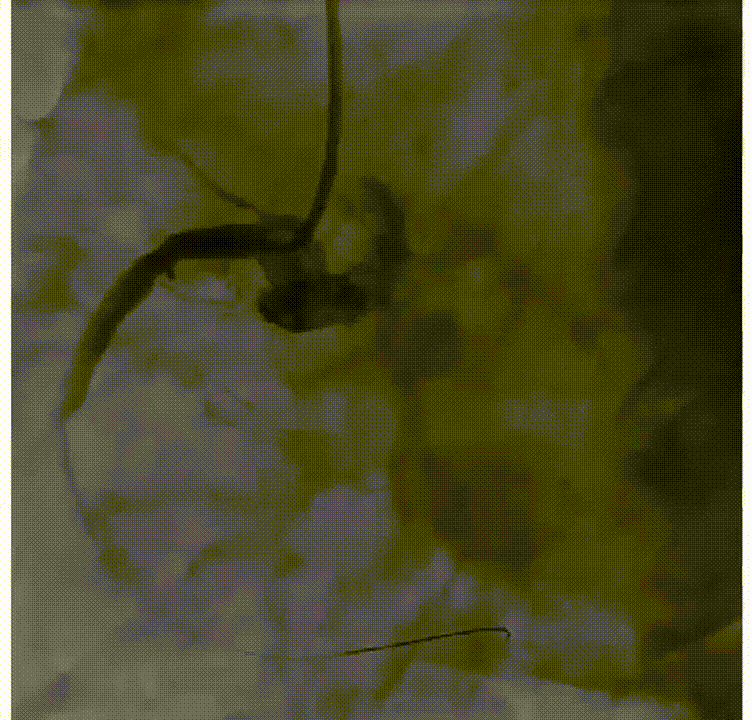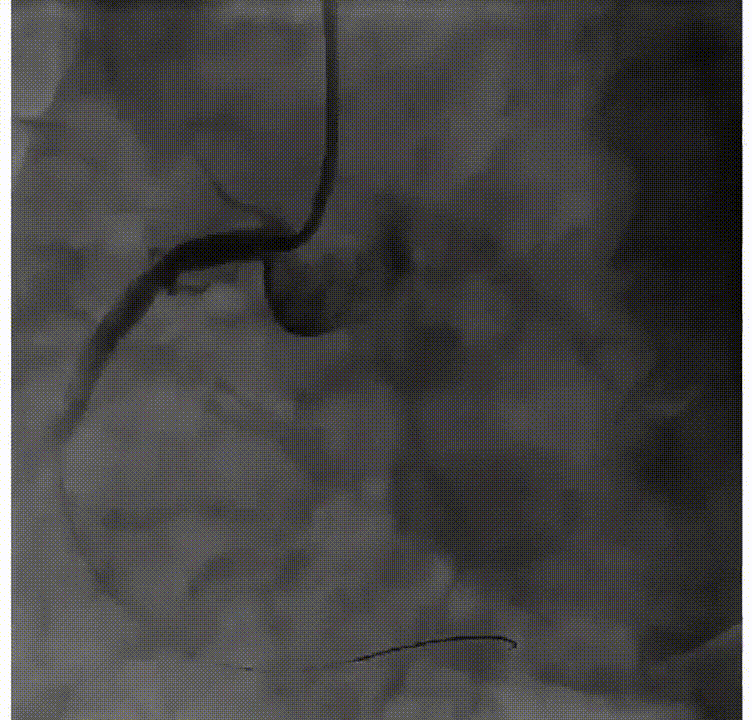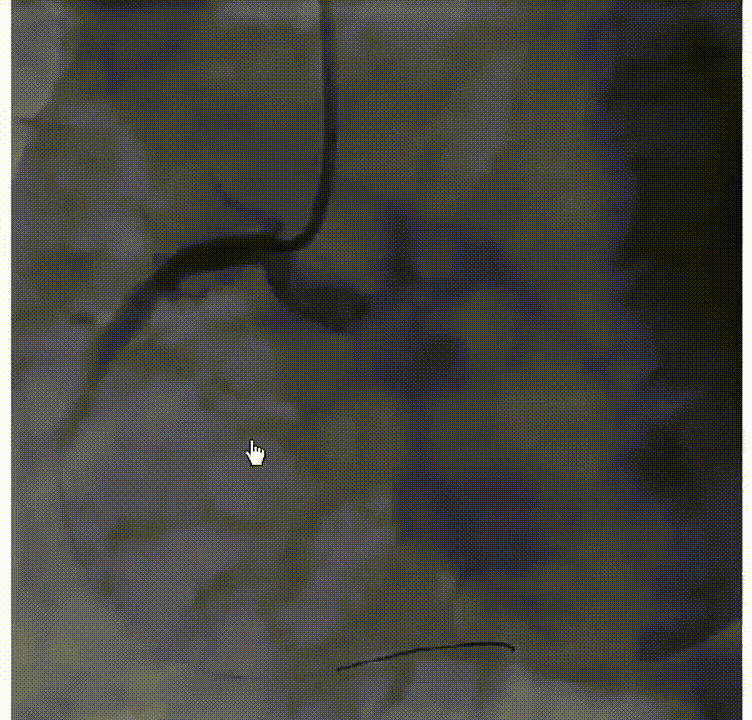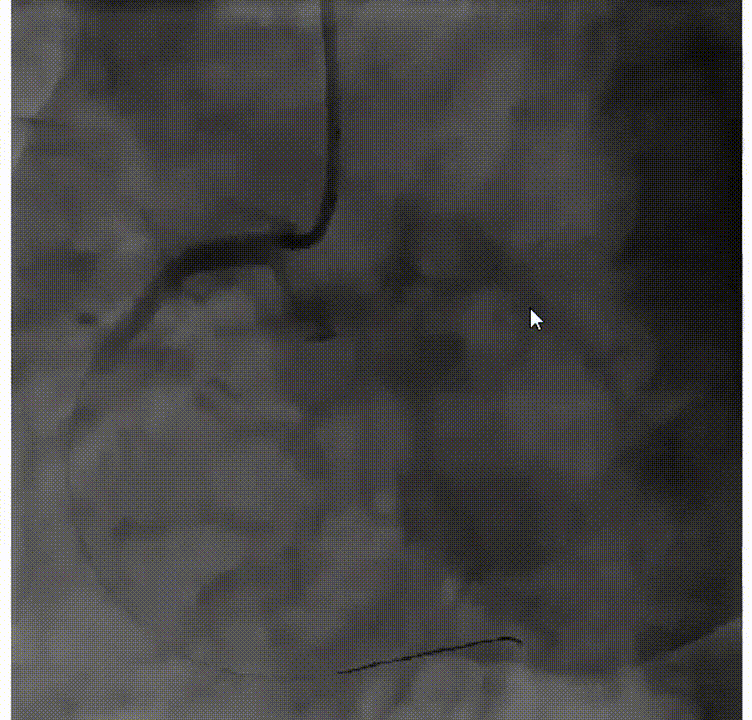
对该患者进行血栓抽吸治疗。球囊扩张后,血流恢复,但RCA中段仍有严重残余狭窄,TIMI=3级。
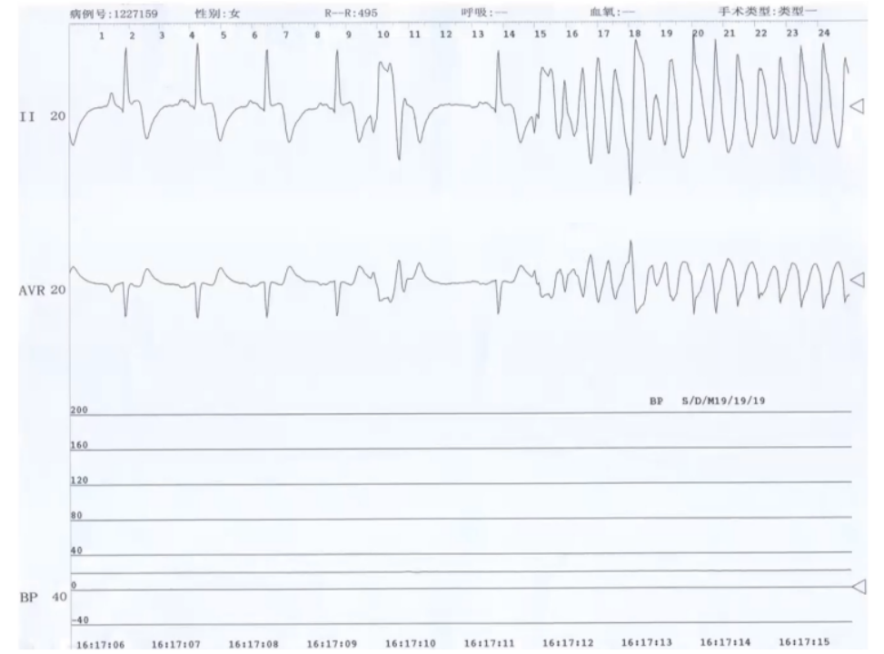
术中发生再灌注VT,再扩张时患者室颤,此时支架还未成功植入,启动除颤200WS,边除颤边放入支架。但除颤过程导致第一枚支架位置不确定,遂植入第二枚支架。
右冠状动脉植入支架2枚,残余狭窄消失,血流恢复(TIMI=3)。
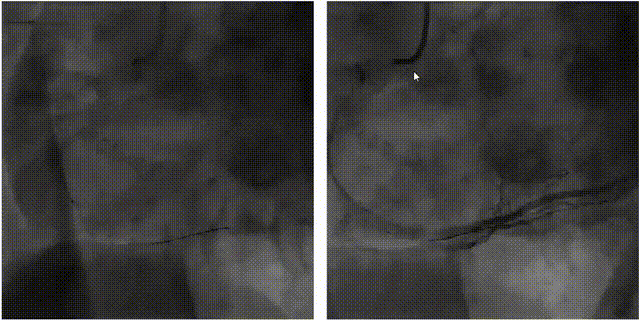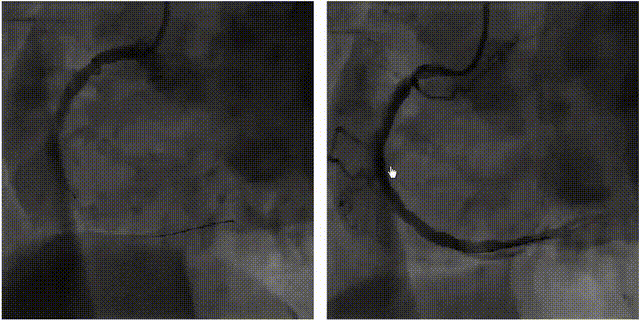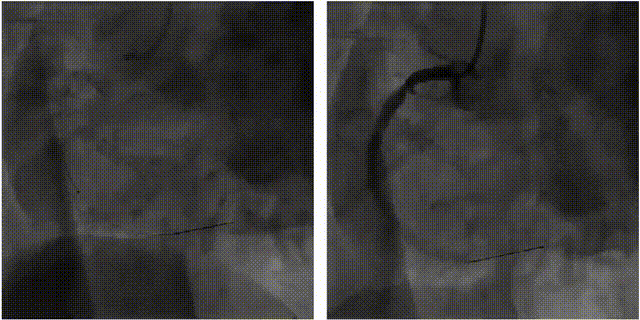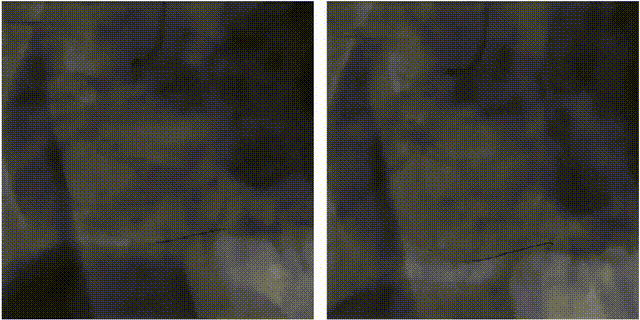
2.溶栓治疗
溶栓治疗要选择靶向、高效能溶栓剂,对于以前常用的链激酶、尿激酶,因其疗效差,临床已基本不再使用。
AMI溶栓后的处理:
病例:男,46岁,每天数次心绞痛。发作时:下壁导联ST段抬高。诊断:变异性心绞痛。危险:Ⅲb。造影:右冠状动脉多处严重狭窄。
AMI溶栓成功后,患者依然处于循环衰竭状态,持续低血压、出汗等症状。造影提示TIMI 0-1,伴严重缺血症状。
行介入治疗,选取GUDIANT Pilot50钢丝,Lepu 2.5X20mm球囊,Lepu 3X24,3X18,3X18 Partner支架3枚,20ATMX20秒。即刻效果明显。
提示:溶栓成功后血流动力学不稳定者应该尽早行介入治疗。
“时间就是心肌,心肌就是生命”时间在再灌注抢救中意义重大。心肌坏死速度20%/h,黄金救治时间是2h内。
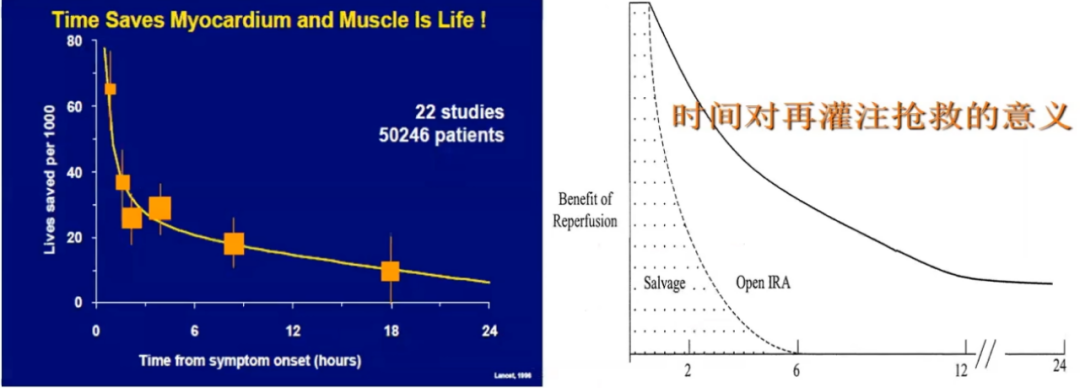
0-0.5h:预防梗死;0.5-2h:大量挽救心肌+IRA开通的益处;2-6h:心肌挽救降低,IRA开通的益处;>6h:基本不挽救心肌,但有IRA开通的益处。
对于猝死急救,毋庸置疑就是尽早心肺复苏,心肺复苏的黄金救治时间只有4分钟,随着心脏骤停时间的延长,复苏成功的概率也会逐渐降低,脑缺血、缺氧时间越长,发生脑死亡的可能性就越大。心肺复苏是在专业救护人员到达之前,延续患者生命最重要的方法。在发现有猝死情况时,应该第一时间启动心肺复苏,并拨打120请求救援。
尽管心血管疾病的诊治水平已经取得了很大进步,但是心源性猝死仍是全球范围内主要的公共健康问题之一,临床实践中对于该病的防治仍然任重道远,猝死对社会、家庭以及医疗卫生服务体系造成了沉重的负担。高传玉教授提到,面对挑战,一方面,需要不断探索疾病的诊疗理念与救治方法,另一方面,应该重视危险因素的早期控制和筛查干预。