MDT online | 广东省人民医院MDT团队:不惧高危迎难而上,助力患者向新而生
对于心脏瓣膜手术高风险的患者而言,心脏瓣膜介入治疗为之带来了全新治疗选择,现已成为心血管学科建设的热点,心脏瓣膜介入中心(简称“瓣膜中心”)的建设也成为时代发展所需。随着全国瓣膜中心规范化建设的不断推进,多学科联合诊疗(MDT)团队建设的重要性日益凸显。瓣膜中心认证标准明确指出,应组建由心内科、心外科、麻醉科、影像科等多学科专家组成的瓣膜介入治疗团队。
2023年8月16日,由苏州工业园区东方华夏心血管健康研究院主办的“心脏瓣膜病介入中心规范化系列培训MDT病例讨论会”走进广东省人民医院,该院心内科、心外科、麻醉科、影像科、心脏重症科等多名医护专家出席会议,并邀请浙江大学医学院附属第二医院王建安教授团队、陆军军医大学第二附属医院(新桥医院)晋军教授团队、佛山市第一人民医院许兆延教授团队、中山市人民医院张励庭教授团队、广东医科大学附属医院陈建英教授团队、空军军医大学唐都医院李妍教授团队、南宁市第一人民医院刘杰教授团队一起参与,为与会者呈现了一场精彩绝伦的学术盛宴。
现场各位专家透过MDT视角,“沉浸式”分享病例基本情况及治疗策略与管理,深入探讨了MDT团队协作的标准化流程,进一步诠释了MDT团队建设的重要意义。让我们一起回顾这一精彩病例。
术前评估
“
一、患者基本情况
罗淞元教授:患者为77岁男性,因“反复胸闷痛2年余,再发胸闷10余天”入院。
既往史:2021年1月行冠脉造影术诊断为冠心病(三支病变),于RCA植入支架5枚(自诉)。2023年1月再次出现胸闷痛,呼吸困难,当地医院诊断为“急性心力衰竭、心源性休克、双侧胸腔积液、急性非ST段心肌梗死、冠脉支架植入术后、主动脉狭窄、高血压3级、主动脉瘤”。
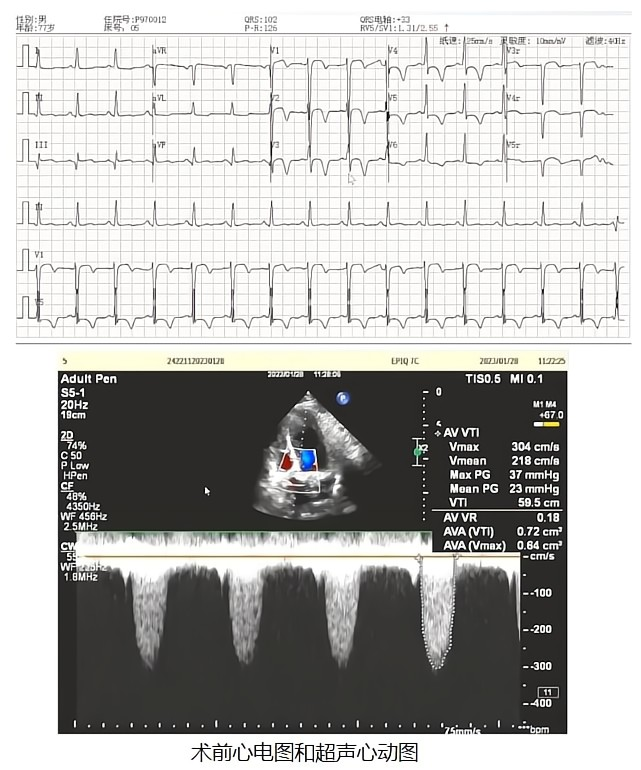
心电图检查:提示“V3、V4 ST段压低;V1-V6 T波倒置”。
入院查体:脉搏84次/分,血压121/84mmHg;神志清楚,双肺呼吸音增粗,双下肺可及湿性啰音,肺底呼吸音减弱;心界向左下扩大,心尖搏动点位于第6肋锁骨中线外侧1.5cm;主动脉瓣第一第二听诊区可及III级收缩期喷射样杂音,向颈动脉传导;双下肢轻度凹陷性水肿,周围血管征阴性。
实验室检查结果
冠脉造影提示:三支血管病变,LAD近中段弥漫钙化长病变,80%-90%狭窄。
急诊处理:行RCA冠脉PCI术,术后肌钙蛋白下降,但仍有反复心衰症状。
超声心动图提示:重度主动脉瓣狭窄,左室收缩功能严重下降。
考虑症状性射血分数下降的低流速低压差重度主动脉瓣狭窄。
STS评分:15.993%。
“
二、术前检查-超声
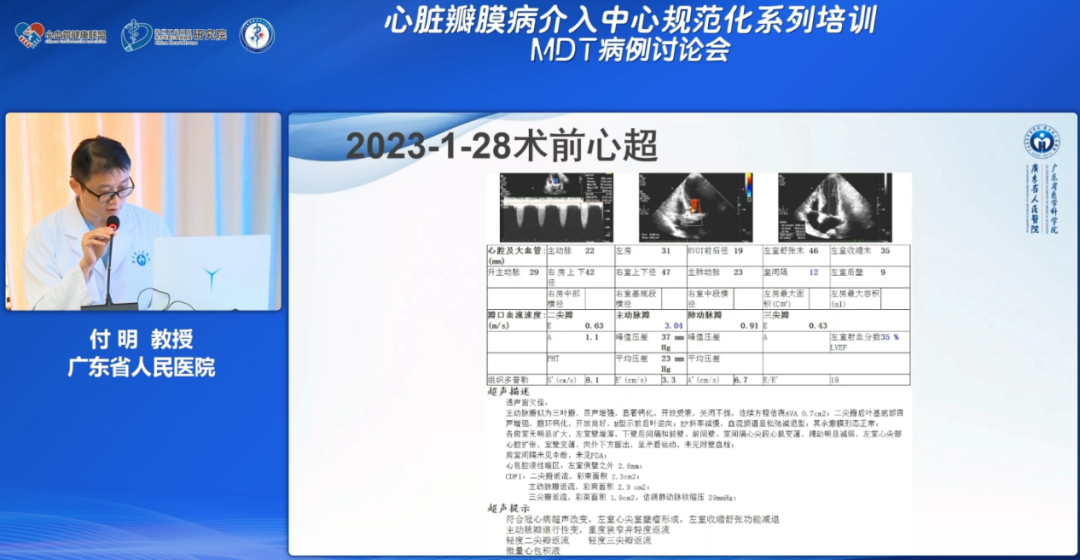
付明教授:2021年患者的超声影像显示左室射血分数(EF值)58%;主动脉瓣为三叶瓣,显著钙化,开放受限,关闭不拢;主动脉瓣环内径24mm,主动脉窦内径35mm;左房扩大,左室壁显著增厚,下壁后间隔运动明显减弱;主动脉瓣口流速3.8m/s,平均压差36mmHg。
2023年患者的超声影像显示左室EF值35%;主动脉瓣似为三叶瓣,显著钙化,开放受限,关闭不拢;连续方程估测瓣口面积为0.7cm2;EF斜率减慢,血流频谱呈松弛减退型;左室心尖部心腔扩张,室壁变薄,向外下房膨出;主动脉瓣口血流速度3.04m/s,平均压差23mmHg。
通过回顾2021年超声影像诊断,可以清楚看到患者血管及瓣膜病变的进展,是一位典型的低流速低压差冠心病患者。
“
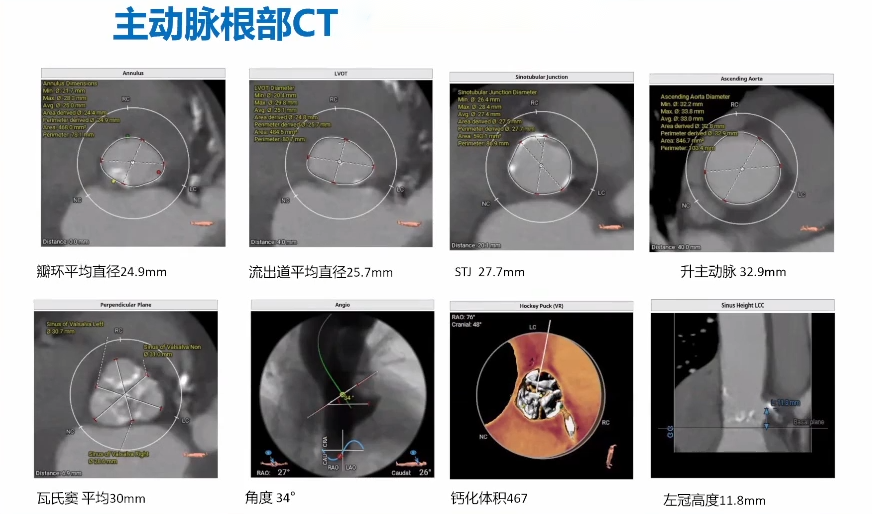
三、术前检查-CT
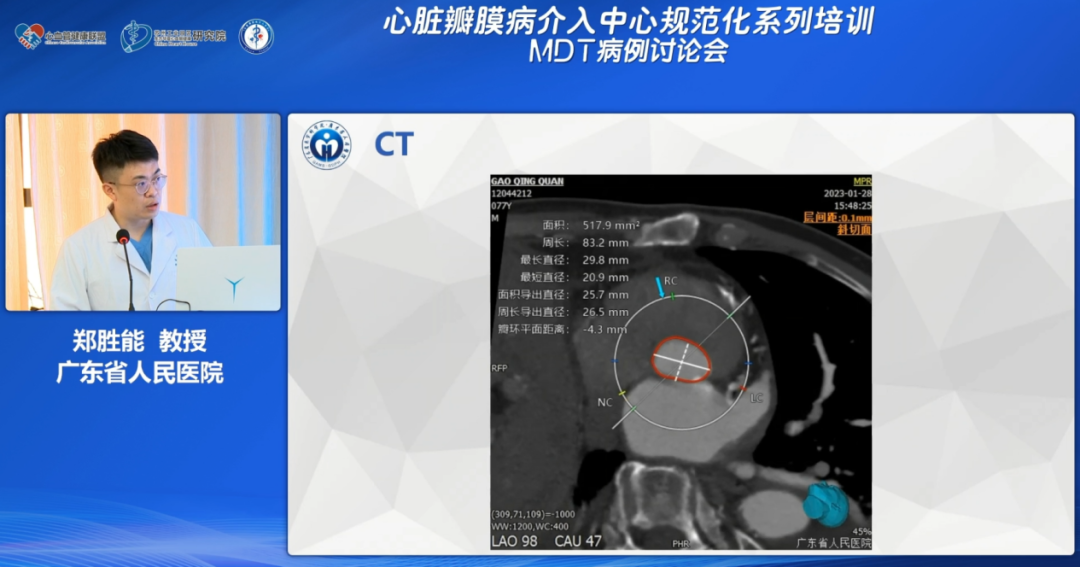
郑胜能教授:患者整个瓣环以及流出道(瓣环下方4mm)接近桶状结构,直径为80-85mm。瓣环平面显示瓣环周长为80.1mm,面积为490.9mm2。瓣环上方升主动脉轻中度钙化,冠窦到对侧瓣叶交界处长度平均为30mm左右;瓣环平面距离为16.7mm,瓣环上方4cm处升主动脉直径为32.7mm。冠脉开口方向正常。瓣环平面与水平轴的夹角为47.0°。从外周情况看,患者存在肾下型腹主动脉瘤,有明显附壁血栓;腹主动脉在肾下区域发生s型折弯,整体血管迂曲,附壁可见明显钙化以及大量血栓影。
“
四、外科风险评估
范瑞新教授:患者如果做外科手术需要考虑几个风险点:一是患者左室EF较低,心脏STS评分较高;二是患者的冠脉问题可能需考虑同时行搭桥手术,加上患者钙化较重,搭桥手术难度增大;三是患者心尖部的室壁瘤和腹主动脉瘤需提前考虑手术策略;四是患者年龄大,病情复杂,术后康复也是重大问题。综合而言,患者行外科手术的风险较高,不建议行外科手术。
“
五、术中麻醉风险评估
郭晓纲教授:对于一般患者,术中麻醉主要关注几个重要节点,尤其是麻醉诱导、导丝跨瓣、球囊扩张以及瓣膜释放前后的血流动力学变化,要及时跟进处理,减少血流动力学的波动,辅助医生安全进行手术。若辅助应用ECMO,可减少麻醉诱导的压力,要注意最好气管插管以后进行操作。在麻醉用药方面,主要是镇定、镇痛和肌松药。
从麻醉风险角度考虑,此患者基础病变较多,心功能较差,伴有心肌缺血,术中麻醉诱导和维持风险较高。麻醉计划是尽可能预防、及时准确判断、精准处理各种意外情况,做好脏器保护,尤其是大脑和心肌保护。①前负荷:维持足够的前负荷,保证患者血压的同时不增加心脏负荷;②后负荷:不增加右室后负荷,心肌收缩力维持在最低水平,心率维持在中等水平。同时准备好抢救药品,保证患者安全。
“
六、围术期循环辅助
周成斌教授:经皮机械辅助循环支持(pMCS)的使用分为治疗性使用、预防性使用、补救性使用和预备使用。本例患者为急性冠脉综合征(ACS),年龄较高,EF值为35%,心功能低下,存在多种高危风险因素,考虑进行预防性pMCS,具体为右锁骨下动脉插管,左股静脉行VA-ECMO,再在术后患者病情稳定的情况下撤离。整个介入过程中,需要治疗团队对患者进行综合管理,需要协调人员将各个科室的专家结合在一起,配合术者,共同取得手术成功。
手术策略讨论
马文帅教授:这是一个极具挑战的病例,患者冠状动脉严重钙化,三支严重病变,目前右冠已经处理好,但左冠仍有重度狭窄伴钙化,入院心电图示前壁广泛T波倒置,存在室壁瘤,PCI和TAVR是同期进行还是分期进行,是需要考虑的问题,且患者肾功能明显降低,术中应注意水化,防止肾功能急剧恶化。
李妍教授:患者冠脉情况复杂,心功能差,瓣膜重度狭窄,考虑ECMO辅助,PCI+TAVR一站式治疗,一来可减少造影剂对患者负荷的影响,二来可降低循环崩溃的可能性。从颈动脉入路是一个“短平快”的选择。
于世勇教授:患者入院后血压需升压药才得以维持,心功能较差,冠脉钙化严重,射血分数较低,循环状态较差,外科风险较高,介入是相对合理的方法。我个人更倾向于PCI与TAVR同期进行,因为患者冠脉病变复杂,如果TAVR后再处理冠脉,可能涉及旋磨等操作,会增加手术难度,不利于术后心功能恢复。对本病例而言,入路选择、瓣膜类型、瓣膜大小都是术前需要考虑的问题。患者此前右冠做过支架,但又发生重度狭窄,一站式手术后是否会在短期内再次出现狭窄,也是需要考虑的问题,在这种背景下,球扩瓣或许更具优势。
张励庭教授:患者冠心病合并室壁瘤,心功能较差,外周血管情况也不太理想,外科手术风险较大。PCI与TAVR到底是同期还是分期进行,主要基于患者病情及自身耐受情况。结合本患者各项评估,建议同期处理。术中可考虑旋磨处理钙化病变,常规PCI+TAVR入路问题不大,但再结合VA-ECMO,则增加了入路难度,要在术前进行仔细思考。
周达新教授:考虑到腹主动脉瘤的风险,经颈动脉入路进行手术是一个合理的选择。
黄文晖教授:结合本病例患者情况,个人更倾向以股动脉作为ECMO的其中一个通道,颈动脉入路进行手术。
罗建方教授:腹主动脉瘤富含血栓,ECMO从股动脉入路需要谨慎。本患者总体手术策略为PCI+TAVR一站式手术,在ECMO支持下进行。
手术演示
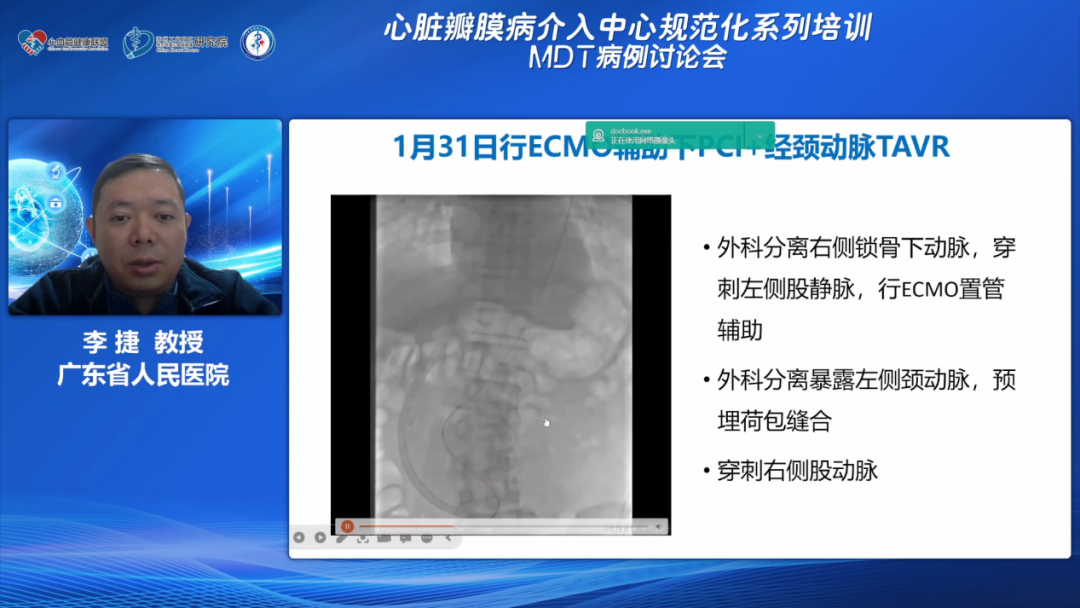
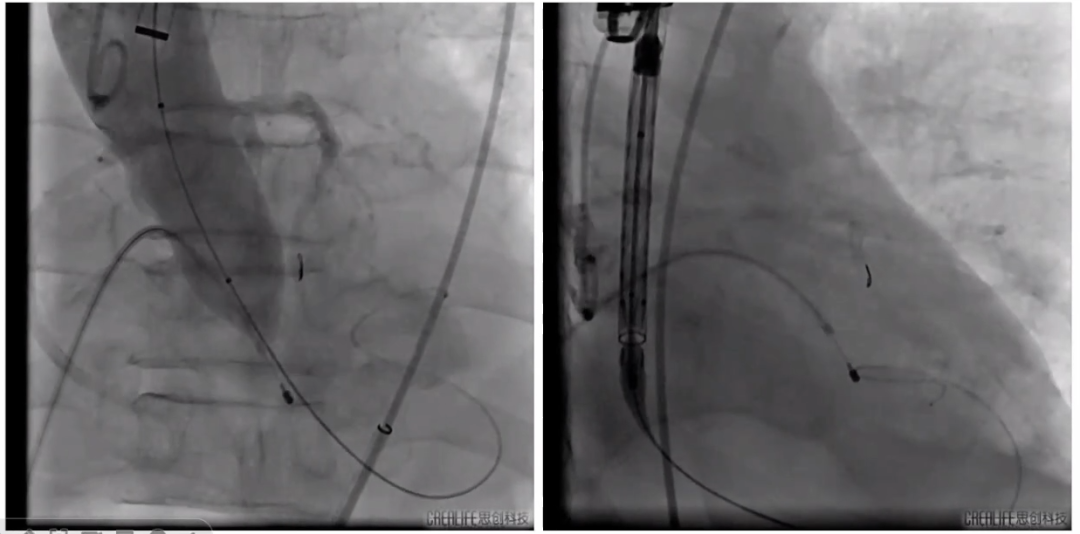
李捷教授:鉴于患者腹主动脉瘤的情况,心外科建议行锁骨下动脉插管,经颈动脉TAVR,腹主动脉瘤择期处理。心内科TAVR团队考虑患者严重三支病变,合并AS,心功能差,由于此前已经上了ECMO,考虑同期行PCI+TAVR。先经右侧股动脉,用抗折长鞘行LAD旋磨后PCI,TAVR手术方面考虑颈动脉入路,选择29号瓣膜,22号球囊预扩。
具体操作流程:患者于1月31日行ECMO辅助下PCI+经颈动脉TAVR。外科分离右侧锁骨下动脉,穿刺左侧股静脉,行ECMO置管辅助;外科分离暴露左侧颈动脉,预埋荷包缝合;穿刺右侧股动脉。
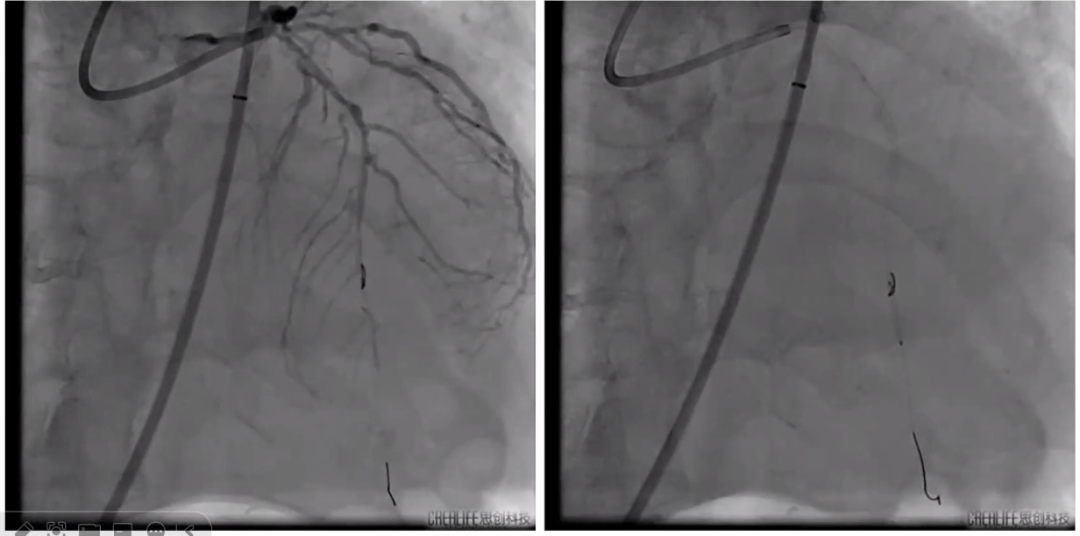
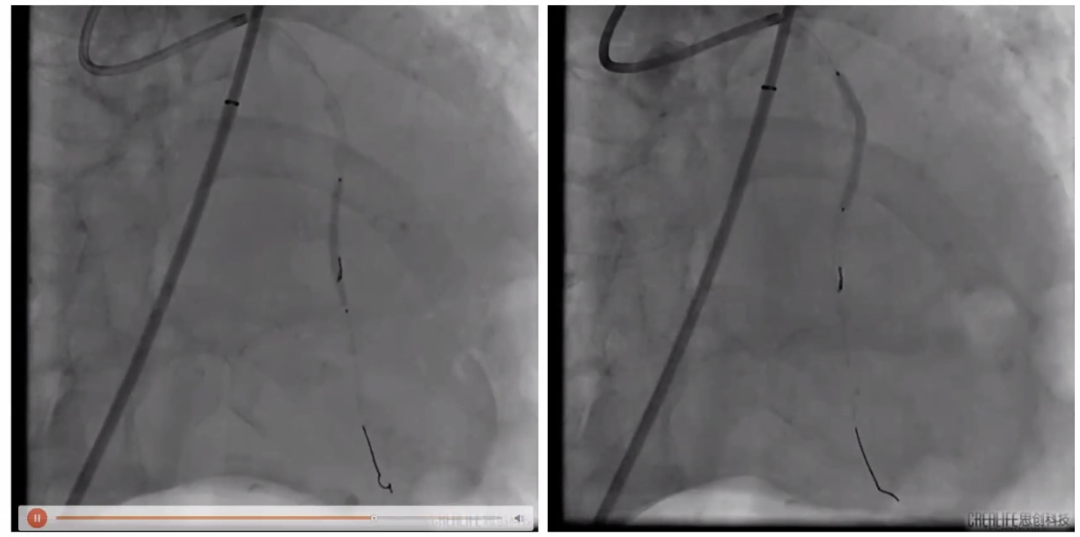
左冠造影
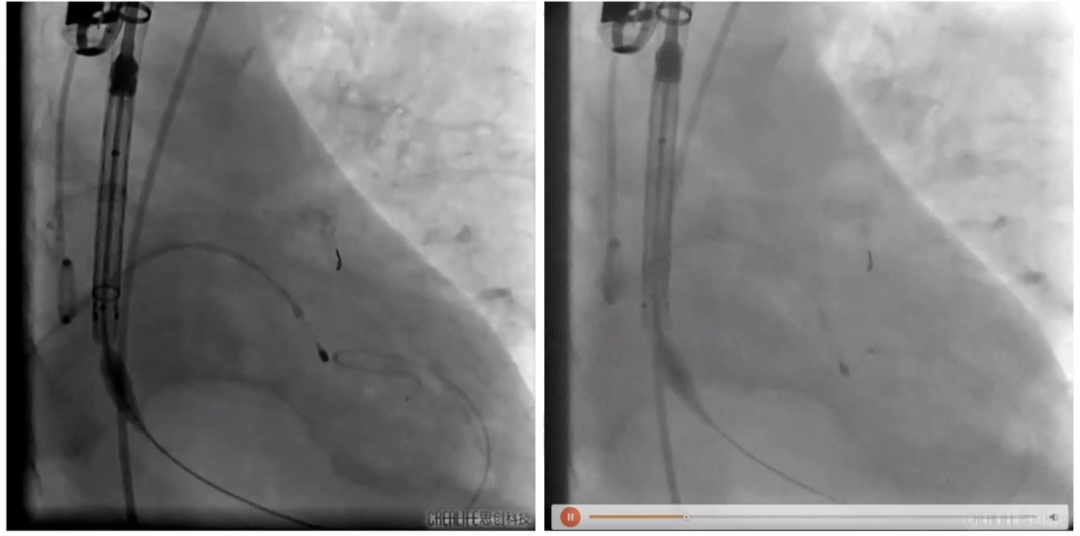
术中微导管交换旋磨导丝,随后测试发现旋磨导丝断裂,再次置入旋磨导丝,以1.5磨头旋磨。
旋磨导丝断裂
再次置入旋磨导丝并旋磨
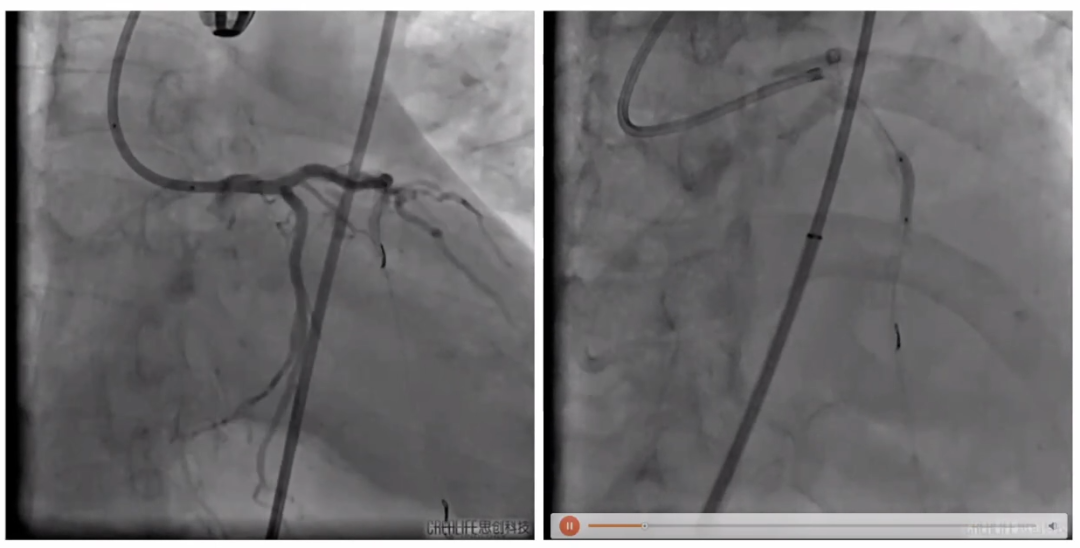
旋磨后以2.0mm、2.5mm球囊分别预扩,预扩后前降支中远段血流、心脏搏动仍较差,LAD依次植入2.5mm、2.75mm、3.0mm支架。
以2.0mm、2.5mm球囊预扩
LAD依次植入支架
以2.75mm高压球囊16-26 atm全程后扩,随后复查冠脉造影,血流基本恢复,但心跳仍较差。
2.75mm高压球囊后扩
复查冠脉造影
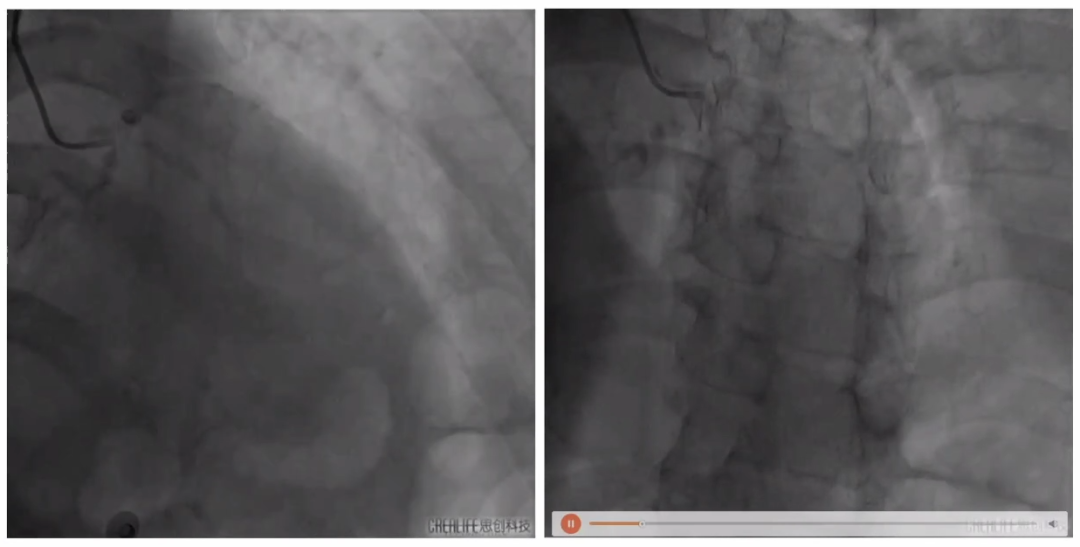
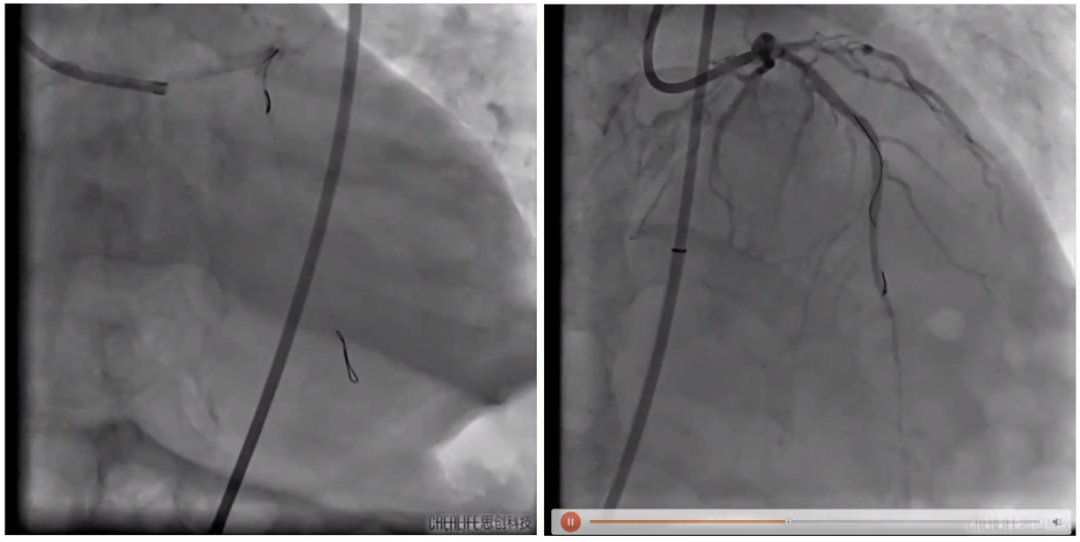
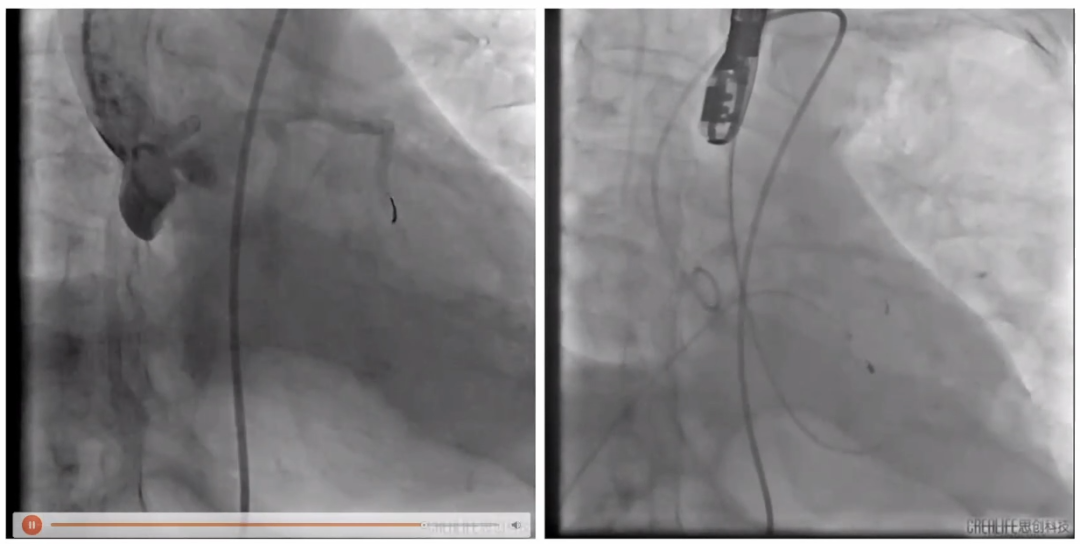
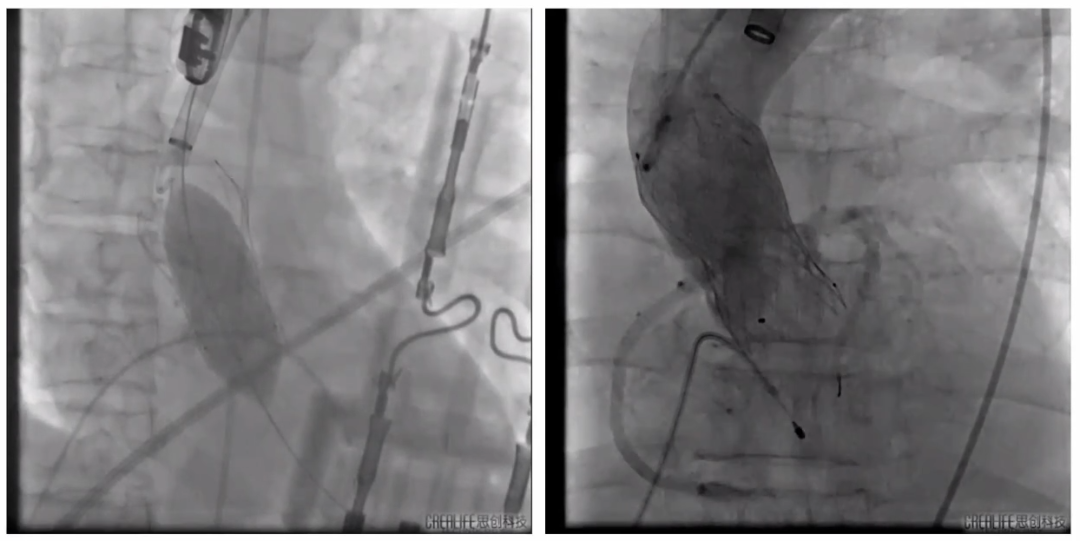
在主动脉根部造影后跨瓣建立轨道,阻断颈动脉。在23mm球扩主动脉后置入29号瓣膜,在定位后对瓣膜进行释放。23mm球囊后扩后复查造影,并对颈动脉及腹主动脉造影。
跨瓣建立轨道,阻断颈动脉
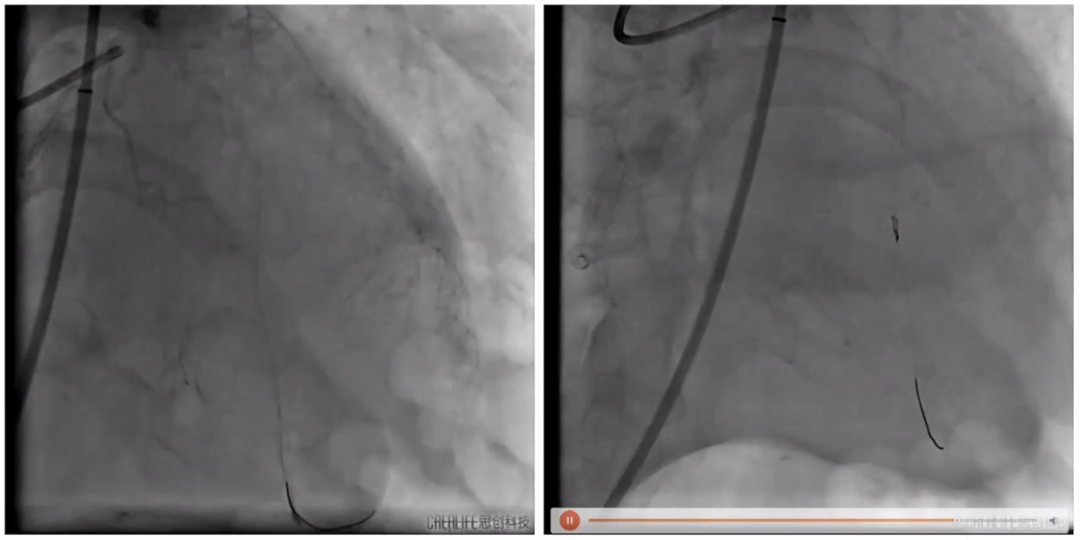
球扩主动脉后置入29号瓣膜
释放瓣膜
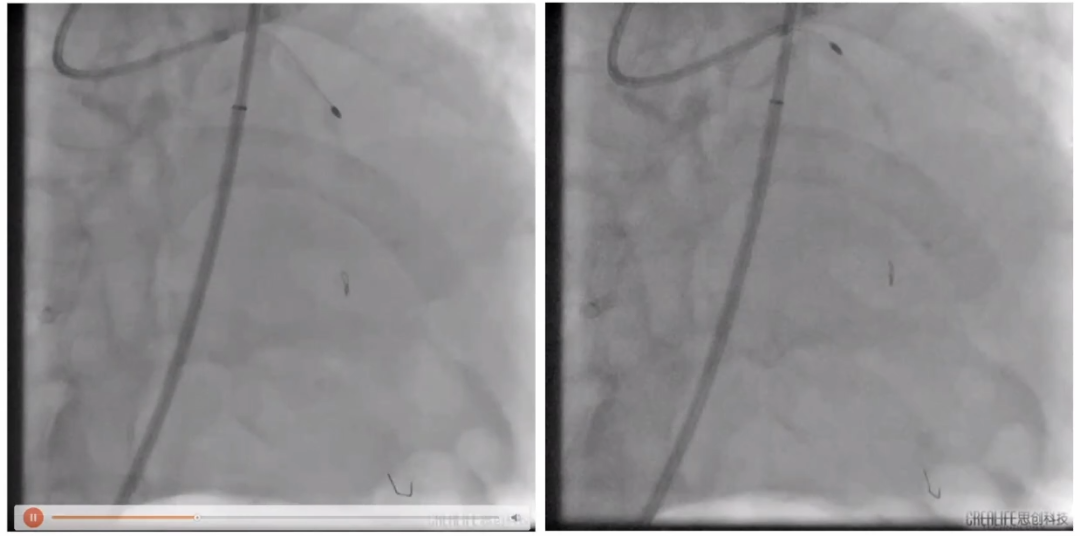
瓣膜完全释放
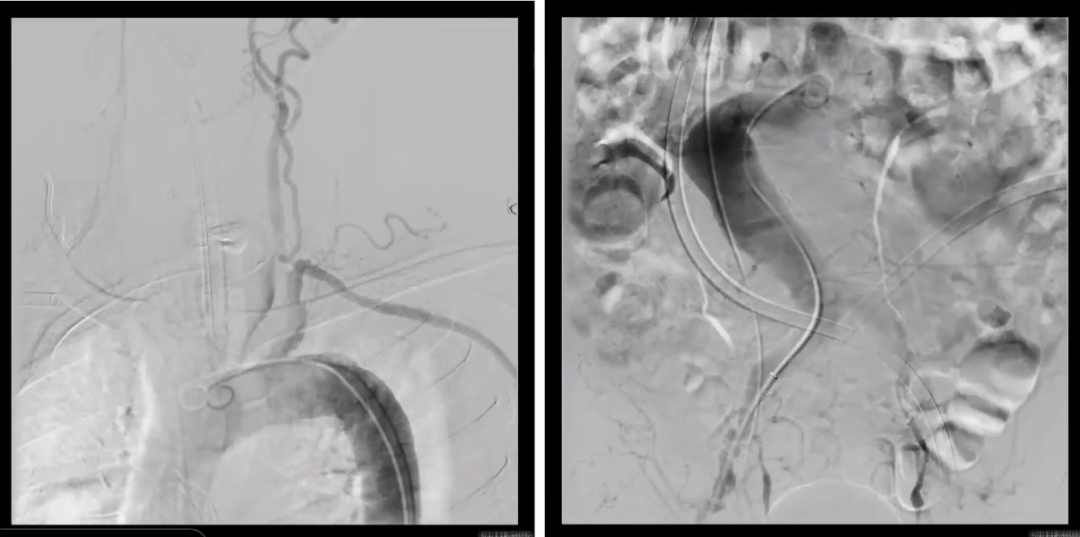
再次复查造影
复查颈动脉及腹主动脉造影
术后管理
“
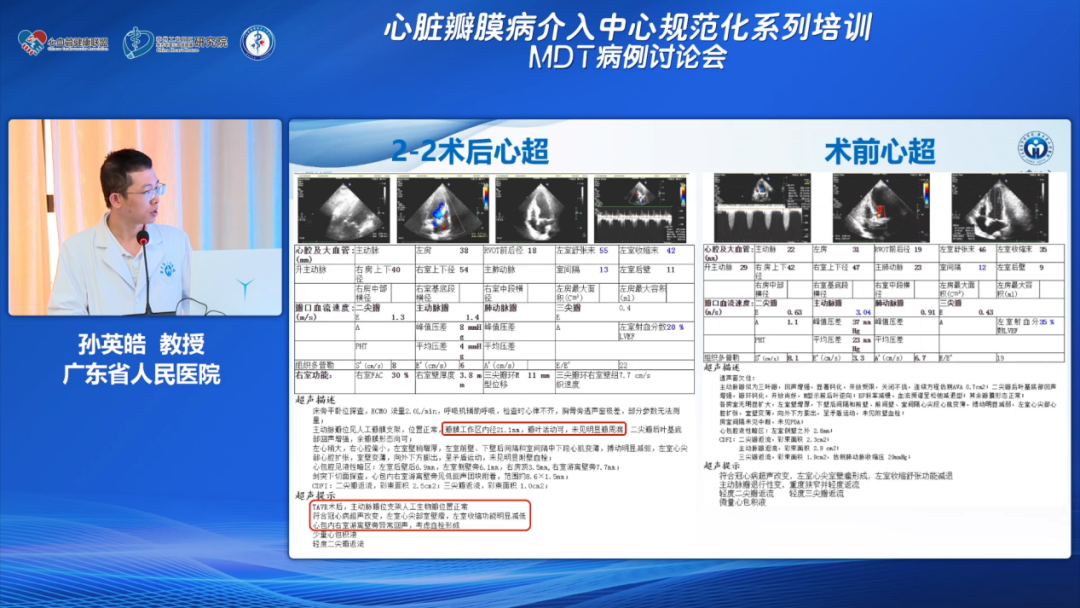
一、术后病情变化
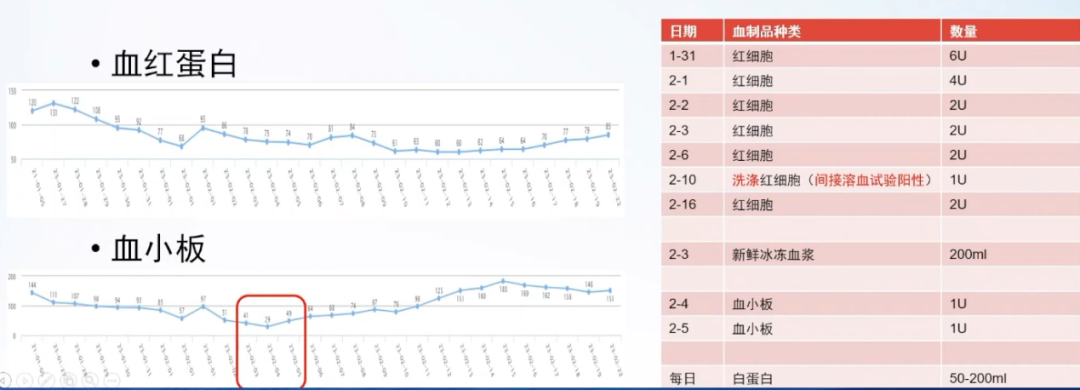
孙英皓教授:患者于术后当天22:00左右出现血压下降,收缩压最低下降至50mmHg,ECMO流量不稳定,流量波动在1.0-1.54L/min。血常规示血红蛋白为77g/L,床旁彩超示中大量心包积液,右心明显受压,心包填塞诊断成立。急予心包穿刺置管引流,并申请输血及自体血回输,患者血压逐渐上升,收缩压上升至120mmHg左右,ECMO流量上升至2.15L/min。
回顾患者手术过程中未见明显造影渗漏,暂无明确复查冠脉造影的指征,经心外科会诊后,暂时保守治疗,必要时手术。
抢救过程中抽出血性心包积液520ml,自体血回输454ml。继续监测生命体征,动态复查心包积液量变化,合理滴定ECMO抗凝治疗窗,避免因凝血功能不佳加重心包积液。
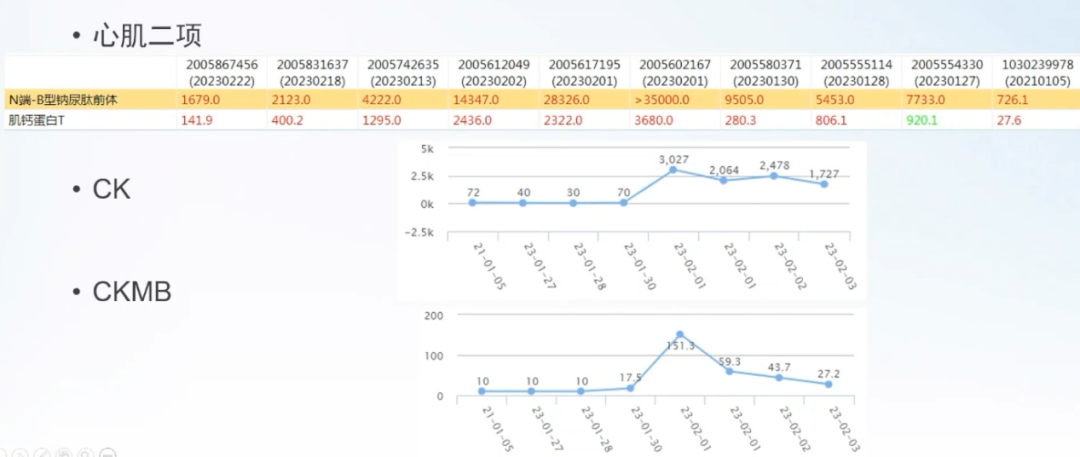
TAVR+PCI术后心功酶出现峰值
术后超声
“
二、围术期管理情况
莫与京教授:患者术后出现心包填塞,遂以无肝素ECMO支持,于2月6日撤离ECMO,2月7日拔除心包引流管,2月9日低分子肝素0.3ml qd,2月14日低分子肝素0.3ml q12h。此外,2月2-15日给予替格瑞洛45mg bid。ECMO循环辅助期间,建议维持血小板>50X109个/L,必要时可输入血小板。
患者围术期容量管理
在预防感染方面,本例患者抗感染方案为:头孢呋辛1500mg静滴q12h(2月1-2日);泰能500mg静滴q12h(2月2-12日,2月6日撤离ECMO);哌拉西林他唑巴坦4.5g静滴q8h(2月12-15日)。
患者感染相关指标
总之,患者在ECMO辅助下顺利完成手术,ECMO带管回CCU,术后5天成功拔除ECMO,术后8天脱离呼吸机,术后15天转入普通病房,术后20天患者症状好转,办理出院,取得了满意的结果。
讨论及总结
李妍教授:本患者发生心包积液,考虑与几个因素相关:1)在ACS的相对急性期进行PCI+TAVR手术,术中旋磨导丝折断,可能引起局部小血管刺破;2)ACS急性期心肌处于较脆弱的状态,再加之ECMO、抗凝,心肌通透性增加,可能增加心包积液的发生几率;3)肝素抗凝,可能是心包积液的发生因素。此外,患者低流速、低压差,心脏功能储备非常差,又合并ACS,可以提前预见其术后会出现血压下降。
周达新教授:本例患者心包积液,考虑血管破裂出血的可能性不大,可能与渗血、肝素相关。本例患者非常棘手,再次印证了广东省人民医院MDT团队的强大,治疗团队每一步的处理都准确且及时。
许兆延教授:本例患者的治疗过程除了旋磨导丝断裂稍有遗憾,其他操作都非常完美,显示了广东省人民医院MDT团队强大的能力,最终也取得了满意的结果,是一次成功的手术。
周成斌教授:本例患者预防性使用ECMO,通常不需要很高的流量,成人在2L/min左右即可。如果球扩后存在严重主动脉反流,流量可以下调至1.0-1.5L/min,瓣膜放上后再恢复至2L/min的流量;如果患者心率、血压仍不佳,再根据心排量调高流量至3L/min或4L/min;如果情况稳定,在释放瓣膜、球扩时不需要将流量调至最低,一般在1L/min左右。
马文帅教授:在释放瓣膜时,ECMO的流量不建议降到太低,1L/min左右即可,如降得太低可能发生血栓事件,增加不必要的风险。当患者发生心包填塞时,治疗团队既要ECMO抗凝,又要心包止血,确实很矛盾,治疗团队选择高流量无肝素ECMO,是合理正确的选择。本次MDT病例讨论会非常好,也再次说明,TAVR+PCI的治疗,不仅需要强大的手术团队,也需要优秀的重症监护团队。通过本次病例,我们收获良多。
李捷教授:如果经股动脉入路,需要旋磨,患者跨瓣压差很高,心功能差,可考虑先进行预扩。
会议最后,罗建方教授进行总结。罗建方教授表示,感谢瓣膜介入中心为我们提供了这么好的平台。本次分享的病例的确极具挑战,在分享与讨论中我们获益良多。在这种多学科MDT深入的交流中,我们不断思考与反思,争取在下一次将介入手术做的更完美。
不知不觉间,“心脏瓣膜病介入中心规范化系列培训-MDT病例讨论会”已连续举办多期,每一期的病例都精彩且疑难。MDT团队团结合作的精神、细致缜密的思维、精妙绝伦的技艺,让人印象深刻、难以忘怀。下一期,“MDT病例讨论会”还会带给我们怎样的惊喜,让我们拭目以待!
关注医谱学术,实时掌握会议最新动态!
医谱app
扫码或者点击图片下载
微信公众号
扫码或点击图片关注
版权及免责声明:
本网站所发表内容知识产权归属医谱平台、主办方以及原作者等相关权利人,未经许可,禁止进行复制、传播、展示、镜像、上载、下载、转载、摘编等。经授权使用,须注明来源,否则将追究其法律责任。有关作品内容、版权和其他问题请与本网联系。












发表留言
暂无留言
输入您的留言参与专家互动