JAHA|瓣中瓣经导管主动脉瓣置换术治疗结构性瓣膜衰败的年龄相关结局
随着生物瓣膜应用的普及,结构性瓣膜衰败(SVD)已成为心脏瓣膜疾病治疗的重要挑战。瓣中瓣经导管主动脉瓣置换术(ViV-TAVR)凭借其微创优势,逐渐成为外科高风险或高龄患者的替代选择。然而,在更广泛的年龄谱中—尤其是相对年轻患者及超高龄群体,ViV-TAVR治疗SVD的长期疗效、并发症风险及年龄特异性结局仍缺乏系统性证据。
近日,JAHA基于多中心真实世界数据,首次聚焦年龄分层对ViV-TAVR术后结局的影响。医谱学术特此报道,以供临床参阅。
研究方法
本研究采用单中心回顾性观察设计,最终纳入2015年4月—2021年2月连续接受ViV-TAVR治疗SVD的273例患者。所有患者年龄均≥18岁。同期接受TAVR及其他心脏瓣膜介入治疗的患者被排除在外;接受冠状动脉血运重建手术联合TAVR的患者则仍在纳入范围内。
根据年龄,患者被分为3组:<75岁组、75~84岁组及≥85岁组。研究旨在分析不同年龄组患者接受ViV-TAVR治疗后的临床结果及瓣膜功能变化,为临床实践提供循证依据。
研究主要终点设定为全因死亡率;次要结局包括全因卒中(致残性或非致残性卒中和短暂性脑缺血发作的复合事件)以及复合结局,该复合结局涵盖全因死亡率、全因卒中、再干预、大出血、主要血管并发症、新发心房颤动、起搏器植入和心力衰竭再住院。
研究结果
1.临床结果
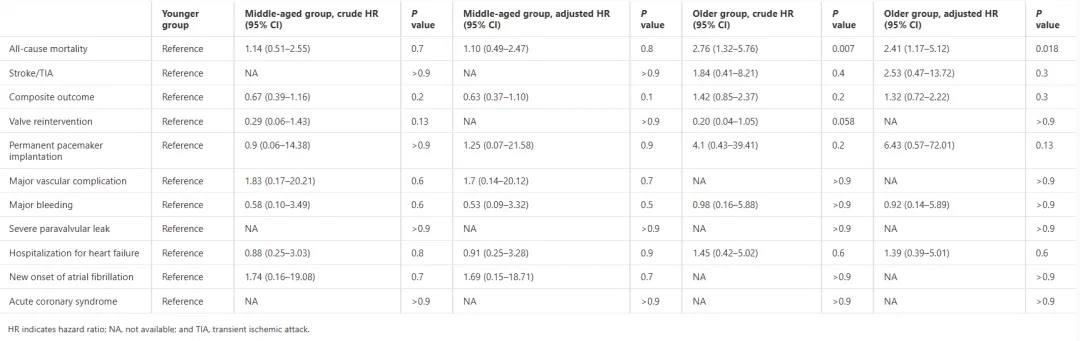
就ViV-TAVR后不同年龄组的3年临床结果而言,与年轻组相比,老年队列的全因死亡风险显著升高;但各年龄组间卒中/短暂性脑缺血发作的发生率,未呈现出显著性差异。此外,永久性起搏器植入、主要血管并发症、大出血、因心力衰竭再住院以及新发心房颤动等其他结局指标,在不同年龄组间亦未展现出统计学上的显著差异。
表1 ViV-TAVR术后3年的临床结果
研究还发现,尽管在ViV-TAVR后30天使用计算机断层扫描成像评估瓣叶血栓形成在老年组中更为普遍,但年龄并不是该结局的独立预测因子。
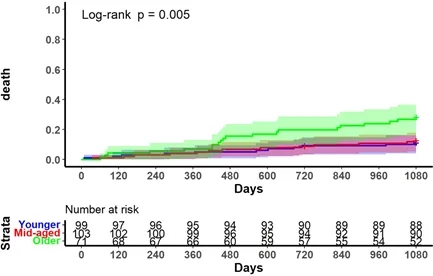
图1 ViV-TAVR术后与年龄相关的临床结果
图注:Kaplan-Meier生存曲线描述了3个年龄组随时间推移的累积死亡发生率:年轻(蓝色)、中年(红色)和老年人(绿色)。阴影区域表示每组的95%置信区间。每个年龄组在不同时间点的风险数字显示在x轴下方。对数据检验表明各组间差异显著(P=0.005)。
2.超声心动图随访数据
图2A表明,与基线相比,所有年龄组在ViV-TAVR后30天的平均主动脉瓣跨瓣压差显著降低。这种改善在3年随访期间各组之间没有显著差异。图 2B显示,在所有队列中,在ViV-TAVR后30天、1年和3年,主动脉瓣口面积较基线显著增加。
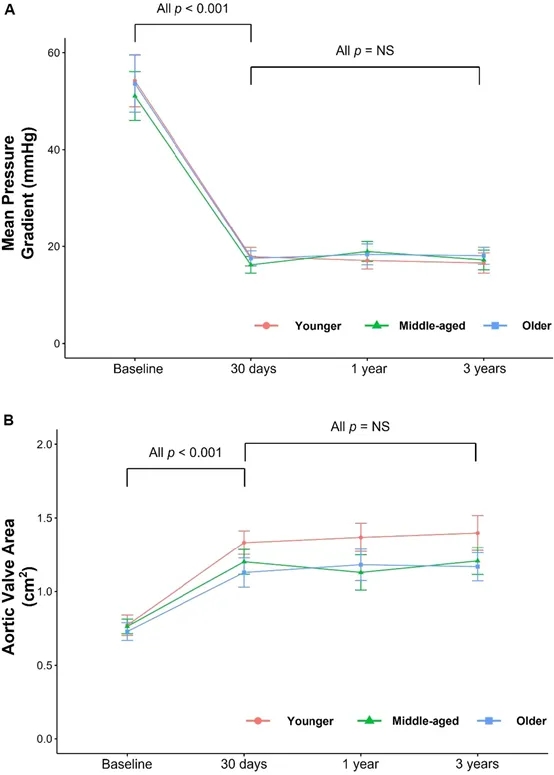
图2 随访期间术后超声心动图数据
图注:该图说明了从基线到随访期间根据年龄组的平均跨瓣压差(A)和主动脉瓣口面积(B)的变化。NS表示不显著。
3.ViV-TAVR后30天通过CT评估瓣叶血栓形成
在有CT数据记录的患者中,在ViV-TAVR后30天评估低衰减瓣叶增厚(HALT)和低衰减影响运动(HAM)(图3)。在老年组中观察到HALT的频率高于中年和年轻组(46.8% vs 28.8% vs 19.6%;P=0.004)。此外,老年组HAM的发生率显著高于年轻组(15.6% vs5.3%;P=0.014)。根据多元logistic回归分析,抗凝治疗(OR,0.24 [95% CI,0.06~0.91];P=0.036)被确定为与HALT相关的因素(表2)。然而,年龄(OR,1.04 [95% CI,0.99-1.08];P=0.11)和阿司匹林使用(OR,1.13 [95% CI,0.41-3.09];P=0.81)与HALT无关。
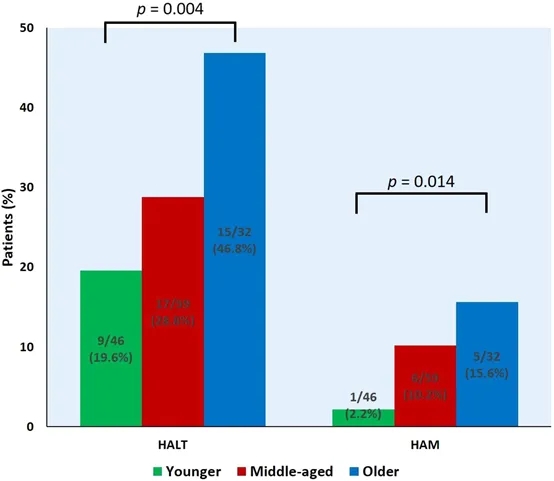
图3 评估影响运动的低衰减瓣叶增厚和低衰减影响运动
图注:条形图显示了ViV-TAVR术后30天影响运动的低衰减瓣叶增厚和低衰减影响运动的评估。HALT提示低衰减性瓣叶增厚和HAM低衰减影响运动。
表2 ViV-TAVR后瓣叶血栓形成的多变量预测因子
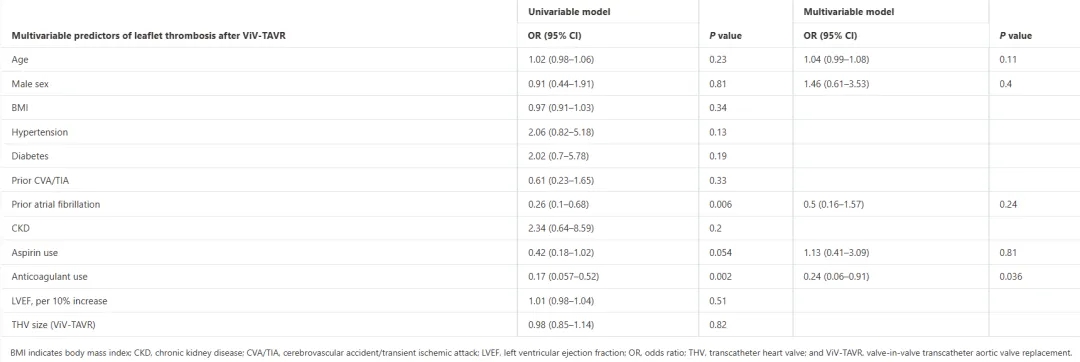
图注:BMI表示体重指数;CKD,慢性肾脏病;CVA/TIA、脑血管意外/短暂性脑缺血发作;LVEF,左心室射血分数;OR,比值比;THV,经导管心脏瓣膜;和ViV-TAVR,瓣中瓣经导管主动脉瓣置换术。
研究结论
研究结果显示,相较于年轻患者,年龄≥85岁的患者在接受ViV-TAVR治疗后,3年内全因死亡风险显著升高。即便如此,ViV-TAVR术后功能状态及血流动力学性能的改善在各年龄组均表现显著,且这一改善在3年随访期内持续维持。
同时,研究发现,在接受ViV-TAVR治疗的患者群体中,年龄并非HALT形成的显著预测因素。这表明,尽管高龄患者全因死亡风险较高,但其术后瓣膜功能及血流动力学的改善情况与其他年龄组相当,且年龄本身并未显著提升HALT的发生风险。
思考
该研究的主要结果如下:(1)ViV-TAVR的院内并发症在所有年龄组中都很少见。(2)与年轻相比,≥85岁与较高的全因死亡率相关。(3)ViV-TAVR 后30天,老年组比其他2组更频繁地观察到HALT和HAM。然而,多变量分析显示,年龄不是HALT的重要预测因子。
该研究提示,即无论年龄大小,既往接受过SAVR或TAVR并正在经历SVD的患者手术风险都较高,他们是ViV-TAVR的合适人选。
除了年龄之外,冠状动脉阻塞仍然是ViV-TAVR中备受关注的问题。然而,近期的研究表明,ViV-TAVR 30天心肌梗死的发生率很低。在该项研究中,8名患者(2.9%) 在住院期间观察到冠状动脉阻塞。此外,39例患者(14.3%)联合ViV-TAVR进行经皮冠状动脉介入治疗,3例采用生物假体或自体主动脉扇形故意撕裂以防止医源性冠状动脉阻塞(BASILICA)术,以降低冠状动脉阻塞的风险。这些结果表明,对术前CT图像的适当分析可在预测冠状动脉阻塞风险和确定最佳管理策略方面发挥关键作用。未来,需要进一步研究探索术中的心电图和CT数据,以确定与ViV-TAVR相关的院内并发症的风险。
超声心动图数据表明,无论年龄如何,ViV-TAVR显著改善了所有患者的血流动力学状态。在体重指数较高的年轻患者群体中,呈现出植入更大尺寸经导管心脏瓣膜(THV)的趋势;而在老年患者中,即便使用较小尺寸的THV,TAVR术后主动脉瓣跨瓣压差显著降低,主动脉瓣口面积明显扩大,且这一改善效果稳定维持超过3年。多项既有研究均证实了上述发现。不过,要全面、精准地评估ViV-TAVR技术中瓣膜的长期性能,还需开展更多深入研究,以便为临床应用提供更具深度和可靠性的理论依据与实践指导。
该研究还提示,HALT与脑血管事件无关联,这一结论与既往研究结果相符。进一步分析发现,相较于年轻及中年患者,HALT和HAM在老年群体中的出现频率显著偏高。但经多变量分析显示,抗凝治疗的应用是关键因素,而年龄并非影响因素,这表明抗凝治疗对血栓形成的影响程度或大于年龄因素。不过,使用抗凝疗法预防ViV-TAVR术后患者发生HALT的有效性,目前仍存在争议。
撰稿/lianger;编校/薪伊;
本文为医谱学术原创文章,转载请标注来源
医谱app
扫码或者点击图片下载
微信公众号
扫码或点击图片关注
版权及免责声明:
本网站所发表内容知识产权归属医谱平台、主办方以及原作者等相关权利人,未经许可,禁止进行复制、传播、展示、镜像、上载、下载、转载、摘编等。经授权使用,须注明来源,否则将追究其法律责任。有关作品内容、版权和其他问题请与本网联系。



发表留言
暂无留言
输入您的留言参与专家互动