77岁老太浴室摔倒后卒中死亡,最终被不起眼的病史上了一课
实验室检查方面,白细胞计数17.9×109/L↑、血尿素氮40mg/dL↑、血肌酐1.84mg/dL↑。影像检查方面,头颅CT示亚急性硬膜下血肿(蓝色箭头),中线移位4mm(图1)。神经外科会诊认为,患者的硬膜下血肿(SDH)大小并不是很大,并且神经系统查体尚可,不建议进行急诊神外手术干预。

图1.送医当天头颅CT
主任提问一:这个CT检查结果,下一步治疗计划如何?为什么神外不建议手术引流?
对于SDH患者而言,除了神经系统的相关考量,应及时评估其气道是否通畅、呼吸是否正常以及循环是否通畅。为避免血肿扩张,应停用所有抗凝和抗血小板药物。此外,神外不建议对血肿进行引流,因为SDH引流的常见手术指征包括血肿>10mm、中线偏移>5mm和颅内压超过20mmHg[1]。
所有急性颅内出血的患者都应采取防止颅内压升高和血肿扩张的基本措施:
•将床头抬高至30°
•最大限度地减轻疼痛症状
•保持正常体温
•将收缩压降低到160mmHg以下
•初始保守治疗的患者应在6小时内进行CT复查,以评估血肿扩张情况
安老太入院后确诊了急性肾损伤和电解质紊乱。入院第2天,发热,体温38.8℃,伴多次癫痫发作,症状见头向左倾斜、左臂震颤,伴全身僵硬。抽搐持续长达10分钟,抽搐后患者情况并未回到发作前。在癫痫持续的情况下,医院对其进行了气管插管以维持气道功能。
主任提问二:患者癫痫状态如何管理?病情稳定后,下一步诊疗计划是什么?
癫痫状态的管理原则首要是快速停止癫痫发作,并且建立适当的气道、呼吸和循环支持,以高剂量的苯二氮卓类药物为一线选择,指南推荐4mg静脉注射劳拉西泮或肌注10mg咪达唑仑(苯二氮卓类药物最大剂量0.1mg/kg)作为一线治疗。如果患者在5-10分钟后没有反应,除了长效抗癫痫药物外,还需要第二轮高剂量苯二氮卓类药物[2]。
表1.癫痫发作的药物选择及证据等级

患者静脉注射2mg咪达唑仑仍未见症状改善,继而追加4mg咪达唑仑后气管插管。插管后,患者口服布瓦西坦400mg并用丙泊酚镇静,之后癫痫发作中止,转入神经ICU继续治疗。
指尖血糖未见异常,ICU进一步完善了血尿培养等全套实验室检查。气道固定后,患者于入院24小时后复查头颅CT,并予头、颈部血管造影检查(CTA)。复查CT显示硬膜下血肿扩大为11mm,中线偏移幅度也有所增加并且可疑新发脑梗(图2),同时CTA显示大脑中动脉血管痉挛。
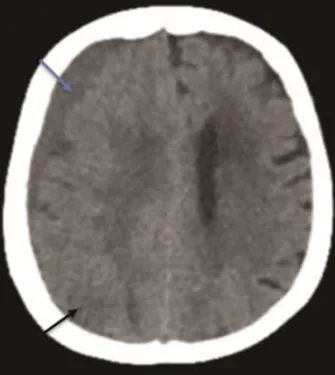
图2.血肿扩大(蓝色箭头),中线移位加重,右枕顶叶低密度区考虑为新发脑梗死(黑色箭头)
复查后,患者神经系统查体表现持续恶化,脑电图(EEG)示广泛的慢波和右侧半球局限性周期性放电,未记录到癫痫发作。
主任提问三:如何解释CT新发现的卒中和血管痉挛?经验出发,这种情况下应该考虑什么治疗?还需要进一步完善哪些检查?
首先,可以认为患者的临床表现恶化,是继发于新发脑梗及硬膜下血肿扩大的表现。然而,影像检查并未发现急性出血的征象,因此无法解释硬膜下血肿扩大,也就是说血肿扩大可能还有别的原因。考虑到患者持续恶化并发热,因此需除外硬膜下脓肿和细菌性心内膜炎等感染性病因,可等待体液培养结果后进一步明确诊断。此外,血管痉挛虽多见于动脉瘤性蛛网膜下腔出血,但也可能发生在细菌性脑膜炎中,这些蛛丝马迹都指向了中枢神经系统(CNS)感染。
故治疗予万古霉素和头孢曲松以覆盖革兰氏阳性菌群以及常见的革兰氏阴性菌,如链球菌和耐甲氧西林金黄色葡萄球菌,后血液培养结果回报链球菌呈阳性。
解除镇静状态后,患者可对疼痛刺激而睁眼,但不能遵从命令,眼神也不能跟踪手指,右侧肢体对疼痛刺激有缩回反应,而左侧肢体活动幅度很小。
EEG确认无癫痫发作后,管床医生对患者进行了脑MRI检查以明确中枢神经系统的病因。MRI显示右侧半球多发性脓肿,沿右侧颞下叶向硬膜下间隙扩展,对右侧、背侧中脑造成压迫。同时,可见广泛的脑膜强化和脑水肿伴扩散受限,这是脑膜炎和脑炎的表现。因此,CT上认为是梗死的低密度区可能由感染栓塞造成。结合进一步检查结果,神外会诊行右侧开颅术和硬膜下脓肿清除术,改善了压迫和中线移位,术中标本同样培养出了中间链球菌。不出意外,主任又要来提问了……
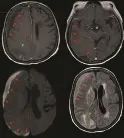
图3.MRI显示右侧半球硬膜下广泛多发限制性增强,增强所示的液体沿右额叶和右颞下叶向硬膜下间隙延伸(红色箭头),硬膜下间隙信号增高提示脑膜炎,右枕顶叶皮层水肿提示脑炎(绿色箭头)
主任提问四:硬膜下脓肿的病因是什么?病史采集是否欠缺?
常见的脑膜下脓肿的病因包括头部外伤、颅骨凹陷性骨折、颅骨手术、硬膜下感染性血肿以及鼻窦和耳等五官感染治疗不当,其中鼻窦和乳突感染是主要原因,最常见的病原体是米氏链球菌。起初考虑患者入院后的菌血症可能与感染性心内膜炎有关,但是传染病科会诊并开始使用抗生素后,血液中的感染性病原体应该是快速压制,不太可能发生血管内感染。同时,超声心动图也未见心脏瓣膜赘生物。
因此,管床医生召集家属进行了新一轮的病史采集,希望可以找到线索。家属苦想后表示,就诊前10天,安老太装假牙后右面部肿胀,当地医院口腔颌面外科进行了会诊,即使颌面CT造影并未发现牙源性脓肿,但是专科认为存在右下颌骨化脓。没想到,这隐秘的病史里还藏着一位元凶!
神外术后几周,患者的GCS评分为6(注:即神经系统重度损伤),予气管切开术并经皮胃造瘘。抗感染治疗方面,继续使用头孢曲松达8周,后转入安宁疗护病房,不久后去世。
患者培养出的中间链球菌是米氏链球菌群的一员,虽然米氏链球菌是许多粘膜微生物种群的组成部分,但在许多化脓性感染中也可见到其身影,包括牙周脓肿、颅内脓肿和感染性心内膜炎。牙科操作后,患者罹患中间型链球菌菌血症,而原因正是其作为正常口腔菌群随着操作而形成血液传播。
研究表明,约18.8%的中间型链球菌感染患者有近期牙科手术史。并且,其中98%的感染可导致脓肿,最常见于大脑,占41.6%[3]。本例中,患者的中间型链球菌菌血症考虑即为牙科术后可细菌性血行扩散引发,继而导致硬膜下脓肿。此种情况,建议手术及抗感染治疗,最常见的药物选项是头孢噻肟和甲硝唑。
而关于本例带来的教训在于:患者摔倒的病史本可以很贴切地解释影像学发现和症状,并且该患者摔倒4日后才送医,期间症状虽然有所加重但精神状态并未见端倪,提示脑部损伤相对稳定。然而,入院后奇怪地发烧和癫痫发作令人匪夷所思,这才促成了进一步完善检查、寻找病因。
这提示我们在临床中,遇到看似容易解释并且确实是经典解释的患者时,应当保持思维开放,时刻警惕,以避免阴沟里翻船。本例中,牙科术后引发的血行感染,最终成脓与跌扑造成的血肿带走了患者,或许医生可以承受失败,但是生命健康难重来。
参考文献
[1] Karibe H, Hayashi T, Hirano T, et al. Surgical management of traumatic acute subdural hematoma in adults: a review[J]. Neurologia medico-chirurgica, 2014, 54(11): 887-894.
[2] Brophy G M, Bell R, Claassen J, et al. Guidelines for the evaluation and management of status epilepticus[J]. Neurocritical care, 2012, 17: 3-23..
[3] Issa E, Salloum T, Tokajian S. From normal flora to brain abscesses: a review of Streptococcus intermedius[J]. Frontiers in Microbiology, 2020, 11: 826
来源:医学界神经病学频道

发表留言
暂无留言
输入您的留言参与专家互动