从急性期对症到CRT-P长期管理的“教科书级”实践,一例典型心衰诊疗过程
病例概况
【患者一般资料】
性别:男 年龄:72岁 2024年3月2日入院
主诉:反复胸闷气喘10余年,加重1周
【现病史】
患者10余年前开始剧烈活动后出现胸闷、气喘,休息后可自行缓解,未予以重视。2年前患者逐渐出现双下肢水肿、乏力,门诊心电图提示窦性心律、Ⅲ°AVB、心室率40次/分,建议安置心脏起搏器治疗,患者拒绝。后服药治疗,症状仍反复发作。1周前患者上诉不适再发,程度较前加重,稍动即喘,夜间不能平卧,伴有纳差、双下肢水肿,急诊收住。
【既往史】
“高血压”病史10余年,最高血压达160/90mmHg,现口服“沙库巴曲缬沙坦50mg bid”治疗,血压控制尚可。
【个人史】
吸烟20余年,平均10支/天,已戒烟。
【家族史】
父母及两个兄弟均有高血压病史。
【体格检查】
138/92mmHg,SPO2:94% ,神志清楚,呼吸稍促,口唇微绀,颈静脉充盈,肝颈回流征(-)。双肺呼吸粗,两下肺可闻及湿啰音,心界两侧扩大,心率35次/分,律齐,心尖区闻及2/6SM,柔和,吹风样杂音。腹平软,肝脾肋下未触及,双下肢中度水肿。
【辅助检查】
-
心电图(入院当天):房颤心律、三度房室传导阻滞、室性逸搏心律、室性期前收缩、QRS宽度180ms
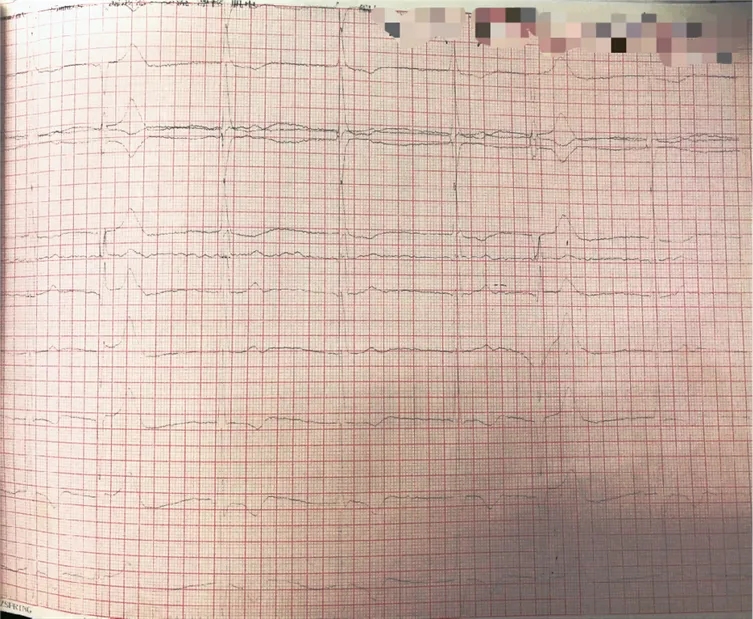
-
动态心电图(入院第3天):房颤伴持续性三度房室传导阻滞,室性逸搏心律,室性期前收缩(263次);
-
血常规(入院当天):WBC 5.23*109/L、N% 55.8%、L% 37.9%、PLT 135*109/L、HGB 121g/L↓,大小便常规未见明显异常;
-
生化分析+心肌酶谱+脑肽钠(入院当天):尿素轻度升高7.71mmol/L↑;白蛋白轻度降低33.8g/L↓;电解质、肝肾功能大致正常;(K+:4.33mmol/L,Na+:136mmol/L);肌钙蛋白、CK、CKMB等心肌损伤标志物正常;NT-proBNP:6690pg/ml ↑↑
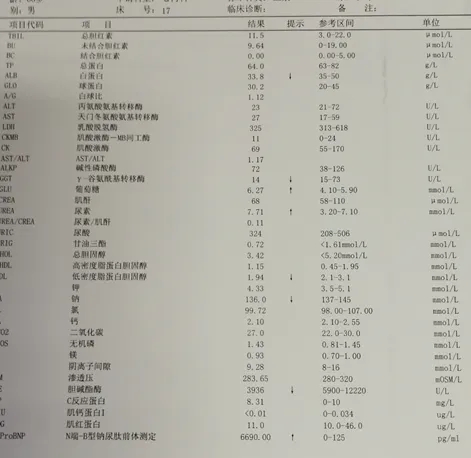
-
出凝血功能(入院当天):大致正常
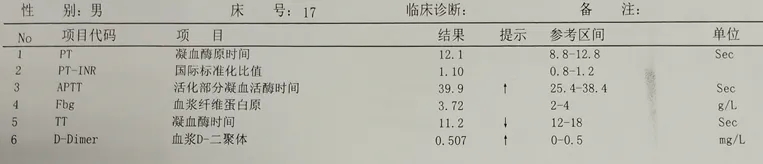
-
甲状腺功能(入院第二天):正常
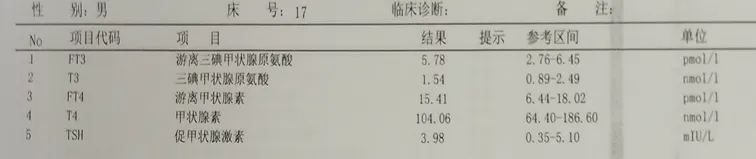
-
胸片(入院当天):心影明显增大
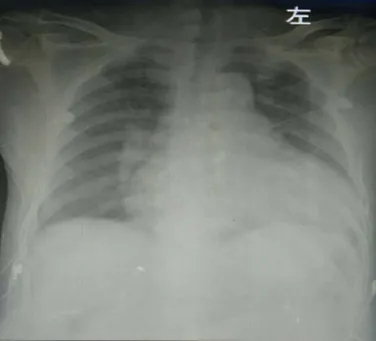
-
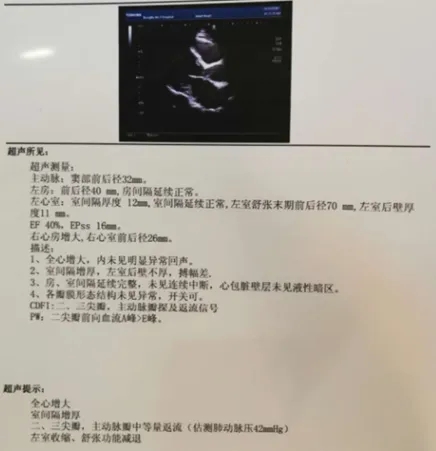
心脏彩超(入院第二天)
全心增大:LA 40mm;LVEDD 70mm;RA 增大;RV 26mm;ISVT 12mm,LVPWT 11mm
二尖瓣、三尖瓣、主动脉瓣中等量返流(估测肺动脉压42mmHg)
EF:40%,左室收缩、舒张功能减退
入院初步诊断
1. 慢性全心衰竭 心功能IV级
2. 心律失常:持续性心房颤动伴三度房室传导阻滞、室性逸博心律 室性期前收缩
3. 肺动脉高压(轻度)
4. 高血压病2级(很高危)
5. 轻度贫血
6. 低蛋白血症
入院后治疗方案(入院当天)
药物治疗:
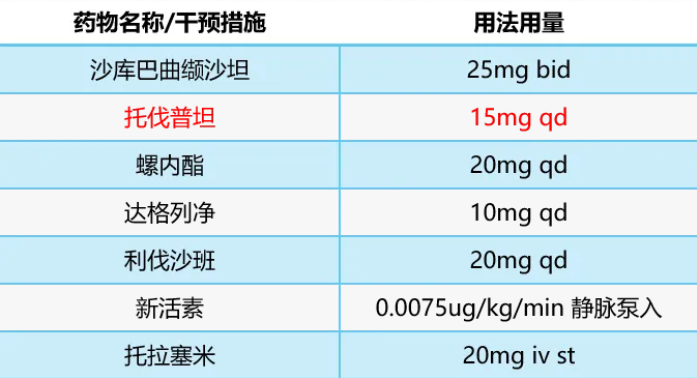
5天后患者心衰症状有所好转(可在床边适当活动,6分钟步行距离约150m),期间血压下降至92/64mmHg,停用托拉塞米,新活素后血压可维持于100/60mmHg。
补充检查
-
冠脉造影:入院第8天
左前斜位:RCA近段50%狭窄;PDA开口局限性狭窄约60%
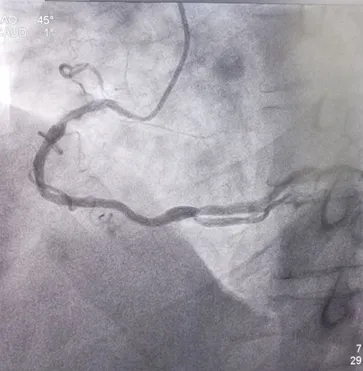
右肩位:LAD近段约50%狭窄,中段约50%狭窄。
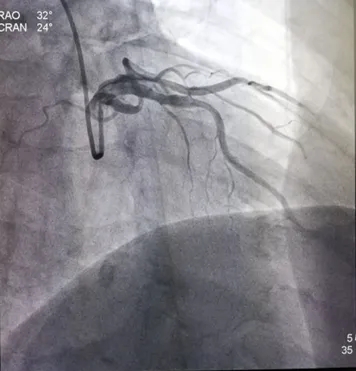
蜘蛛位:LCX 中段70%狭窄;D2 近段70%狭窄。
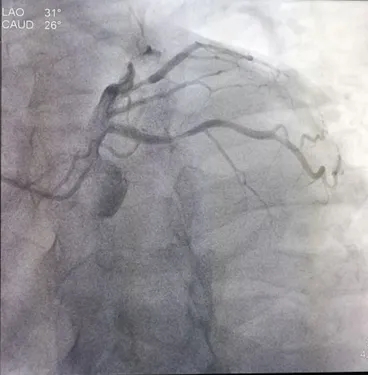
造影结果:冠脉多支病变,LAD近、中段50%狭窄,LCX 中段75%狭窄,D2 近段70%狭窄RCA近段50%狭窄,PDA近段60%狭窄。
患者多支血管病变,行FFR检查LCX :0.78,D2:0.77治疗策略:暂可以不行PCI治疗,继续纠正心衰治疗。
进一步治疗
修正诊断
1. 冠状动脉粥样硬化性心脏病、缺血性心肌病、全心扩大、慢性全心衰竭、心功能IV级、肺动脉高压(轻度)
2. 心律失常:持续性心房颤动伴三度房室传导阻滞 室性逸博心律室性期前收缩
3. 高血压病2级(很高危)
4. 轻度贫血
5. 低蛋白血症
调整治疗方案(入院第6天)
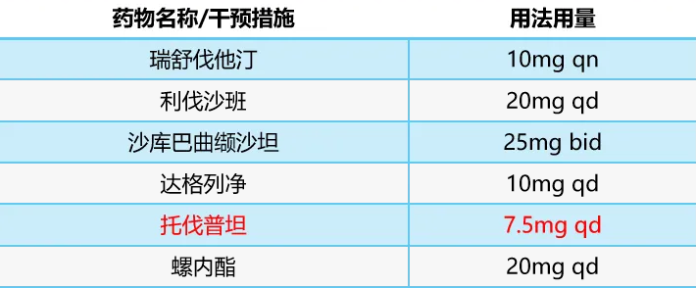
注:患者症状改善,体重逐渐至干重,减少托伐普坦剂量维持同时加用小剂量维立西呱
进一步治疗
心脏的再同步化治疗(CRT)--双心室起搏、三腔起搏
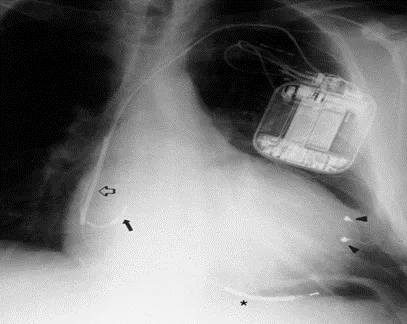
治疗效果
-
出入量情况
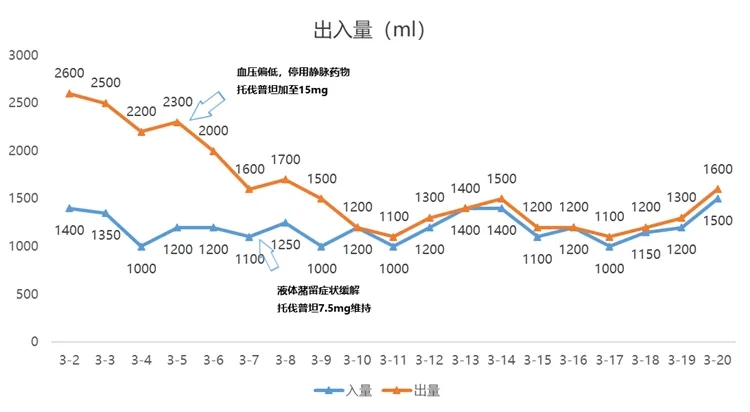
注:患者体重逐渐至干重,故加用托伐普坦后尿量减少;患者症状改善后,减少托伐普坦剂量维持
-
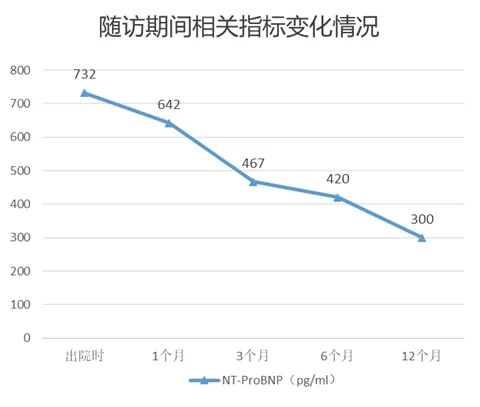
NT-ProBNP(pg/ml)、6分钟步行距离(m)变化
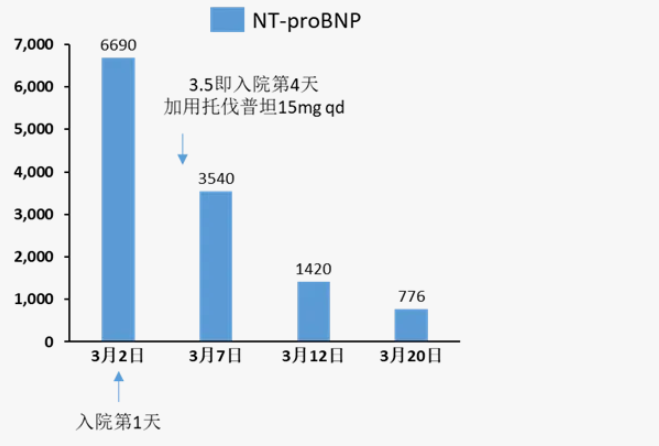
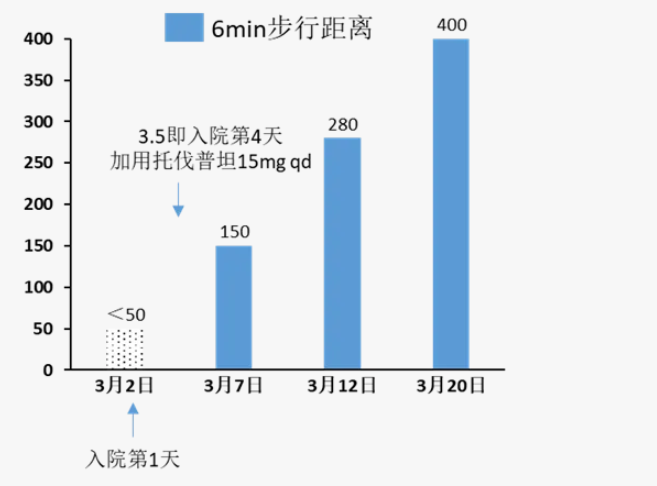
出院带药(入院第19天)
术后患者心衰症状明显改善,日常活动后无胸闷、气喘发作,夜间可平卧入睡,下肢水肿消失,好转出院。
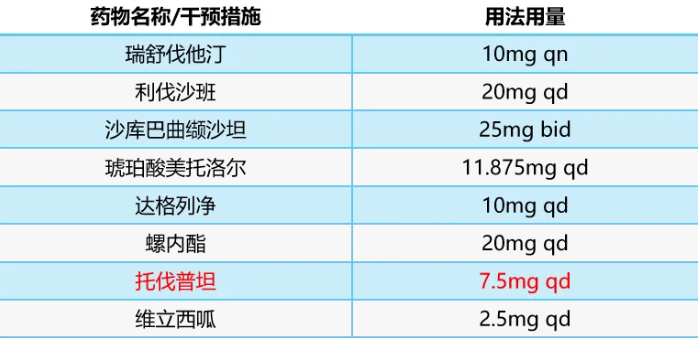
出院随访
患者出院长期服用托伐普坦7.5mg管理容量平衡
-
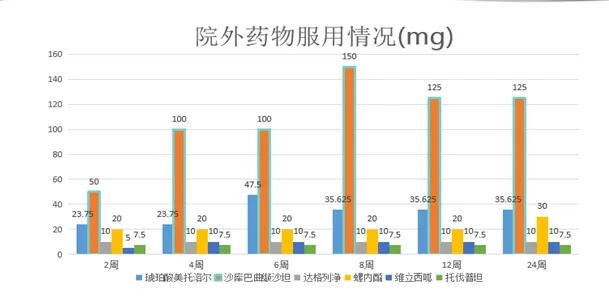
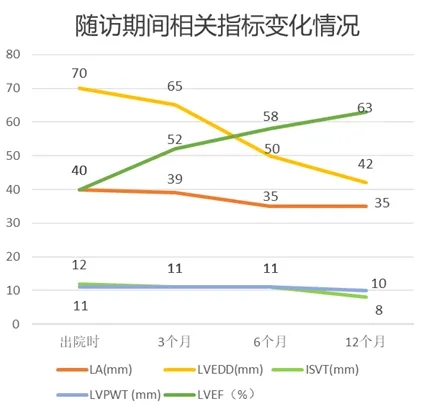
半年后复查心脏彩超:各心腔明显缩小:LA 35mm,LVEDD 50mm,RA 正常,RV 20mm,ISVT 11mm,LVPWT 8mm,EF58%
-
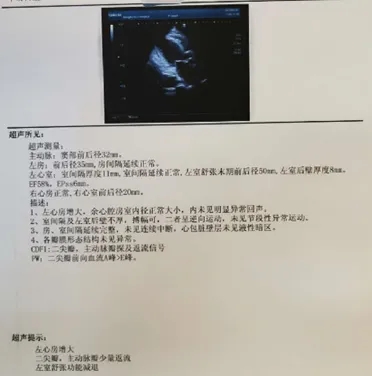
半年后复查心电图:房颤+起搏心律,QRS波宽度130ms。
-
一年后复查心脏彩超:各心腔进一步缩小:LA 35mm,LVEDD42mm,RA正常,RV20mm,EF63%
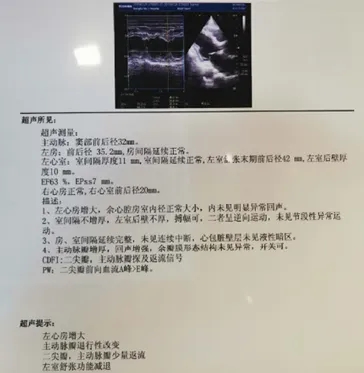
-
复查心电图:房颤+起搏心律,QRS波宽度120ms。
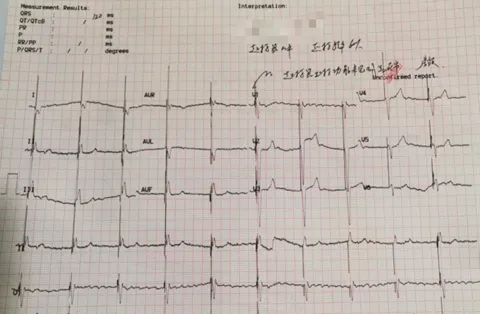
-
相关指标变化情况
病例特点及体会
该患者为长期高血压,心衰病史10余年,2年前发现三度房室传导阻滞,拒绝行起搏器植入术,规范药物治疗后心衰仍反复发作。此次住院心电图提示房颤合并三度房室传导阻滞,冠脉造影提示多支病变,提示缺血性心肌病,入院后予以“重组人脑利钠钛、托拉塞米、托伐普坦”等药物利尿减轻负荷后,心衰症状可改善,但心功能仍较差,且血压偏低,大剂量利尿剂不能耐受。后行CRT-P植入,心衰症状较前明显减轻,植入后定期随访,规范GMDT治疗,预后良好。
病例讨论点评
点评专家:安徽医科大学第一附属医院程源
一、病例特点
该病例是一例经典的慢性心力衰竭充分评估、规范化治疗、成功病情逆转的教科书级别病例,体现了该治疗团队扎实的心力衰竭综合管理基本功,在整个病程长期管理期间,我们能看出慢性心衰急性加重期处理,稳定期处理,基本治疗原则,如何规范有序统筹安排各种治疗策略。
该病例慢性心衰病史10余年,2年前因III°房室传导阻滞拒绝起搏器治疗,心衰控制不佳,1周前发现房颤伴心衰恶化,入院初始治疗基于GDMT的三联治疗,加抗凝,加对症处理,后者包括新活素持续泵入、托伐普坦、托拉塞米,因血压渐低及时调整对症方案,明确基本病因为缺血性心肌病,加他汀,加CRT-P治疗,加基于GDMT的五联治疗,经半年随访,心脏结构功能恢复。
二、病例亮点
1. 慢性心衰急性加重期未盲目启用基于GDMT的五联治疗,而是务实的三联,加抗凝,加对症处理,后者包括新活素持续泵入、托伐普坦、托拉塞米,并根据病情变化及时调整对症方案;
2. 托伐普坦口服贯穿整个急性期、慢性期,根据病情演变剂量及时调整,既要发挥减少心脏前负荷作用,又能避免不耐受,顺从性较佳,疗效可靠,副作用较之其他利尿剂甚少;
3. CRT-P治疗是点睛之笔,心房电极增加了基于AV波的鉴别功能,双室起搏基于III°房室阻滞而免于房室结消融,较窄的QRS波消除了室内不同步,后期的心脏充分正重构避免了除颤线圈对右室的不利影响;
4. 冠脉造影多支病变基于FFR血流动力学评估,避免了PCI过度干预的冲动;5. 长期严密随访,掌握动态评估数据,绘制动态曲线,直观观察病情演变,体现出该团队的严谨治学风格。
三、需要完善之处
1. 心脏正向逆重构后,房颤依然存在,可以考虑房颤的消融转窦治疗;
2. 该患者后期随访过程中,冠脉多支病变依然需要高度关注,对于斑块不稳定者需要强化LDL-C双达标治疗;
3. 该患者心衰恶化的核心因素是III°房室阻滞,还有一种考虑就是DDD,心室左束支起搏;
4. 心脏结构功能恢复后,基于GDMT的五联治疗,需要下调,这是一个更需要充分评估的动态调整过程;
5. 慢性心衰的康复治疗需要基于CPET的MET评估,该病例未见资料展示。
-END-
专业的心血管医生学术交流平台


版权及免责声明:
本网站所发表内容知识产权归属医谱平台、主办方以及原作者等相关权利人,未经许可,禁止进行复制、传播、展示、镜像、转载、摘编等。经授权使用,须注明来源,否则将追究其法律责任。有关作品内容、版权和其他问题请与本网联系

发表留言
暂无留言
输入您的留言参与专家互动