“why / when / how ” 三维度剖析解读IVUS专家共识及研究进展
血管内超声(IVUS)是目前应用广泛且成熟的血管内成像技术,可以为临床提供很多有价值的信息,有助于术者选择最佳的治疗策略。来自首都医科大学附属北京安贞医院的曾勇教授对IVUS专家共识进行了解读,并从“why/when/how”三个角度报告了IVUS这一技术的临床应用。

1.历史发展
超声临床应用已经超过30多年。早在20世纪60年代,无创心脏和血管成像系统就已成为主流,目前心脏超声已成为心血管临床必备的基本技能。

2.IVUS专家共识的意义
IVUS中国专家共识(2018)
-
分析了迄今为止比较有影响的IVUS临床研究;
-
结合国内IVUS专家临床经验和使用体会;
-
提高IVUS运用和解读水平;
-
规范IVUS的临床应用。
腔内影像欧洲专家共识(2018)
-
是第一个评估腔内影像学指导PCI的文件;
-
综合了腔内影像学相关重要临床研究;
-
确认腔内影像学获益的病人及病变类型。
1.血管造影局限性概览
血管造影提供的是血管腔的二维图像。
-
解剖局限性(左主支、开口或分叉病变)
-
偏心型斑块
-
弥漫型病变
-
血管投影缩短
-
钙化特征
-
患者体型
-
移植血管
疑诊冠心病而进行冠脉造影的患者中有10%-15%的血管造影结果显示正常,IVUS证明,这些血管造影“正常”的患者中近一半存在斑块沉积。
2.IVUS提供了更真实、全面的信息
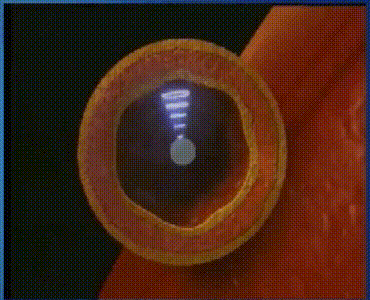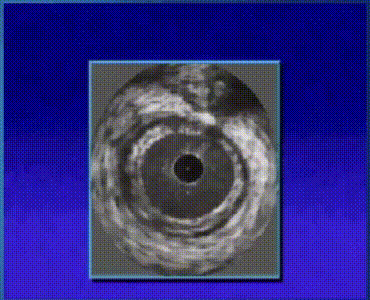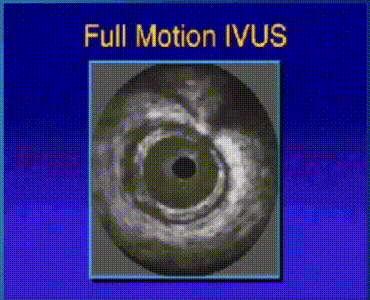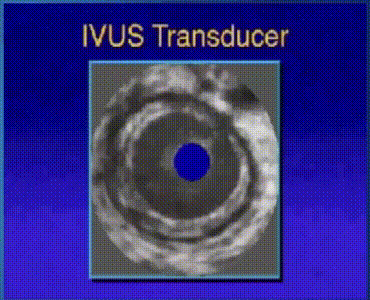
冠脉造影技术对血管内血流情况进行成像,容易受造影角度的影响,无法对血管壁上的斑块发展情况进行判断;IVUS能够实时显示血管的截面图像,能清晰显示管壁结构的厚度、管腔大小和形状等,精确地测量血管腔径及横截面积,甚至可以辨认钙化、纤维化和脂质池等病变,发现冠脉造影不能显示的血管早期病变。

3.临床研究结论
(1)最新ADAPT-DES随访2年临床结果(2018)
目前为止最大的前瞻性、非随机的多中心IVUS指导支架植入研究,纳入8,582例患者 11个中心(美国和德国),IVUS指导(N=3,361,39%)单纯造影指导(N=5,221,61%)。
随访2年:主要不良心脏事件降低28%;心梗减少35%;确定/可能的支架血栓形成减少60%。
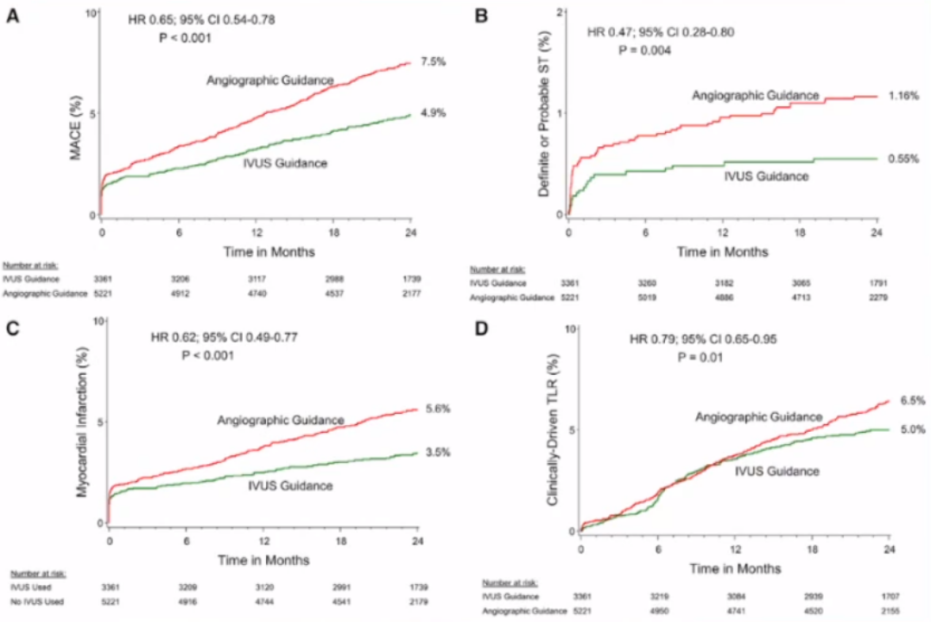
采用IVUS指导,对于患者来说虽然有一定的额外花费,但是减少了不良事件的发生,长期来看卫生经济学效益和患者获益方面,IVUS是值得推行的。
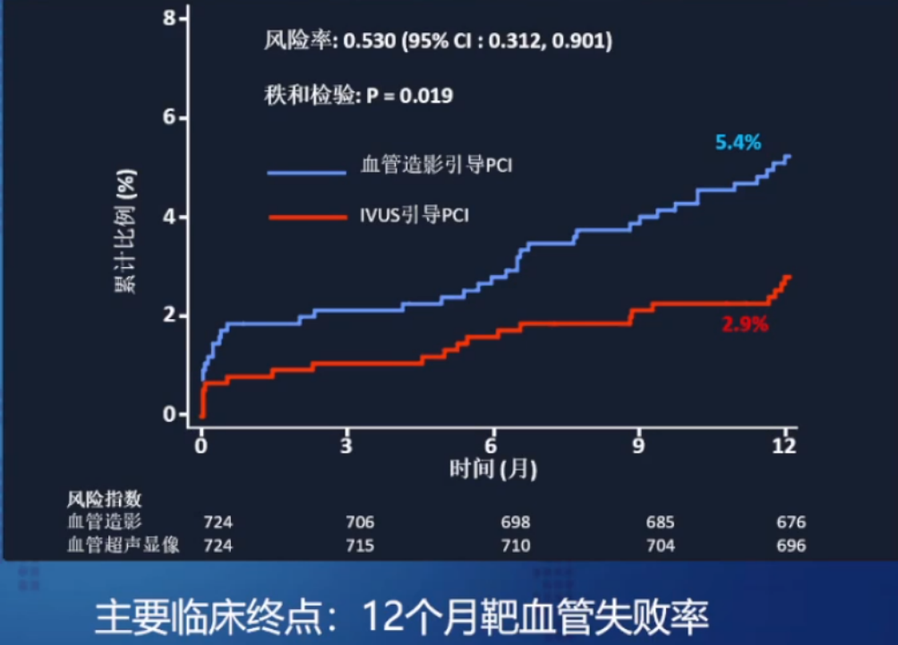
(2)最新Ultimate随机对照试验结果(Dec.12,2018)
前瞻性、随机的多中心临床研究,纳入来自中国的1,448例all-comer患者:
-
IVUS指导:N=724,50%;单纯造影指导:N=724,50%。
-
1年靶血管失败(TVF)发生率:IVUS指导组 2.9%;造影指导组 5.4%。

(3)8个DES随机试验研究的Meta-Analysis结果(n=3,276)
IVUS引导下DES植入可以降低:
-
MACE RR 0.64(0.51-0.80)
-
TVR RR 0.60(0.43-0.83)
平均随访事件是1.4±0.5年。
(4)20个DES研究的Meta-Analysis结果(n=29,068)
IVUS引导下DES植入可以降低:
-
DEATH:HR 0.62(0.54-0.71),p<0.001;
-
MACE:HR 0.77(0.71-0.83),P<0.001;
-
ST:HR 0.59(0.47-0.73),p<0.001。
综上可以看到,不同的研究和报道均显示,有效地使用腔内影像学(IVUS),能够非常好的改善患者预后,最终使患者获益。
腔内影像欧洲专家共识(2018)提出,IVUS的临床应用已经近30年,通过分析大量的观察性研究、RCT研究以及Meta Analysis,可以得到一个明确的结论:IVUS引导不但改善手术过程,而且提高PCI临床结果。
1.IVUS的明显获益病变
-
长病变及CTO;
-
左主干;
-
复杂病变和ACS患者;
-
造影剂急性肾损伤的高危患者。
2.IVUS应用举例
例1:患者造影提示左主干开口病变,甚至CBAG,但IVUS检查证实并没有显著狭窄的斑块存在。

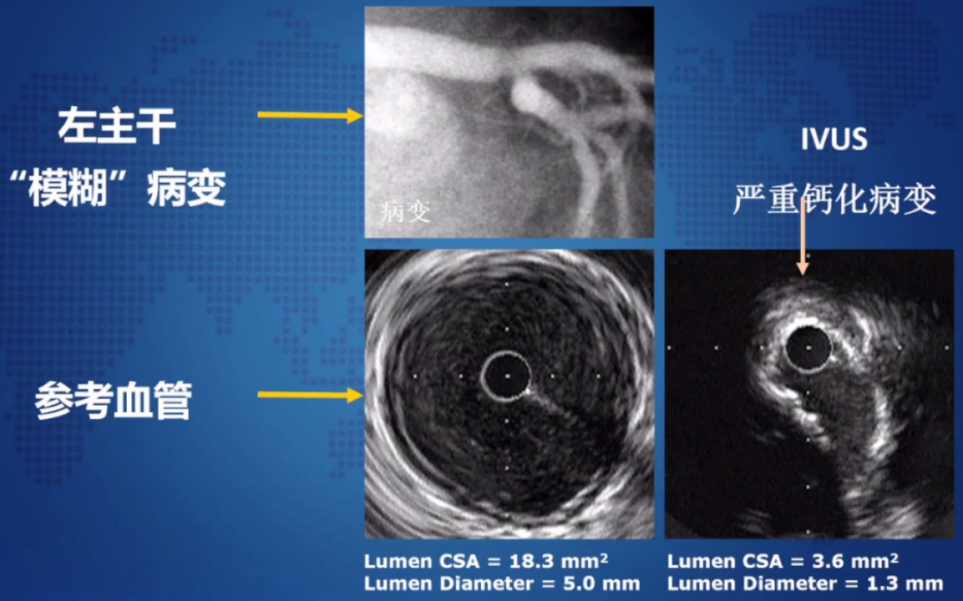
例2:该患者左主干根部回旋支开口看到“模糊”病变,腔内影响学可以看到左主干的管腔没问题,在回旋支开口处有一严重环形钙化,该钙化对血流及造影的充盈有很大影响,如果单纯肉眼判断是不够的,往往会掉入“陷阱”,即使左主干置入支架,但后续回旋支的处理将是一个两难的问题。
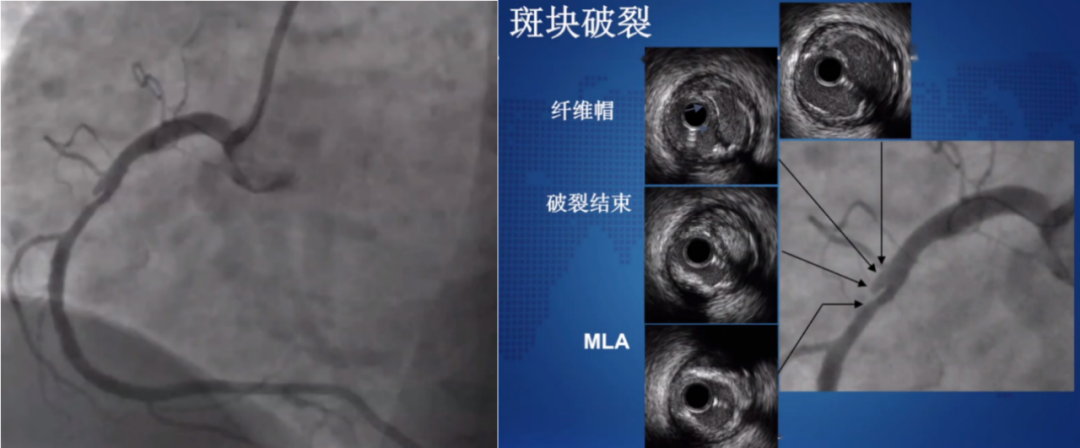
例3:该患者右冠状动脉造影楔形影像(下图左),具体情况很难判断,这时通过血管内超声可判断为斑块破裂,破裂后形成空腔,造影后充盈缺损显示为龛影(下图右),这种情况在稳定的状态下完全不用植入支架,采取药物治疗即可。
例4:鉴别真假动脉瘤
真性动脉瘤:
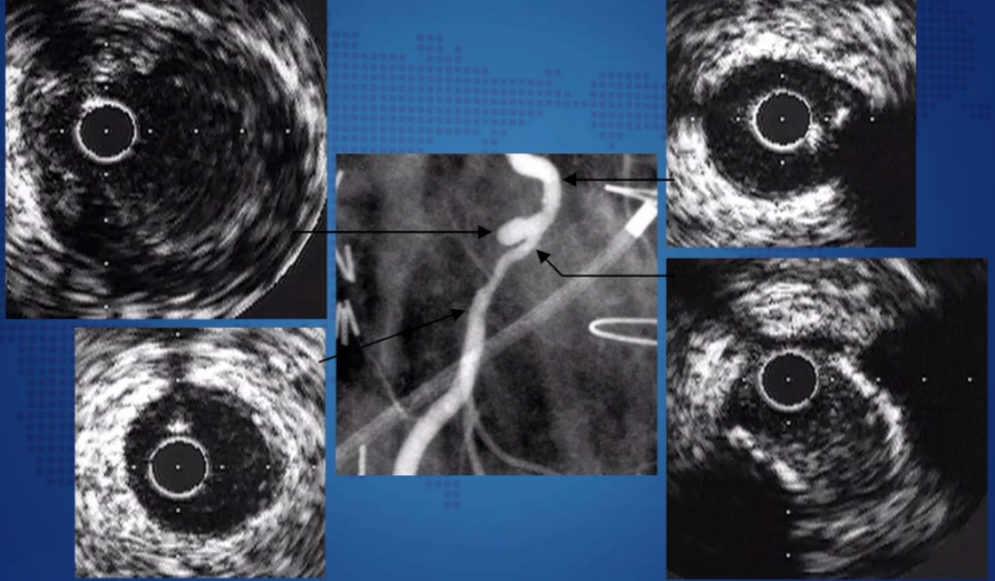
假性动脉瘤:
例5:复杂斑块
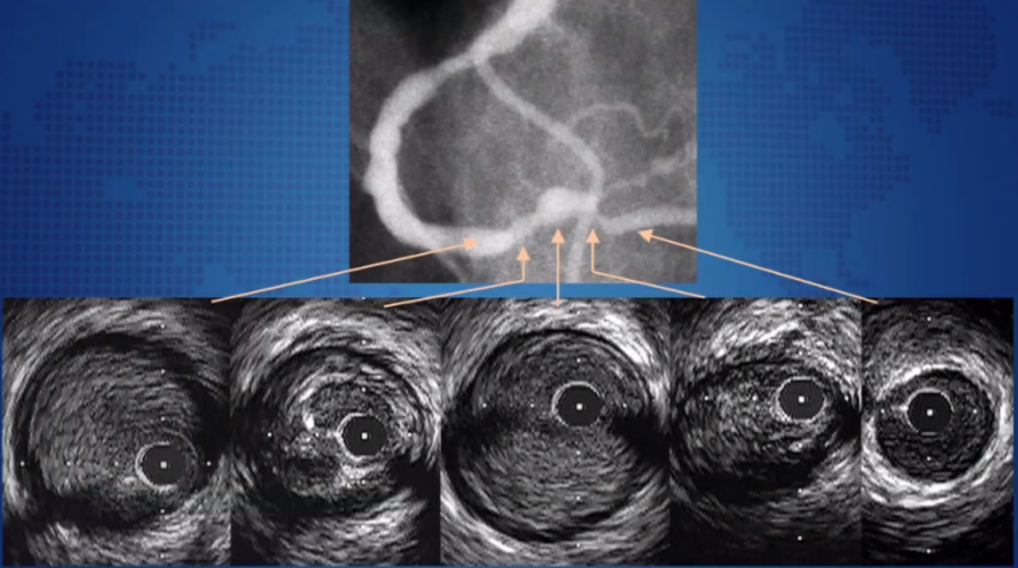
该患者通过IVUS可以看到不同的复杂斑块,纤维斑块、钙化结节、斑块破裂等,此类病变如果通过肉眼来看只能判断为“不清晰”。

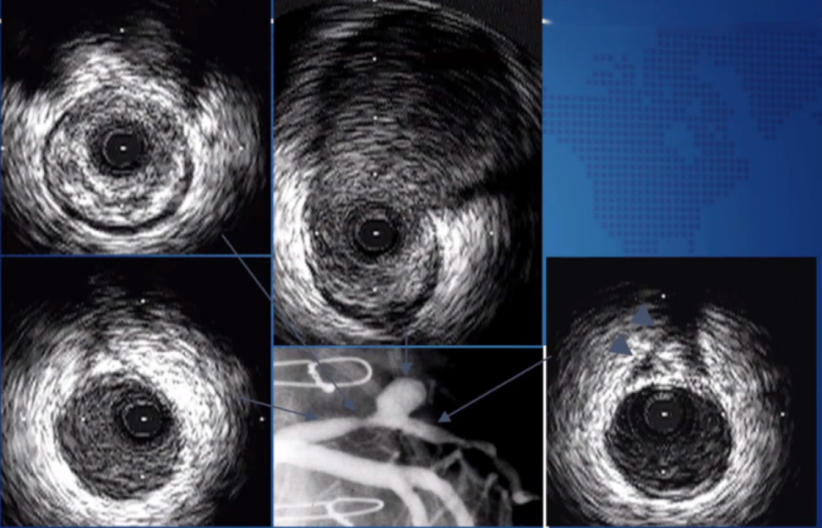
例6:临近狭窄的正常段
例7:易损斑块
OCT对于易损斑块的诊断价值很高,而IVUS在易损斑块的诊断上同样具有重要意义。

例8:斑块破裂合并血栓
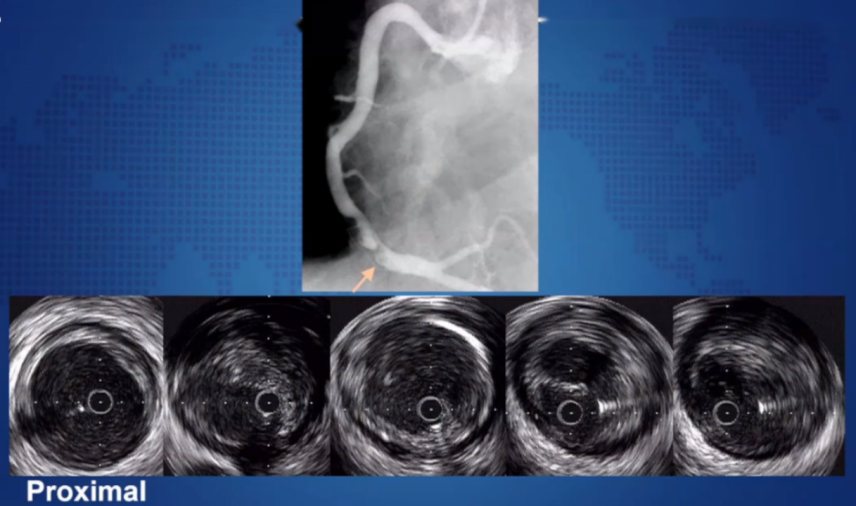
例9:充盈缺损:钙化结节
该患者为右冠状动脉近端病变,造影可见血流通畅,可直接扩张放支架,但行IVUS发现病变是钙化结节突出于表面,如果没有进行斑块修饰、旋磨或激光等方法去处理,往往支架很难过去或者出现支架膨胀不全。
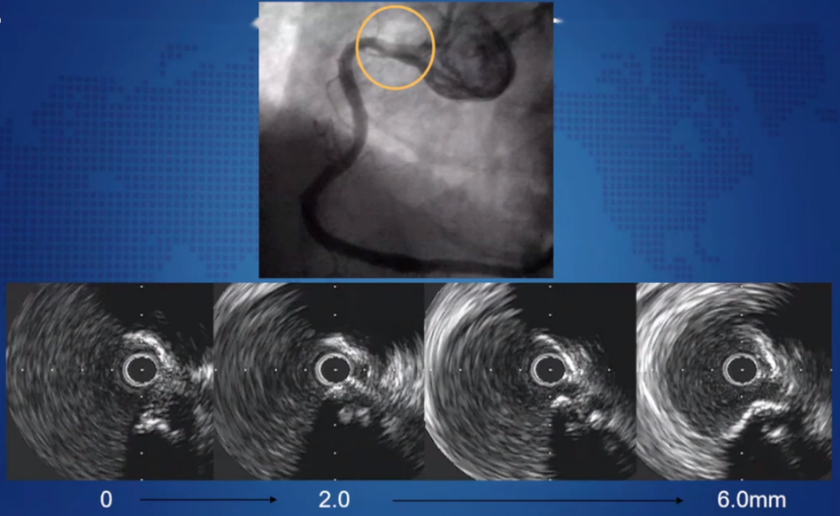
3.IVUS对于复杂病变指导
《血管内超声在冠状动脉疾病中应用的中国专家共识(2018)》
(1)左主干
-
左主干解剖特点,使造影很难做出准确评估;
-
相比口部和体部病变,远端病变更多常见;
-
从LAD和LCX分别回撤非常重要。
(2)分叉
-
可明确分叉病变的性质,对于斑块负荷的分布、形态了解更明确;
-
术中对于导丝的走形有重要意义;
-
观察支架扩张情况及边缘夹层。
(3)CTO
-
闭塞病变起始部位的识别;
-
判断和探寻真腔;
-
在反向CART中的应用;
-
测量参考血管直径和长度。
(4)钙化
-
IVUS对检测钙化病变有很高的敏感性和特异性;
-
一般认为,IVUS发现钙化病变超过270°需要旋磨;
-
指导选择模头直径,评估旋磨效果。
4.PCI过程中推荐使用腔内影像的情形
《腔内影像欧洲专家共识(2018)》
(1)诊断评估冠脉病变
-
造影显示不清晰/模糊:夹层、血栓、钙化结节;
-
评估左主干狭窄;
-
复杂分叉病变;
-
ACS的疑似犯罪病变。
(2)PCI术中指导和优化
-
临床随机对照试验证据:长病变;Chronic total occlusions。
-
专家共识意见:急性冠脉综合征;左主干冠脉动脉病变;双支架分叉病变;可降解支架植入;肾功能不全患者。
(3)确认支架失效机理
-
再狭窄;
-
支架内血栓。
1.图像获取要点
2.理解斑块形态,做好血管预处理

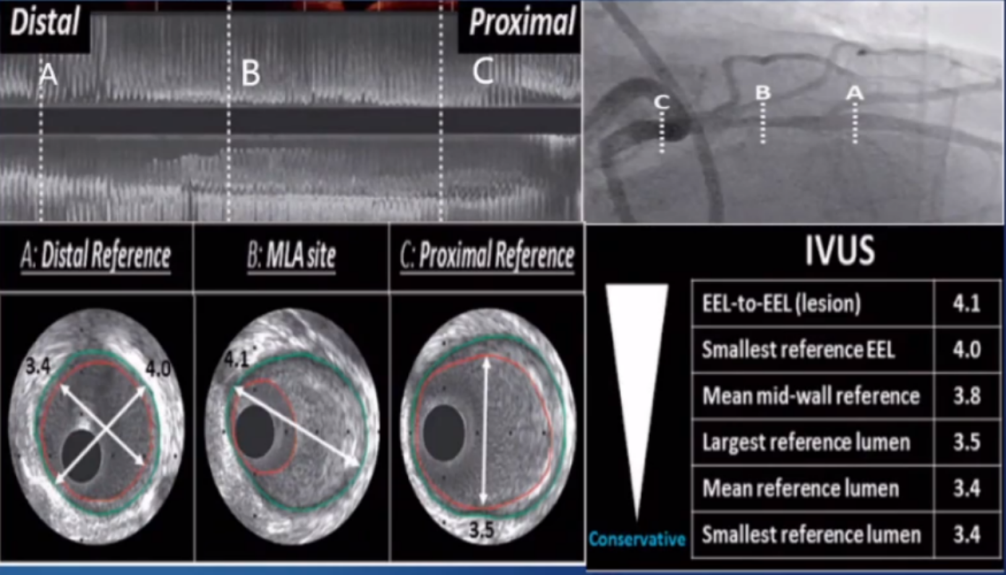
3.选择合适支架尺寸
支架膨胀不全是预测早期支架内血栓和再狭窄的强力预测因子。
IVUS指导支架尺寸选择方法:
-
最小参考管腔直径(最保守);
-
平均(近端和远端)参考管腔直径;
-
最大参考管腔直径(近端或远端);
-
最小参考EEL直径;
-
最小管腔直径处EEL-EEL直径(最激进)。
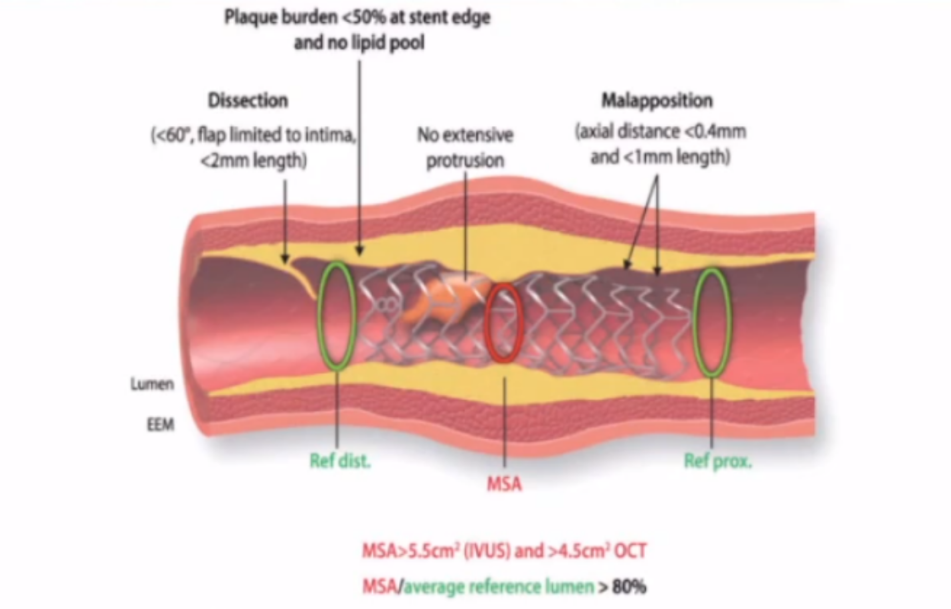
4.优化支架植入
-
优化支架膨胀(非左主干病变):最小支架内面积(MSA)>5.5mm²;MSA/平均参考管腔面积>80%。
-
支架落脚点选择:避免斑块负荷>50%;避免富含脂质的组织。
-
避免大的支架贴壁不良。
-
不规则组织脱垂。
-
大的夹层。
5.DES和BMS
帮助判断DES和BMS再狭窄的区别:
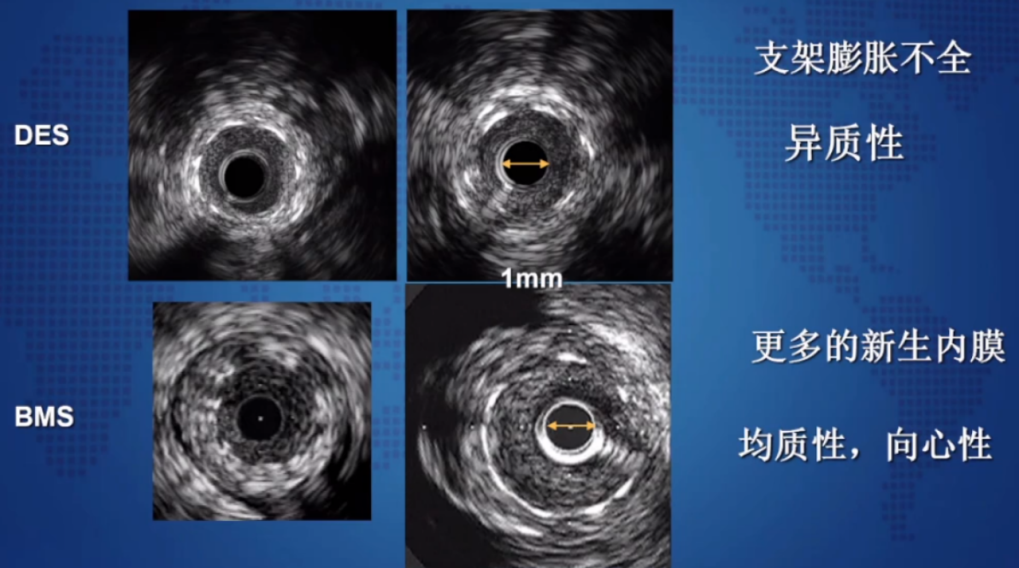
①测量/理解病变特征。
②确定斑块和血管的形态,辅助临床决策。
③优化支架置入。
④对于复杂的病变额外获益
-
左主支 弥漫性病变
-
支架内狭窄 钙化的病变
⑤支架内再狭窄和血栓形成的评估。
⑥减少对比剂的使用。
⑦改善短期和长期临床结局。

专家简介
曾勇
首都医科大学附属北京安贞医院 心内科1B病区主任、主任医师、博士研究生导师,ESC Fellow,北京医学会心血管病学分会青年委员、海峡两岸医药卫生交流协会心脏重症专家委员会委员、中华医学会心血管病学分会第九届动脉粥样硬化与冠心病学组委员、卫生部心血管疾病介入诊疗培训基地(冠心病介入)第一批导师、中华心血管病杂志通讯编委、中华预防医学杂志和中华糖尿病杂志审稿人。


发表留言
暂无留言
输入您的留言参与专家互动