“北三心声”第11期丨50岁患者不明原因血压升高:醛固酮瘤是否为“元凶”,深度筛查揪真凶!
2025年3月24日,北京大学第三医院心内科重磅推出的《北三心声》栏目——第11期精彩袭来。在本期的大查房活动中,一例50岁中年女性患者,不明原因血压升高合并肾上腺结节,醛固酮瘤是否为“元凶”,背后的病因究竟如何?
让我们紧跟北京大学第三医院多学科领域权威专家的诊疗思路,深度剖析这一复杂病例病情,共同探寻下一步精准、科学的治疗方案。

患者50岁中年女性,因“头痛1年余,发现血压升高3个月”于2025年1月11日入院治疗。
✦ 现病史
▲上下滑动查看▲
✦ 既往史、个人史、月经婚育史与家族史
▲上下滑动查看▲
✦ 入院查体
▲上下滑动查看▲
✦ 辅助检查
▲上下滑动查看▲
✦ 初步诊断
1.血压升高原因待查
2.左侧肾上腺结节性质未明
3.高脂血症
4.剖宫产个人史
1.病例特点
患者为中年女性,慢性病程,间断头痛1年余,近期头痛时测量血压发现血压升高,就诊于心内科门诊考虑“高血压”可能,查肾上腺超声提示左侧肾上腺结节,RAAS立位筛查提示A/R比值升高。
2.筛查确诊
依据高血压定义,患者高血压诊断明确。为进一步确定其高血压是原发性还是继发性,入院后对患者进行系统筛查。鉴于患者存在血压升高合并肾上腺结节,考虑可能临床情况为:醛固酮增多症、皮质醇增多症、嗜铬细胞瘤、原发性高血压+无功能瘤。
➤ 皮质醇增多症、嗜铬细胞瘤
患者入院后监测皮质醇节律基本正常,可排除皮质醇增多症。结合院外检查结果——血儿茶酚胺及代谢产物正常、24小时尿VMA正常,超声检查(BUS)提示肾上腺小腺瘤,其功能学检查均不支持嗜铬细胞瘤诊断。此外,临床上能够通过超声发现的嗜铬细胞瘤,其直径一般在4厘米以上,而该患者的肾上腺结节直径不足1厘米。综上,该患者嗜铬细胞瘤的诊断依据不足。
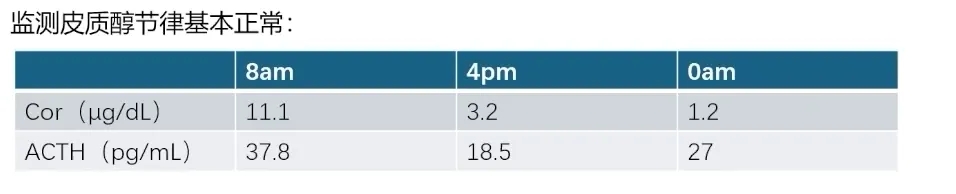
➤ 醛固酮增多症
患者门诊检查时RAAS立位A/R比值明显升高,入院后进行了两次RAAS立卧位筛查,三次RAAS立位A/R比值均升高,且肾素被抑制。正常生理状态下,立位时肾动脉灌注下降,RAAS系统被激活,故立位醛固酮分泌高于卧位醛固酮分泌,但该患者表现为卧位醛固酮分泌反比例增加,因此高度怀疑为原发性醛固酮增多症(简称“原醛症”),考虑醛固酮瘤可能。后续针对该可能性对患者做进一步筛查。

➤ 进一步完善原醛症确证实验
根据指南推荐,原醛症的确诊方法中,目前临床上常用且有效的是盐水负荷试验和卡托普利抑制试验。由于该患者基础血压不高,因此未进行卡托普利抑制试验,而是对患者进行了盐水负荷试验。输注氯化钠注射液后患者ALD仍大于100pg/ml,未被抑制,盐水负荷试验结果阳性,确诊原醛症。
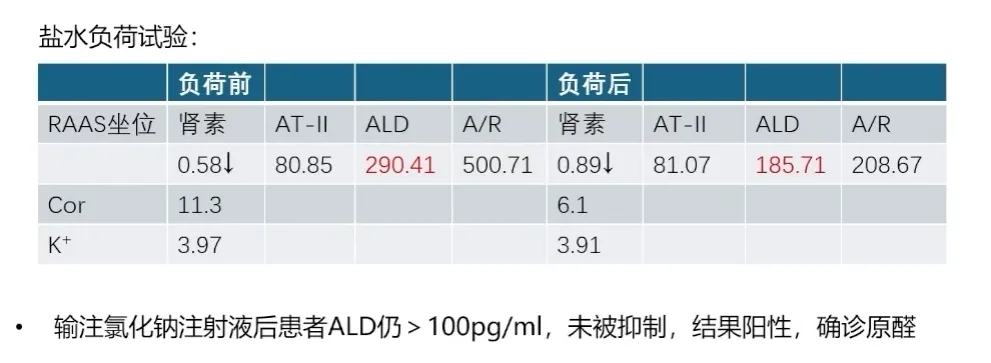
➤ 进一步完善原醛症病因相关检查
为明确病因,鉴别特发性醛固酮增多症与醛固酮瘤,进一步完善患者影像学及功能学检查。患者腹盆腔增强CT显示左侧肾上腺增粗伴强化不均匀。肾上腺静脉取血左侧为优势侧。
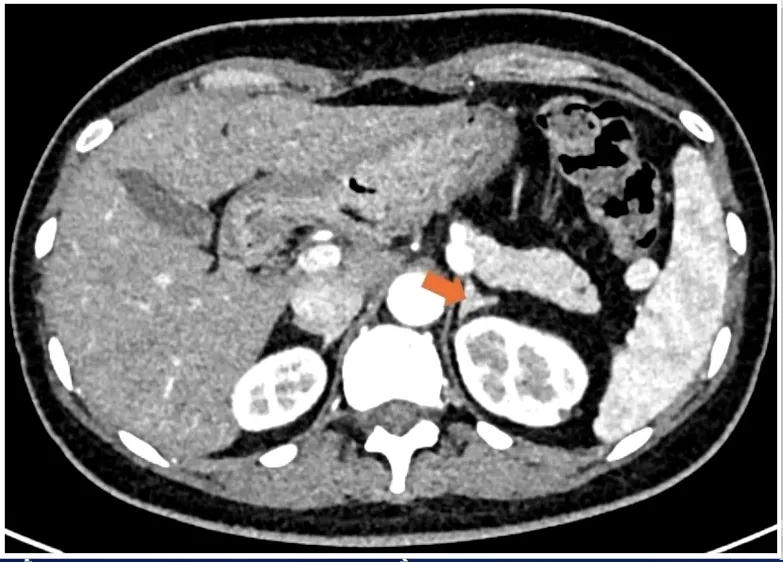
▲腹盆腔增强CT
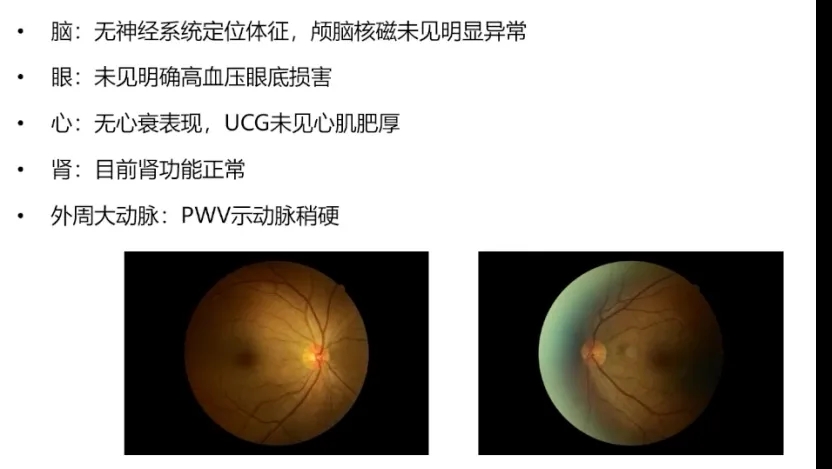
▲靶器官损害筛查
3.查房目的
(1)指导患者后续治疗方案,是否需启动醛固酮受体拮抗剂(MRA)治疗?
(2)能否诊断醛固酮瘤,是否需外科干预?
(3)本患者母亲可疑早发高血压,是否需进行致病基因检测?
心内科、泌尿外科及内分泌科等多学科专家围绕本次查房目的,针对本例患者后续诊疗方案、原醛症诊断流程等展开深入探讨。
原醛症诊断流程
继发性高血压,尤其是原醛症的诊断流程,近些年已经进展得十分成熟。原醛症的诊断大概分为四步:(1)筛查诊断,(2)确诊诊断,(3)分型诊断,(4)基因诊断。
➤ 近年来,随着对原醛症认识的不断深入,其筛查范围已显著扩大。只要存在临床可疑指征,所有的难治性高血压(顽固性高血压)患者,如早发高血压家族史、阵发性高血压、高血压伴低血钾等,均应积极进行筛查。原醛症早期患者可能并无低血钾表现,因此临床上要注意,不能因为患者无低血钾表现就排除筛查。此外,根据最新指南建议,门诊筛查原醛症并不一定需要停用降压药物,关键在于如何解读患者用药状态下的检查结果。
原醛症筛查诊断的筛查指标为肾素、醛固酮水平和A/R比值。如果患者筛查指标中醛固酮很高,肾素很低,同时又伴有低血钾和高血压,无需确诊诊断,可直接进入分型诊断。本例患者没有低血钾,因此筛查诊断之后,必须要进行确诊诊断。
➤ 原醛症的确诊诊断有四个试验,包括口服高钠饮食、氟氢可的松试验、生理盐水试验及卡托普利试验。我国现在常用的是盐水负荷试验和卡托普利抑制试验。本例患者做了盐水负荷试验后,原醛症诊断明确。
➤ 原醛症的分型诊断一直是临床上的难点,在很大程度上影响了治疗方案的选择,临床医生需要结合生化指标、肾上腺CT及双侧AVS结果进行综合分析。结合本例患者肾上腺CT及双侧AVS结果,考虑醛固酮瘤可能性更大。
➤ 《原发性醛固酮增多症诊断治疗的专家共识(2024版)》推荐对早发(年龄<20岁)醛固酮增多症患者进行基因检测;建议对基因确诊的家族性醛固酮增多症(FH)患者的一级亲属进行检测。本例患者可与家属商议后决定是否进行基因检测。
原醛症药物治疗与手术治疗
在本例患者的后续治疗中,采用了螺内酯这一类的MRA。治疗目标不能仅局限于患者血压的达标,更要关注其生化指标是否改善。原醛症对靶器官的损害并不是一个单纯的血压问题,醛固酮水平升高会导致内皮细胞损害和炎症反应。从患者的整体病情和家族病史来看,必须采取更为积极的治疗策略,以改善患者预后,减少靶器官损害的风险。
关于手术治疗,如果排除家族性醛固酮增多症,术后效果较好,约70%-80%的几率术后无需用药。建议进行基因检测。家族性醛固酮增多症为原醛症的罕见类型,可能会引起肾上腺改变,在影像学上表现为结节样增生;可能存在双侧同时发病或以单侧发病为主的不同情况,要警惕手术治疗的长期风险——即便当前进行单侧肾上腺切除,对侧腺体仍可能在后续病程中再次出现病变。若反复进行手术切除,患者最终可能面临肾上腺皮质功能减退的风险。
本例患者高度怀疑醛固酮瘤,建议首选手术治疗,若患者不愿手术或不能手术,可先予以药物治疗。
在当前心血管疾病诊疗领域,应重点关注继发性高血压,尤其是原醛症的规范化诊治。原醛症的诊断与治疗进展迅速,治疗手段也日益丰富,涵盖药物治疗、外科手术以及介入治疗。在临床实践中,心内科需强化对继发性高血压患者的全面管理,优化个体化治疗方案,同时紧跟学科前沿,不断学习和推广新技术、新药物,以提升整体诊疗水平,改善患者预后。此外,心内科还应积极推广高血压相关介入治疗技术,如肾动脉支架植入术、肾动脉去交感神经消融术(RDN)、AVS等,以应对难治性高血压的挑战,为心血管疾病防治事业贡献力量。
撰稿/YC;编校/YI,lianger;
本文为医谱学术原创文章,转载请标注来源
医谱app
扫码或者点击图片下载
微信公众号
扫码或点击图片关注
版权及免责声明:
本网站所发表内容知识产权归属医谱平台、主办方以及原作者等相关权利人,未经许可,禁止进行复制、传播、展示、镜像、上载、下载、转载、摘编等。经授权使用,须注明来源,否则将追究其法律责任。有关作品内容、版权和其他问题请与本网联系。



发表留言
暂无留言
输入您的留言参与专家互动