“北三心声”第12期丨56岁患者出现严重心衰,北三MDT团队破解治疗困境!
2025年4月7日,北京大学第三医院心内科重磅推出的《北三心声》栏目——第12期精彩袭来。在本期的大查房活动中,专家们将目光聚焦于一位56岁男性患者,两次心衰入院,后续治疗该何去何从?
让我们紧跟北京大学第三医院多学科领域权威专家的诊疗思路,深度剖析这一复杂病例病情,共同探寻下一步精准、科学的治疗方案。

第一次就诊
患者56岁男性,因间断呼吸困难7个月,加重伴心悸1周入院。
◾ 现病史
▲上下滑动查看▲
◾ 既往史、个人史、婚育史与家族史
▲上下滑动查看▲
◾ 体格检查
患者体温36.5℃,脉搏77次/分,呼吸16次/分,血压100/69mmHg,SpO2 96%;肢端肥大症面容:下颌突出,鼻翼增宽,口唇肥大,手脚粗大、手指及脚趾关节增粗;胸廓畸形,剑突部凹陷。双肺呼吸音清晰,未闻及明显干湿啰音。心浊音界向左侧扩大,心音稍弱,心率77次/分,律齐,A2=P2,心尖部可闻及舒张早期奔马律,无心包摩擦音。腹软,无压痛、反跳痛,肠鸣音正常,4次/分。颈静脉无充盈或怒张,肝颈静脉回流征阴性。双下肢无水肿。
◾ 辅助检查
▲上下滑动查看▲
◾ 初步诊断
1.急性心力衰竭
肢端肥大症性心肌病
心界扩大
心律失常-完全性左束支传导阻滞、短阵室速
心功能Ⅱ级(NYHA分级)
2.高血压病2级(很高危)
3.肢端肥大症
4.垂体微腺瘤
5.阻塞性睡眠呼吸暂停综合征(重度)
◾ 诊治经过
心衰治疗方面,给予倍他乐克6.25mg bid、螺内酯20mg qd、达格列净10mg qd、维利西呱5mg qd治疗改善患者预后;综合内分泌科、神经外科会诊意见,给予兰瑞肽治疗(图1),待心功能稳定后可考虑外科手术治疗。
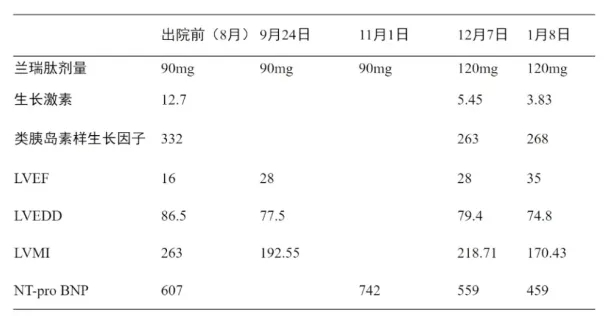
图1
第二次就诊(本次就诊)
◾ 现病史
1周前患者于夜间排尿后出现心悸、头晕,伴胸闷、大汗、恶心,无呕吐,无胸痛,无晕厥,无腹泻,无发热,症状持续5分钟后较前好转,就诊于当地医院,完善心电图示窦性心律,完全性左束支传导阻滞,CK-MB、cTnl正常,钾2.65mmol/L,NT-proBNP 1554.97pg/ml,给予补钾治疗,建议患者行冠脉造影,患者拒绝。现患者为进一步诊治收入心内科病房。患者自发病以来,精神好,睡眠欠佳,食欲好,小便无异常,尿量正常,大便无异常。体重无明显改变。
◾ 体格检查
患者体温36.5℃,脉搏64次/分,呼吸18次/分,血压115/65mmHg,SpO2 98%;肢端肥大症面容:下颌突出,鼻翼增宽,口唇肥大,手脚粗大、手指及脚趾关节增粗。双肺呼吸音清晰,未闻及明显干湿啰音。心浊音界向左侧扩大,心音稍弱,心率64次/分,律齐,A2=P2,无心包摩擦音。腹软,无压痛、反跳痛,肠鸣音正常,4次/分。颈静脉无充盈或怒张,肝颈静脉回流征阴性。双下肢无水肿。
◾ 辅助检查
◾ 初步诊断
1.慢性心力衰竭急性加重
肢端肥大症性心肌病
心界扩大
心律失常-完全性左束支传导阻滞、短阵室速
心功能Ⅱ级(NYHA分级)
2.高血压病2级(很高危)
3.肢端肥大症
4.垂体微腺瘤
5.阻塞性睡眠呼吸暂停综合征(重度)
◾ 查房目的
1.患者本次心衰加重的诱因?
2.针对原发病的治疗:手术时机?放疗?
3.针对心衰的治疗:CRT-D?心脏移植?
综合既往病史及治疗后整体随访情况,该患者规律随诊,依从性较好,生长激素水平控制至达标水平,但其心血管不良事件风险和潜在风险仍在显著增加。针对这样一位年轻心衰患者,北医三院MTD团队围绕此次查房目的,分别从专科角度给出下一步治疗方案建议。
影像学分析
患者超声的主要特点是呈现扩张型心肌病改变,存在左室显著扩大,左室壁运动弥漫性减低,室壁厚度基本正常;完全左束支传导阻滞,射血分数显著下降,LVEF 26%,并且左室壁收缩不同步十分显著。组织多普勒检查提示心肌收缩和舒张功能明显下降。
从患者两次心脏核磁结果对比来看,首先跟超声结果类似,患者左室明显增大,并且有整体室壁运动弥漫性下降。其次进行数据测算,虽然患者射血分数并无明显恢复,但是左室容积(480ml→370ml)有一定程度的改善。但是患者左室的整体质量以及心功能,和上次相比无明显变化。患者确实是存在左束支传导阻滞,可能与其心功能下降,包括生长激素长期刺激有一定的相关性,一部分参与了患者的心衰。
患者目前出现显著的心脏扩大,射血分数下降,可能还需要心内科进一步治疗。
神经外科分析
从外科治疗来看,一个是看手术指征,一个是看患者条件。从手术指征来说,针对垂体生长激素腺瘤,外科手术是一线治疗方案。治疗目的是要解决两个问题:一是减轻周围组织压迫,第二个是达到生化缓解,把生长激素降下来。但是即使手术切除掉大部分肿瘤,达到生化缓解仍比较困难,这也是手术的一个痛点。
从患者核磁来看,其垂体微腺瘤非常小,不存在组织压迫问题。另外患者经去年会诊之后,兰瑞肽治疗有效,生长激素水平从12.7ng/ml降至2.5ng/ml。从治疗效果上看,坚持内分泌治疗对患者帮助可能更大。此外,患者射血分数较低,未达到围术期准备条件,手术风险较大。综上,建议患者继续维持内分泌药物治疗方案,暂不考虑外科手术干预。
放疗中心分析
在垂体生长激素腺瘤的治疗中,放射治疗通常作为手术后的补充治疗手段,或作为无法耐受手术或存在手术禁忌证患者的替代治疗方案。由于放射治疗起效相对缓慢,而该患者从垂体微腺瘤进展至肢端肥大症的病程较长,且肿瘤性质为良性,因此放射治疗的介入时机无需过于急迫。建议待患者心功能进一步改善并稳定后,再酌情考虑启动放射治疗。
内分泌科分析
患者以心功能不全为首发症状,入院后检查发现典型的肢端肥大症体征,生长激素(GH)水平升高且不被高糖抑制,颅脑MR提示垂体前叶微腺瘤可能。垂体微腺瘤临床相对少见,70%的生长激素瘤在诊断时为大腺瘤(≥10mm最大直径)。考虑到患者家庭成员当中有嘴唇肥厚面容,需排查遗传因素如多发性内分泌瘤1型(MEN1)或AIP突变。患者合并心脏问题,可以做一个全外显子基因检测,进一步明确诊断。
从内分泌角度来讲,垂体腺瘤可能是MEN1的三大主要组成部分之一。MEN是一种遗传性疾病,影响多个内分泌腺体,包括甲状旁腺、胰腺和垂体。患者目前生化指标无明显异常,虽然有低钾但后续很容易纠正,血糖正常,无严重腹泻,暂无需进一步筛查MEN1相关肿瘤。
该患者的肢端肥大症主要表现为肢端、颜面部的改变,而非身高增长,提示GH升高发生于骨骺闭合后。GH长期升高导致的心脏病变通常病程较长,治疗后心功能改善较慢,且病死率较高。该患者GH升高需全面评估相关并发症:心血管系统已由心内科专业评估,呼吸系统明确存在阻塞性睡眠呼吸暂停(OSAS),糖代谢目前稳定但需持续监测。肿瘤风险方面,建议筛查胃肠道肿瘤标志物并行甲状腺超声检查。性腺功能评估显示促性腺激素水平和睾酮水平均在正常范围,暂无需特殊干预。
治疗上,垂体手术是肢端肥大症患者的一线治疗方法。但是结合该患者实际情况,使用生长抑素受体配体(兰瑞肽)治疗有效,可继续维持治疗。放疗、手术治疗可以待患者心功能好转后再进行评估。
心内科分析
第一点,针对患者垂体微腺瘤,内分泌治疗效果良好且GH水平已达标,现阶段无需手术或放疗干预,继续予以生长抑素受体配体维持治疗并定期监测。
第二点,针对患者心衰问题,需要加强心衰治疗,采取更积极的治疗方案。目前患者出现心律失常,心脏扩大,射血分数显著下降,包括左束支传导阻滞以及室速、室早数量的增加,其发生心脏猝死的风险极高。根据患者病史,以及超声心动图、心脏核磁结果来看,想通过降低心脏大小完全消除其左束支传导阻滞的可能性很低。除了药物治疗之外,应积极启动心衰的器械治疗,在患者条件允许的情况下,进行心脏再同步(CRT)治疗或心脏再同步化治疗及埋藏式心脏自动除颤器(CRT-D)治疗,改善其心室同步性并预防恶性心律失常。患者配合度较高,有相关治疗意愿。若患者后续心肌恢复仍不理想,可考虑探索性治疗(如可注射水凝胶治疗)。
本次查房通过MDT协作,在各科专家帮助下迅速厘清原发病问题,并对整体诊疗过程进行了全面回顾与总结。经过一段时间的治疗,不管是诊断明确还是诊断存疑,通过病例回顾验证/纠正诊疗方案,都十分有意义。
本例患者内分泌治疗有效,无需手术或放疗干预。综合考虑患者病情,在抗心衰药物治疗效果不理想的情况下,心脏器械治疗(CRT/CRT-D)是重要的辅助治疗手段。在器械治疗基础上,优化药物治疗,有望为患者带来更大获益。多学科协作的全程管理模式将为此类复杂病例提供最佳诊疗方案。
医谱app
扫码或者点击图片下载
微信公众号
扫码或点击图片关注
版权及免责声明:
本网站所发表内容知识产权归属医谱平台、主办方以及原作者等相关权利人,未经许可,禁止进行复制、传播、展示、镜像、上载、下载、转载、摘编等。经授权使用,须注明来源,否则将追究其法律责任。有关作品内容、版权和其他问题请与本网联系。



发表留言
暂无留言
输入您的留言参与专家互动