JACC:Case Reports | 上海仁济医院心内科团队报道一例遗传相关的年轻多源性房速房颤病例,个体化治疗或成关键!
房颤通常多见于老年人群,在年轻人群中相对罕见,因此针对这一患者群体的治疗策略仍待探索。近日,上海交通大学医学院附属仁济医院心内科团队在JACC:Case Reports上分享了一例年轻房颤患者诊疗的经验。文章着重指出,对于超出好发年龄的"房颤"患者,若其本质为多源性房速,治疗时应优先考虑逐一消融单个心律失常形态,而非尝试对多源病灶同时进行标测,必要时还应结合基因检测以指导精准诊疗。本文特此整理,以供临床参阅。

01
病例信息
➤ 现病史
患者28岁女性,因“反复发作胸闷、心悸伴晕厥10余年”入院。患者10年前首次出现心悸,并伴有晕厥,外院确诊房速及阵发性房颤,接受了电生理检查和射频导管消融术(具体消融策略不详),2年前动态心电图仍提示持续性房颤。药物治疗方面,发病初期短期内使用了胺碘酮,症状改善,但停药后复发;因担心药物不良反应,换用其他抗心律失常药物(索他洛尔、美托洛尔、普罗帕酮),但心律控制效果均不理想。3年前,患者重新接受了胺碘酮治疗。此次入院后,患者诉胸部不适、轻度劳力性呼吸困难。体温:36.0 ℃,脉搏:110 次/分,节律不齐,呼吸:17次/分,血压:104/74mmHg。其余体格检查未见明显异常。
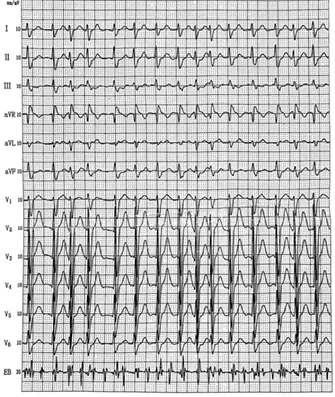
图1 患者10年前心电图,显示房颤和房速
➤ 既往史
患者无慢性病史,否认药物滥用史。家族史方面,其姑姑12年前因房速接受了消融治疗;其姐姐存在房早及房速病史,曾于外院行消融治疗,但术后复发。患者本人经胸超声心动图显示心房大小正常,左心室轻度增大(左心室舒张末期内径54 mm),左心室射血分数保留(63%)。常规血液学、生化及代谢指标检查均未见异常。
➤ 主要鉴别
鉴别诊断包括房颤、房速以及室上性心动过速(房室结折返性心动过速和房室折返性心动过速)。然而,由于发作时心电活动紊乱,体表心电图及24小时动态心电图无法区分上述心律失常,需进一步检查以明确诊断。
➤ 辅助检查
考虑到患者年龄较小、对多种抗心律失常药物(胺碘酮、地高辛、美托洛尔、普罗帕酮)治疗无效,且既往消融失败,在充分告知并获得知情同意后,术者团队建议再次进行电生理检查+射频导管消融术。
02
诊疗经过
➤ 电生理检查
术中,心内电生理图显示冠状窦激动顺序及周长存在变化(图2)。左房电压标测提示前壁存在低电压区。双肺静脉区域可见瘢痕及延迟肺静脉电位(图3),提示既往曾尝试行环肺静脉电隔离术。鉴于房颤复发史,遂行补充消融以实现完全肺静脉隔离。
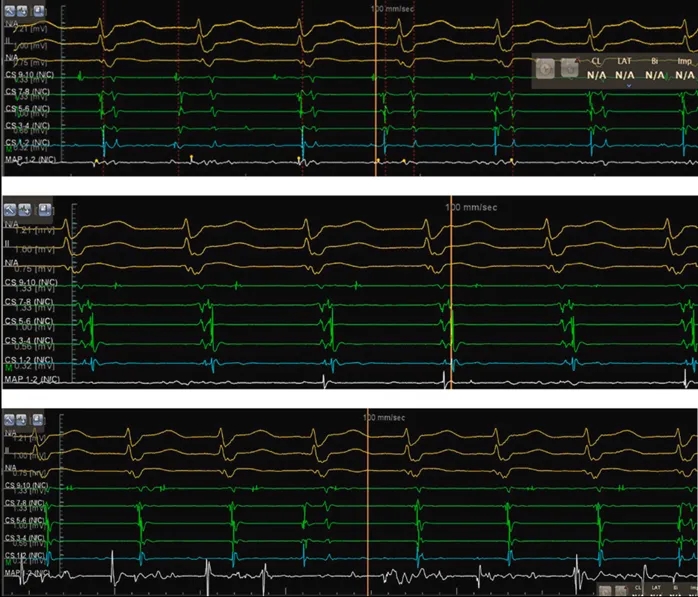
图2 心内电图显示冠状窦激动顺序变化
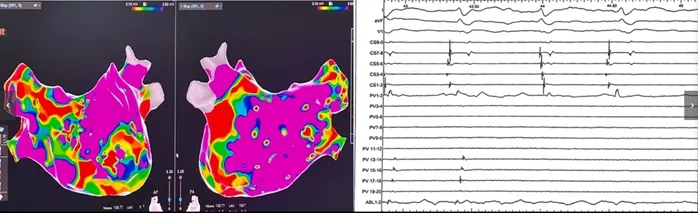
图3 左心房电压图及肺静脉电位
图注:(左图)左房电压图示前壁低电压区;(右图)双肺静脉可见瘢痕及延迟肺静脉电位
肺静脉隔离术后,患者自发出现频繁房性早搏,呈二联律及阵发性窄QRS波心动过速。二联律房早的起源点标测显示最早激动位于冠状窦远端及其对应心内膜区域(图4)。
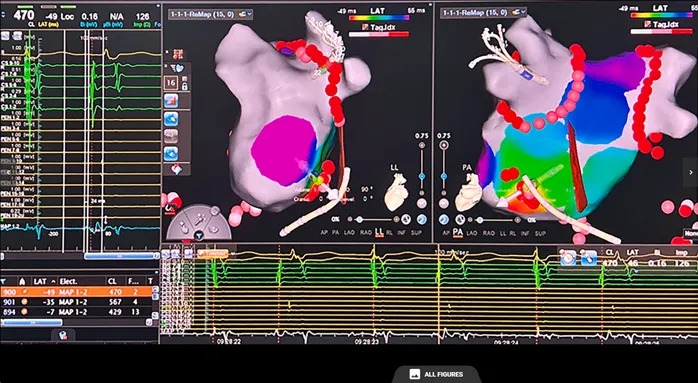
图4 二联律房性早搏的标测(最早激动点位于冠状窦远端)
窄QRS波心动过速的心电图显示V-V、A-A、V-A及A-V间期均不规律,未见固定模式(图5)。心房超速起搏(S1S1刺激)未能终止该心动过速(图6左图)。心室起搏呈现室房分离现象(图6右图),据此可排除典型房室结折返性心动过速及室性心动过速。心动过速期间未维持1:1室房关系,可排除顺向型房室折返性心动过速。诊断倾向于多源性房性心动过速,但由于激动顺序复杂多变,标测难度较大。
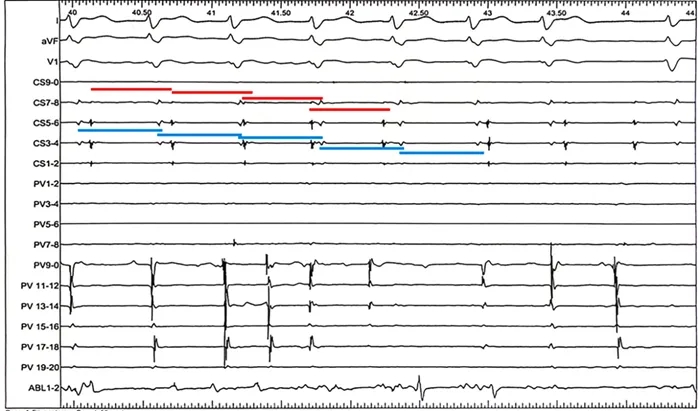
图5 间期不规律的心动过速
图注:红线标示A-A间期,蓝线标示V-V间期。图中PV导联代表位于右心耳内的标测电极
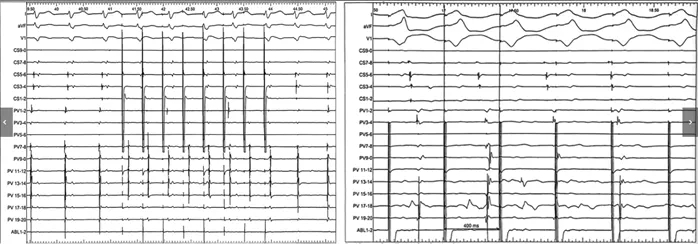
图6 心房起搏未终止及心室起搏显示室房分离
图注:左图显示心房起搏,右图显示心室起搏
随后,术者团队采用多电极标测导管,在心动过速短暂稳定发作期间进行标测,每次专注于一种形态。共识别出两种主要房性心动过速形态:
1)房速1:心动过速周长450ms,呈向心性冠状窦激动顺序。右房标测显示最早激动点位于希氏束附近;经房间隔穿刺后行左房标测确定最早激动点位于二尖瓣峡部上方(约11点钟方向)(图7)。
2)房速2:亦呈向心性冠状窦激动顺序,但发作持续时间较短。初步标测提示右房激动早于左房(左房最早激动点疑似在Bachmann束插入处附近)(图8)。随后精细标测右房,将最早激动点定位于界嵴下部(图9)。
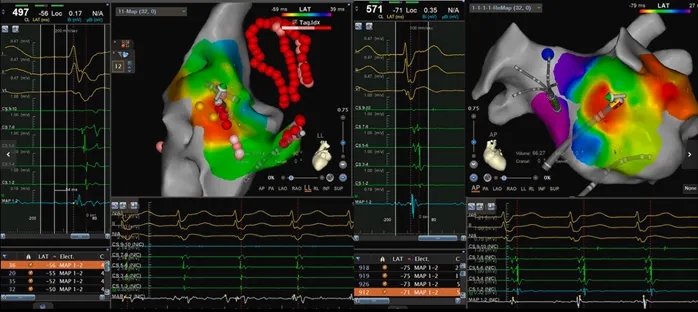
图7 房速1的标测(最早激动点位于二尖瓣环高位)
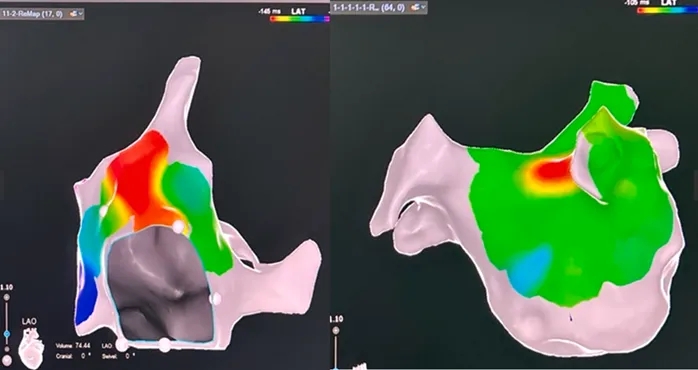
图8 房速2的标测(右房优先激动)
图注:左房最早激动点疑似位于Bachmann束插入处附近
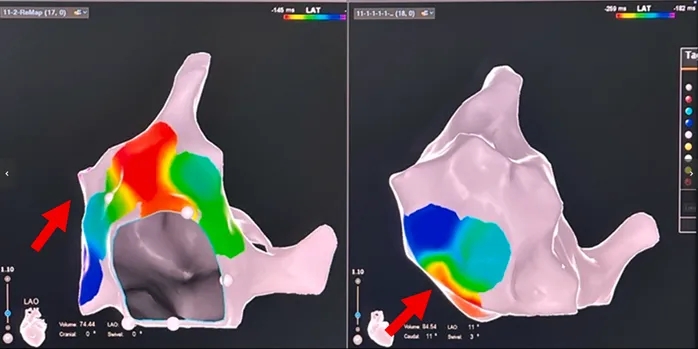
图9 房速2的标测
图注:右房最早激动点位于界嵴下部
➤ 射频消融
针对房早起源灶(冠状窦远端/心内膜),采用射频消融(功率35W、温度43°C、灌注速率17 mL/min)放电10秒后房早消失,随后行120秒巩固消融。针对房速1靶点为二尖瓣环上方(11点钟方向)最早激动点,消融(参数同上,巩固消融120秒)成功终止;房速2靶点为界嵴下部最早激动点,消融(参数同上,巩固消融120秒)成功终止。
消融后观察30分钟未见心律失常复发,肺静脉及冠状窦起搏证实传入及传出阻滞持续存在。随后,在异丙肾上腺素输注下,于冠状窦行程序刺激(S1S1、S1S2、S1S2S3)均未诱发任何房早或房速。术后即刻心电图示窦性心律伴一度房室传导阻滞;持续心电监测未见房速/房早复发。
➤ 术后随访
术后6个月随访时,动态心电图未见房早/房速复发。家族性易感倾向经基因检测证实,患者携带致病性TNNI3K基因变异(图10)。建议增加心脏超声及心电图监测频率,重点关注QT间期变化,同时严格控制心脏相关高危因素,避免可能诱发心律失常的剧烈运动。
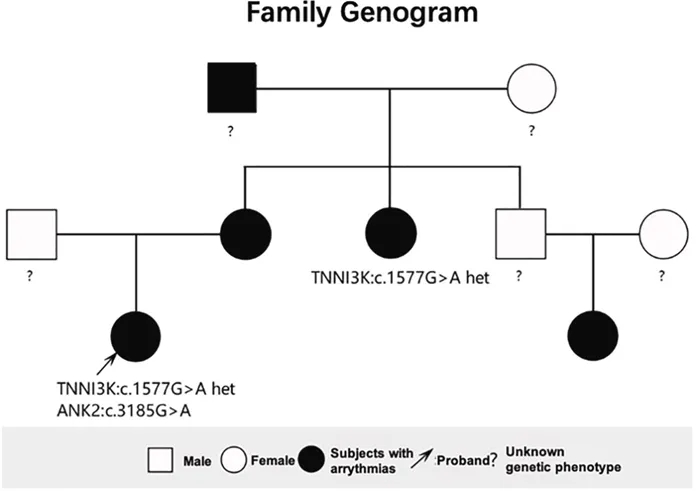
图10 家系图谱
03
病例讨论
本例患者具有显著家族史,其激动顺序不稳定且高度多变,给鉴别诊断带来了极大挑战。需考虑的潜在心律失常类型包括房颤、房速、房室折返性心动过速及房室结折返性心动过速等,其主要机制很可能为多源性房速。心内电生理标测证实了其复杂性,导致完整激动顺序标测难以实现。传统标测技术如拖带、RS2刺激及希氏束旁起搏等作用有限。因此,更可行的策略是依次针对并消除单个心律失常形态,而非尝试对多源房速同时进行标测。
研究表明,房颤触发灶的胚胎学起源与其临床表型及遗传背景相关。起源于原始心房的触发灶可能与房颤的持续存在及消融反应不佳有关;而起源于静脉窦的触发灶则可能与遗传因素相关,且对消融反应良好。本例患者携带一个高度可疑的致病性突变——TNNI3K基因c.1577G>A,以及一个意义未明的变异——ANK2基因c.3185G>A。TNNI3K基因突变与常染色体显性遗传的心脏传导系统疾病相关,可伴或不伴扩张型心肌病(临床可表现为房颤、室性早搏等)。本例患者多数触发灶起源于静脉窦区域(如界嵴下部、冠状静脉窦远端),消融效果显著。
该病例提示,对于超出好发年龄出现“房颤”的年轻患者,应优先考虑个体化治疗策略而非经验性消融,必要时需进行基因检测以指导精准诊疗。
本文为医谱学术原创,转载请标注来源。
· END ·
专业的心血管医生学术交流平台


版权及免责声明:
本网站所发表内容知识产权归属医谱平台、主办方以及原作者等相关权利人,未经许可,禁止进行复制、传播、展示、镜像、转载、摘编等。经授权使用,须注明来源,否则将追究其法律责任。有关作品内容、版权和其他问题请与本网联系

发表留言
暂无留言
输入您的留言参与专家互动